Sindromul de șoc toxic în situații de urgență: ce este?
Sindromul de șoc toxic este o afecțiune clinică caracterizată prin apariția rapidă a febrei, erupții cutanate, tensiune arterială scăzută și dureri musculare.
Este cauzată în principal de substanțe, numite toxine, produse de bacterii precum stafilococii, care sunt capabile să provoace o reacție inflamatorie majoră în întregul organism.
Debutul simptomelor sindromului de șoc toxic este brusc, cu:
- Febră;
- frisoane;
- stare generalizată de rău;
- Slăbiciune;
- Dureri de cap;
- Dureri în gât;
- Dureri și dureri musculare;
- Durere abdominală;
- Vărsături și diaree;
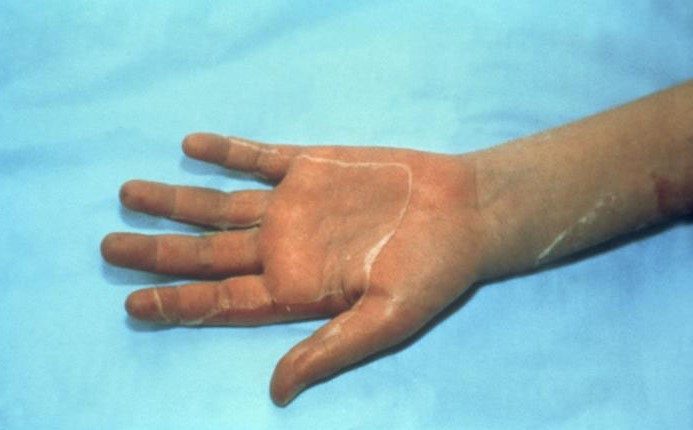
- Apariția în 24 de ore de la înroșirea difuză și uniformă a pielii urmată de descuamare.
În decurs de 3 până la 7 zile de la debut, descuamarea afectează palmele mâinilor și tălpile picioarelor.
Starea generală se poate agrava progresiv cu implicarea mai multor organe caracterizată prin apariția:
- Tensiunea arterială scăzută;
- insuficiență renală cu eliminare redusă de urină;
- Insuficiență hepatică;
- Număr scăzut de trombocite;
- Flux sanguin slab către creier, care se poate manifesta prin somnolență, confuzie, iritabilitate, agitație și halucinații.
Diagnosticul sindromului de șoc toxic trebuie suspectat la copiii sănătoși la care se observă debutul brusc de febră, erupții cutanate, scăderea tensiunii arteriale și suferință multi-organică.
Factorii de risc includ:
- La adolescenții post-pubescenți prin utilizarea tampoanelor interne;
- istoric de intervenție chirurgicală recentă;
- infecții recente ale pielii și țesuturilor moi, cele mai superficiale părți ale corpului.
Diagnosticul sindromului de șoc toxic se bazează pe criterii clinice: febră, tensiune arterială scăzută, eritem difuz și descuamare cu afectarea a cel puțin trei organe și/sau aparate.
Trebuie demonstrat prin analize de sânge și culturi că boala nu este cauzată de o infecție.
Culturile de sânge, țesut sau vaginale la fetele aflate la menstruație trebuie obținute întotdeauna, dar izolarea stafilococului nu este necesară pentru diagnostic: izolarea bacteriei se observă doar în 5% din cazuri.
Monitorizarea continuă a funcției rinichilor, ficatului, măduvei osoase, inimii și plămânilor este esențială.
Investigațiile instrumentale (RMN și CT) sunt necesare în caz de ischemie sau edem cerebral.
Sindromul asemănător șocului toxic sau sindromul șocului toxic streptococic (STSS) este o variantă foarte asemănătoare cu sindromul șocului toxic (TSS)
Este cauzată de toxina eritrogenă de tip A produsă de un tip de streptococ, beta hemolitic A (SBEA). Poarta de acces este de obicei o infecție a pielii cu răspândire rapidă.
Sindromul de șoc toxic streptococic provoacă cel mai frecvent moartea celulelor țesuturilor moi, erupții cutanate eritemato-maculo-papulare generalizate, probleme de coagulare a sângelui și leziuni hepatice, în timp ce sindromul de șoc toxic stafilococic provoacă cel mai frecvent vărsături, diaree, erupție stacojie difuză, roșeață a mucoasei, confuzie mentală, .
Boala Kawasaki are mai multe caracteristici comune cu sindromul de șoc toxic, dar este de obicei mai puțin severă
Ambele sunt asociate cu febră care nu ameliorează cu terapia cu antibiotice, înroșirea mucoaselor și erupția cutanată eritematoasă și descuamarea asociată.
Multe simptome de șoc toxic s. sunt totuși rare sau absente în boala Kawasaki, inclusiv dureri musculare difuze, vărsături, dureri abdominale, diaree, tensiune arterială scăzută și șoc.
Sindromul inflamator multisistem pediatric legat de COVID-19:
Sindrom inflamator multi-organic caracterizat prin febră, șoc, inflamație a mușchiului inimii (miocardită), dureri abdominale, tablou clinic asemănător bolii Kawasaki.
Teste pozitive pentru COVID-19 au fost observate la unii, dar nu la toți, pacienții cu acest sindrom clinic.
Febra Munților Stâncoși:
Cauzată de Rickettsia rickettsii, este transmisă de căpușe ixodidae.
Simptomele de bază sunt febră mare, dureri de cap severe și erupții cutanate.
Pacienții cu suspiciune de șoc toxic s. trebuie internat imediat la terapie intensivă pentru terapie de susținere cu perfuzie intravenoasă și vasopresoare pentru a ajuta circulația sângelui și, eventual, cu intubare și ventilație asistată.
Tratamentul cu antibiotice intravenos este foarte recomandat tuturor pacienților.
Terapia cu antibiotice trebuie prelungită până când pacientul nu mai face febră, de obicei după 10-14 zile.
În cazurile severe de sindrom de șoc stafilococic toxic care nu s-au rezolvat cu lichide și medicamente vasopresoare, se recomandă terapia intravenoasă cu imunoglobuline.
Corticosteroizii nu sunt recomandați.
Citiți și:
Accesul intraos, o tehnică de salvare a vieții în managementul șocurilor de urgență



