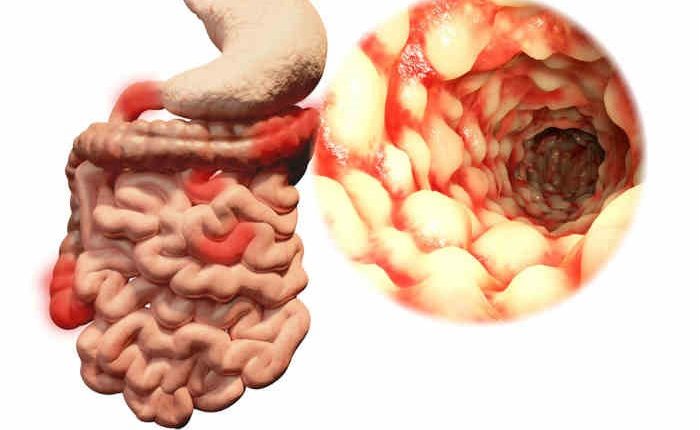
Când este necesară o colonoscopie cu biopsie?
Colonoscopia este un test de diagnostic efectuat pentru a vizualiza interiorul colonului și rectului, care este efectuat pentru a investiga cauzele oricăror simptome intestinale anormale reclamate de pacient.
Testul constă în inspectarea tractului final al tubului digestiv cu o sondă care se introduce anal și este echipată cu o mini-cameră video la vârf.
Imaginile transmise de la instrument (colonoscop) pe ecranul special permit medicului să evalueze starea de sănătate a colonului, detectând posibila prezență a ulcerelor și a țesutului inflamat, creșterea anormală a celulelor, tumori benigne și maligne.
LA CE SE UTILIZA COLOSCOPIA?
Colonoscopia este un test vizual care permite medicului care îl efectuează să aibă o vedere imediată a oricăror modificări morfologice ale membranei mucoase a colonului și să detecteze eventuale formațiuni anormale precum polipi și tumori, putând astfel pune un diagnostic rapid.
De regulă, colonoscopia se efectuează dacă există antecedente familiale de boli intestinale, sau, de la vârsta de 50 de ani, ca prevenție împotriva cancerului colorectal, pentru a căuta orice semne precoce de cancer.
COLONOSCOPIE CU BIOPSII ȘI INTERVENȚII
Pe lângă scopuri exclusiv diagnostice, colonoscopia poate fi folosită și pentru efectuarea de biopsii și intervenții terapeutice.
De fapt, colonoscopia permite curățarea simultană a pereților colonului, aspirarea conținutului intestinal, prelevarea de probe și intervenția chirurgicală propriu-zisă.
CUM ȘI UNDE ARE EFECTUAT?
Colonoscopia se efectuează în ambulatoriu.
Cu puțin timp înainte de începerea testului, medicul poate administra analgezice, sedative și relaxante musculare pentru a promova relaxarea musculară și a ameliora orice disconfort pe care pacientul îl poate experimenta.
În continuare, pacientul se întinde pe partea stângă și medicul începe să introducă colonoscopul, o sondă mică flexibilă echipată cu o mini-cameră video și o sursă de lumină, în anus, care este mutat în sus de-a lungul diferitelor tracturi intestinale până când ajunge la cecum.
Pentru a obține o mai bună distensie a pereților intestinali, pentru a facilita vizualizarea mucoasei, medicul procedează la insuflarea de dioxid de carbon prin colonoscop.
CÂT DURĂ O COLONOSCOPIE?
O colonoscopie durează aproximativ 30 până la 60 de minute.
REGULI DE PREGĂTIRE
O colonoscopie necesită o pregătire care începe cu câteva zile înainte de a fi efectuată efectiv. În special, în cele trei zile premergătoare testului, pacientul trebuie să urmeze o dietă săracă în fibre, evitând consumul de fructe, legume și cereale integrale, precum și consumul de alcool și sucuri de fructe.
În ziua imediat premergătoare colonoscopiei, pacientul trebuie să urmeze o dietă exclusiv lichidă pentru a favoriza eliminarea fecalelor și, în consecință, curățarea tractului intestinal de examinat.
Tot în acest scop, pacientul va fi sfătuit să folosească un laxativ și/sau să ia o clismă.
În timpul fazei de pregătire, pacientul poate continua să-și ia medicamentele și/sau suplimentele obișnuite, dar având grijă să discute acest lucru cu medicul care va efectua colonoscopia pentru a evalua posibilele interacțiuni.
PRECAUȚII DUPĂ TEST
La sfârșitul testului, pacientului i se poate sfătui să se odihnească timp de 30 până la 120 de minute pentru a acorda sedativelor folosite timp să dispară.
Deoarece medicamentele utilizate pot provoca somnolență și epuizare, este indicat ca pacientul să fie însoțit la test și să se odihnească pentru restul zilei după aceea.
În orele imediat următoare încheierii colonoscopiei, pacientul poate prezenta crampe și balonare abdominală din cauza aerului insuflat în timpul testului.
Acestea sunt fenomene comune care nu ar trebui să provoace alarmă, deoarece se rezolvă spontan și într-un timp scurt.
Dupa colonoscopie, pacientul poate relua masa, preferand alimente usoare si usor digerabile.
Dacă pacientul a fost supus unei biopsii sau polipectomie (eliminarea polipilor) în același timp cu colonoscopie, poate apărea o ușoară sângerare din anus în timpul primei defecații după test.
Acest lucru este normal și nu ar trebui să provoace îngrijorare.
Pe de altă parte, dacă sângerarea persistă, este indicat să solicitați imediat sfatul medicului.
Același lucru este valabil și dacă în zilele următoare colonoscopiei apar dureri abdominale sau febră mare.
ORICE CONTRAINDICAȚII SAU RISCURI
Colonoscopia este o procedură de diagnostic cu risc scăzut. Incidența complicațiilor grave este foarte rară și este legată în principal de polipectomie.
Rareori pot să apară complicații cauzate de sedativele utilizate în timpul testului, față de care, totuși, sunt disponibile substanțe antagoniste cu eficacitate dovedită.
Colonoscopia nu este recomandată în cazurile de diverticulită acută, megacolon toxic și în faza de recuperare în urma intervențiilor chirurgicale efectuate în aceeași secțiune a intestinului.
Citiți de asemenea
Colonoscopia: ce este, când se face, pregătire și riscuri
Spălarea colonului: ce este, pentru ce este și când trebuie făcută
Rectosigmoidoscopie și colonoscopie: ce sunt și când sunt efectuate
Colita ulceroasă: Care sunt simptomele tipice ale bolii intestinale?
Rata de deces din chirurgia intestinală a Țării Galilor „mai mare decât se aștepta”
Sindromul intestinului iritabil (IBS): o afecțiune benignă de ținut sub control
Infecții intestinale: cum se contractă infecția cu Dientamoeba Fragilis?
Studiul descoperă o legătură între cancerul de colon și utilizarea antibioticelor
Colonoscopia: mai eficientă și mai durabilă cu inteligența artificială
Rezecția colorectală: În care cazuri este necesară îndepărtarea unui tract de colon
Gastroscopie: Pentru ce este examinarea și cum este efectuată
Reflux gastro-esofagian: simptome, diagnostic și tratament
Polipectomia endoscopică: ce este, când este efectuată
Ridicarea picioarelor drepte: noua manevră pentru a diagnostica boala de reflux gastro-esofagian
Gastroenterologie: Tratament endoscopic pentru reflux gastro-esofagian
Esofagita: simptome, diagnostic și tratament
Reflux gastro-esofagian: cauze și remedii
Gastroscopie: ce este și pentru ce este
Boala diverticulară a colonului: diagnosticul și tratamentul diverticulozei colonice
Boala de reflux gastro-esofagian (GERD): simptome, diagnostic și tratament
Diverticuli: Care sunt simptomele diverticulitei și cum să o tratezi
Sindromul intestinului iritabil (IBS): o afecțiune benignă de ținut sub control
Refluxul gastroesofagian: cauze, simptome, teste pentru diagnostic și tratament
Limfomul non-Hodgkin: simptome, diagnostic și tratament al unui grup eterogen de tumori
Helicobacter Pylori: Cum să-l recunoașteți și să îl tratați
Bacteriile intestinale ale unui bebeluș pot prezice obezitatea viitoare
Sant'Orsola din Bologna (Italia) deschide o nouă frontieră medicală cu transplant de microbiote
Microbiota, rolul „porții” care protejează creierul de inflamația intestinală descoperit
Care sunt diferențele dintre diverticulită și diverticuloză?



