Wolff-Parkinson-White syndrome: พยาธิสรีรวิทยา การวินิจฉัย และการรักษาโรคหัวใจนี้
Wolff-Parkinson-White syndrome (WPW) เป็นโรคที่มีลักษณะการนำไฟฟ้าของหัวใจผิดปกติและเกิดจากการมีการรวมกลุ่ม atrio-ventricular อย่างน้อยหนึ่งชุด ซึ่งอาจก่อให้เกิดอาการหัวใจเต้นเร็วเป็นระยะๆ
โรคนี้สาเหตุยังไม่ชัดเจนส่งผลกระทบต่อคนใน 450; ใน 70% ของกรณีนี้ส่งผลกระทบต่อผู้ชาย โดยเฉพาะอย่างยิ่งในวัยหนุ่มสาว และสามารถเกิดขึ้นได้ทั้งในรูปแบบประปรายและครอบครัวและจะไม่แสดงอาการ
ทารกของพ่อแม่ที่เป็นโรค WPW อาจมีความเสี่ยงที่จะเป็นโรคนี้เพิ่มขึ้น เช่นเดียวกับทารกที่มีภาวะหัวใจพิการแต่กำเนิดอื่นๆ
ผู้ป่วยที่เป็นโรค WPW มักมีทางเดินเสริมมากกว่าหนึ่งทาง และในบางรายอาจมีมากกว่าแปดทาง สิ่งนี้แสดงให้เห็นในบุคคลที่มีความผิดปกติของ Ebstein
โรค WPW บางครั้งเกี่ยวข้องกับโรคเส้นประสาทตาที่ถ่ายทอดทางพันธุกรรมของ Leber (LHON) ซึ่งเป็นรูปแบบของโรคไมโตคอนเดรีย
พยาธิสรีรวิทยาของ Wolff Parkinson White Syndrome (WPW)
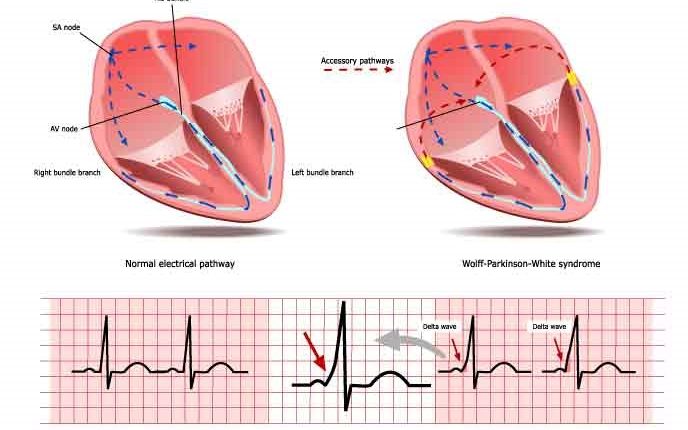
ภายใต้สภาวะปกติ การนำคลื่นไฟฟ้าจากหัวใจห้องบนไปสู่โพรงหัวใจตามทางเดินที่ประกอบด้วยโหนด atrio-ventricular และมัดของ His
โหนด atrio-ventricular มีลักษณะทางไฟฟ้าของความเร็วการนำและเวลาการหักเหของแสง เช่น เป็นตัวกรองที่สามารถปกป้องโพรงจากการนำของแรงกระตุ้นหัวใจห้องบนที่เร็วเกินไปและอาจเป็นอันตรายได้
ในบางกรณีมีทางเดินเสริม (VA) ระหว่าง atria และ ventricle ซึ่งสามารถระบุตำแหน่งต่างๆ ของวงแหวนวาล์ว tricuspid และ mitral
เนื่องจากลักษณะทางไฟฟ้าของพวกมัน คล้ายกับเซลล์ของกล้ามเนื้อหัวใจทั่วไป ทางเดินเสริมเหล่านี้จึงไม่ทำหน้าที่กรองตามแบบฉบับของโหนด atrioventricular และในบางกรณีสามารถส่งสัญญาณกระตุ้นไปยังโพรงที่ความถี่สูงมาก
ในระหว่างจังหวะไซนัส ทางเดินเสริมจะปรากฏบนคลื่นไฟฟ้าหัวใจเป็นการกระตุ้นหัวใจห้องล่างและการปรากฏตัวของคลื่น 'เดลต้า': การนำผ่านทางเดินเสริมจะไม่ช้าลงเช่นเดียวกับในโหนด atrioventricular และช่วง PQ บนคลื่นไฟฟ้าหัวใจ ( ซึ่งแสดงถึงทางเดินของแรงกระตุ้นไฟฟ้าจากหัวใจห้องบนสู่โพรง) สั้นกว่าปกติ (การกระตุ้นล่วงหน้า)
นอกจากนี้ หัวใจห้องล่างสุดของทางเดินเสริมจะแทรกเข้าไปในกล้ามเนื้อหัวใจทั่วไปมากกว่าที่จะต่อเนื่องกับระบบการนำไฟฟ้าเฉพาะทาง ด้วยเหตุนี้ การสลับขั้วของส่วนหนึ่งของโพรงจึงเกิดขึ้นช้ากว่า ส่งผลให้เกิดลักษณะคลื่นไฟฟ้าหัวใจที่เรียกว่า ' เดลต้า' เวฟ
หากการมีทางเดินเสริมเกี่ยวข้องกับอาการใจสั่น อาการนี้เรียกว่า Wolff-Parkinson-White WPW syndrome
อาการใจสั่นอาจเกิดจาก "re-entry arrhythmias" กล่าวคือ เกิดจากการลัดวงจรซึ่งโดยทั่วไปแล้วแรงกระตุ้นจะไปถึงโพรงหัวใจผ่านทางโหนด
ภาวะหัวใจเต้นผิดจังหวะจะคงอยู่จนกว่าหนึ่งในสองเส้นทาง (โหนดหรือทางเดินเสริม) จะไม่สามารถดำเนินการได้อีกต่อไป
ในบางกรณีที่ไม่บ่อยนัก วงจรจะกลับด้าน กล่าวคือ ทางเดินเสริมถูกใช้ไปในทิศทางจากหัวใจห้องบนไปยังโพรงสมอง ส่วนแรงกระตุ้นจะย้อนกลับไปยังหัวใจห้องบนผ่านทางมัดของ His และโหนด atrioventricular
ในกรณีอื่นๆ ทางเดินเสริมไม่ได้เกี่ยวข้องโดยตรงกับกลไกที่ทำให้เกิดภาวะหัวใจเต้นผิดจังหวะ แต่อาจนำไปสู่การนำไปยังโพรงของภาวะหัวใจเต้นผิดจังหวะใน atria (ภาวะหัวใจห้องบน/ภาวะหัวใจเต้นผิดจังหวะ/ภาวะหัวใจเต้นเร็วในหัวใจห้องบน)
หากความสามารถในการนำ VA สูงมาก (ระยะเวลาการหักเหของแสงสั้น) อัตราการเกิดของหัวใจห้องล่างจะเร็วมาก (> 250 ครั้งต่อนาที) และทำให้คุณเสี่ยงต่อการเกิดภาวะหัวใจเต้นผิดจังหวะอย่างรวดเร็วและภาวะหัวใจหยุดเต้น
อุปกรณ์ ECG? เยี่ยมชมบูธ ZOLL ที่งาน EMERGENCY EXPO
อาการของ Wolff-Parkinson-White
ในทางคลินิก โรคนี้อาจแสดงออกโดย atrial fibrillation และ palpitations รองจากภาวะ re-entry arrhythmia ที่กล่าวถึงข้างต้น
ไม่ใช่เรื่องแปลกที่จะไม่แสดงอาการอย่างสมบูรณ์และถูกค้นพบในระหว่างการตรวจคลื่นไฟฟ้าหัวใจด้วยสาเหตุอื่น เช่น ระหว่างการตรวจเวชศาสตร์การกีฬา
การวินิจฉัยโรควูล์ฟ-พาร์กินสัน-ไวท์
การวินิจฉัยโรค WPW เป็นเรื่องทางคลินิก แต่เหนือสิ่งอื่นใดขึ้นอยู่กับคลื่นไฟฟ้าหัวใจซึ่งสามารถตรวจพบได้แม้ในเรื่องที่ไม่มีอาการ: ในกรณีเหล่านี้จะปรากฏเป็นคลื่นเดลต้าซึ่งสอดคล้องกับระยะที่เพิ่มขึ้นของ QRS คอมเพล็กซ์ เกี่ยวข้องกับการทำให้ช่วง PR สั้นลง
นี่เป็นเพราะแรงกระตุ้นไฟฟ้าที่ไหลผ่านทางเดินเสริมมากกว่าผ่านโหนด atrio-ventricular
หากผู้ป่วยมีอาการ atrial fibrillation เป็นระยะ ECG จะแสดงภาวะหัวใจเต้นเร็วแบบ polymorphic tachycardia อย่างรวดเร็ว (ไม่มีส่วนปลายบิดเบี้ยว)
การรวมกันของภาวะหัวใจห้องบนและกลุ่มอาการ WPW นี้ถือเป็นอันตรายและห้ามใช้ยาลดความอ้วนหลายชนิด
เมื่อบุคคลอยู่ในจังหวะไซนัสปกติ ลักษณะของ WPW syndrome จะเป็นช่วง PR สั้น ๆ ความกว้างของ QRS complex (ความยาวมากกว่า 120 มิลลิวินาที) ด้วยระยะขึ้นของ QRS ที่กว้างขึ้น และการเปลี่ยนแปลงในการรีโพลาไรเซชันสะท้อนให้เห็นในการเปลี่ยนแปลงใน ST tract และ T wave
ในบุคคลที่ได้รับผลกระทบ กิจกรรมทางไฟฟ้าที่เริ่มต้นในโหนด sinoatrial ผ่านชุดอุปกรณ์เสริมเช่นเดียวกับในโหนด atrioventricular
เนื่องจากชุดอุปกรณ์เสริมไม่ได้ปิดกั้นแรงกระตุ้นมากเท่ากับโหนด โพรงจึงถูกเปิดใช้งานโดยโหนด และโหนดหลังจากนั้นทันที
ทำให้เกิดการเปลี่ยนแปลง ECG ที่อธิบายไว้ข้างต้น
เทคนิคการวินิจฉัยอีกวิธีหนึ่งคือการศึกษาทางไฟฟ้าฟิสิกส์ สำหรับการตรวจนี้ แพทย์จะสอดสายสวนที่บางและยืดหยุ่นได้ ซึ่งติดตั้งขั้วไฟฟ้าไว้ที่ส่วนท้าย ผ่านหลอดเลือดไปยังส่วนต่างๆ ของหัวใจ เพื่อทำแผนที่ของแรงกระตุ้นทางไฟฟ้า
วูลฟ์-พาร์กินสัน-ไวท์ ทรีทเม้นท์
การรักษาภาวะหัวใจเต้นผิดจังหวะแบบเฉียบพลันในภาวะ WPW ใช้ยาที่ขัดขวางการนำไฟฟ้าผ่านโหนด atrioventricular ขัดจังหวะแขนข้างหนึ่งของภาวะหัวใจเต้นผิดจังหวะ
อย่างไรก็ตาม ควรหลีกเลี่ยงยาเหล่านี้ในกรณีที่เกิดภาวะหัวใจห้องบนอย่างรวดเร็วผ่านทางทางเดินเสริม เนื่องจากในบางกรณีอาจเพิ่มความถี่ในการนำไปยังโพรงหัวใจผ่านทางทางเดินเสริม
ในกรณีที่มีการกระตุ้นของหัวใจเต้นผิดจังหวะและโดยไม่คำนึงถึงอาการของอาการผิดปกติ ขอแนะนำให้ศึกษาทางอิเล็กโทรสรีรวิทยาเพื่อตรวจสอบความสามารถในการนำไฟฟ้าของทางเดินเสริมและความเหนี่ยวนำของภาวะหัวใจเต้นผิดจังหวะ
หากทางเดินเสริมมีความสามารถในการนำไฟฟ้าสูงโดยมีความเสี่ยงที่ความถี่ของหัวใจห้องล่างจะสูงขึ้นในช่วงที่เกิดภาวะหัวใจห้องบนสั่นพลิ้ว หรือเมื่อมีอาการและภาวะหัวใจเต้นผิดจังหวะกลับคืนมา แสดงว่ามีการตัดทอนทางเดินเสริม
การศึกษาทางอิเล็กโตรฟิสิกส์วิทยาสามารถระบุตำแหน่งของทางเดินเสริม ซึ่งวิธีการที่ใช้สำหรับการระเหยจะขึ้นอยู่กับทางเดินที่อยู่บริเวณด้านขวาของหัวใจ การเข้าถึงโดยทั่วไปจะผ่านทางเส้นเลือดดำด้านขวา
สำหรับทางเดินที่ถนัดซ้าย การเข้าถึงหลอดเลือดดำและการเจาะทะลุภายหลังจากเอเทรียมขวาไปยังเอเทรียมด้านซ้าย หรือวิธีการ "ถอยหลังเข้าคลอง" ผ่านทางเส้นเลือดแดงต้นขาและหลอดเลือดแดงใหญ่จะเป็นไปได้
พลังงานที่ใช้ในการระเหยโดยทั่วไปคือความถี่วิทยุ
หลังจากการผ่าตัดสำเร็จแล้ว ภาวะ re-entry arrhythmia ผ่านทางเดินเสริมจะถูกป้องกัน และคลื่นเดลต้าจะไม่ปรากฏให้เห็นบนคลื่นไฟฟ้าหัวใจอีกต่อไป
ประสิทธิภาพในระยะยาวของการระเหยโดยทั่วไปจะสูงมาก เกิน 95%
หลังจากการระเหยที่ประสบความสำเร็จและในกรณีที่ไม่มีภาวะหัวใจเต้นผิดจังหวะหรือโรคหัวใจอื่น ๆ ก็ไม่จำเป็นต้องใช้ยารักษา
อ่านเพิ่มเติม:
Emergency Live More…Live: ดาวน์โหลดแอปฟรีใหม่สำหรับหนังสือพิมพ์ของคุณสำหรับ IOS และ Android
การอักเสบของหัวใจ: Myocarditis, Infective Endocarditis และ pericarditis
การค้นหาและการรักษาอย่างรวดเร็ว - สาเหตุของโรคหลอดเลือดสมองอาจป้องกันได้มากขึ้น: แนวทางใหม่
ภาวะหัวใจเต้นผิดจังหวะ: อาการที่ต้องระวัง
Wolff-Parkinson-White Syndrome: มันคืออะไรและจะรักษาอย่างไร
คุณมีตอนของอิศวรกะทันหันหรือไม่? คุณอาจประสบจากอาการวูล์ฟ-พาร์กินสัน-ไวท์ (WPW)



