Турникет и вътрекостен достъп: масивно овладяване на кървенето
В случай на масивно кървене, навременният контрол на кървенето и незабавният съдов достъп могат да направят разлика между живота и смъртта на пациента. В тази статия ще докладваме италиански казус за използването на турникет и вътрекостния достъп.
Системата за спешна помощ 118 от Триест (Италия) реши да присвои устройството за вътрекостен достъп EZ-IO® на всички служби за линейка на ALS в района. Целта е да се екипира линейки в случай на тежко кървене и да обучи лекарите, работещи в доболнична обстановка, за управление на масивни кръвоизливи от кръстовища и крайници. Те се присъединиха към кампанията „Спрете кървенето“, популяризирана от Американския колеж по хирургия и внесена в Италия от Società Italiana di Chirurgia d'Urgenza e del Trauma (Италианското дружество по спешна хирургия и травма). Използването на а турникет и вътрекостният достъп може да означава важна промяна в лечението на такова сложно кървене.
Автори: Андреа Клементе, Мауро Милош, Алберто Ператонер SSD 118 Триест - отдел за извънредни ситуации (активна интеграция на Emergenza, Urgenza и Accettazione). Azienda Sanitaria Universitaria Giuliano Isontina
Вътреозовен достъп: Турникет и масивно кървене
Всяка година травмата е причина за значителен процент на смъртност в световен мащаб. Световната здравна организация изчисли, че през 2012 г. 5.1 милиона души са починали поради травматични събития, което е като 9.2% от смъртните случаи в световен мащаб (смъртността е потвърдена в 83 случая на 100,000 50 жители). 15% от смъртните случаи са на възраст между 44 и 1 години, като смъртността при мъжете е два пъти по-голяма от тази на жените (XNUMX).
В Италия травматичните събития са причина за 5% от общата годишна смърт (2). Тя съответства на около 18,000 XNUMX смъртни случая, от които:
- пътни произшествия: 7,000 XNUMX смъртни случая
- домашни произшествия: 4,000 смъртни случая
- трудови злополуки: 1,300 смъртни случая
- актове на престъпление / или самонараняване: 5,000 смъртни случая
Много от тях са причинени от над 1 милион болнични приемания, което се равнява на около 10% от общия годишен прием (3).
Хеморагичният шок е втората водеща причина за смърт след наранявания на централната нервна система, независимо от механизма 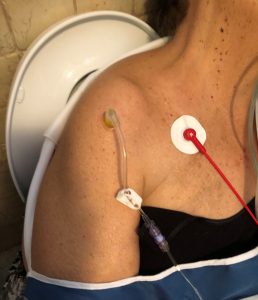 от травма. Кръвоизливът е отговорен за 30-40% от смъртта от травма, а 33-56% настъпва в извънболнична обстановка (4).
от травма. Кръвоизливът е отговорен за 30-40% от смъртта от травма, а 33-56% настъпва в извънболнична обстановка (4).
За да бъде възможно по-ефективна, лечението на кръвоизлив трябва да бъде осигурено възможно най-скоро след настъпването на щетите. Масивното кървене може бързо да доведе до така наречената „травма триада на смъртта“ или „летална триада“: хипотермия, коагулопатия и метаболитна ацидоза.
Масивното кървене намалява транспорта на кислород и може да причини хипотермия с последваща промяна на коагулационната каскада. При липса на кислород и хранителни вещества, които обикновено се транспортират от кръвта (хипоперфузия), клетките преминават към анаеробен метаболизъм, причинявайки освобождаване на млечна киселина, кетонови тела и други киселинни компоненти, които понижават pH на кръвта, причинявайки метаболитна ацидоза. Повишената киселинност уврежда тъканите и органите в тялото и може да намали работата на миокарда, като допълнително компрометира транспортирането на кислород.
Турникет и вътрекостен достъп: животоспасяващи маневри
От конфликтите в Ирак и Афганистан научихме, че незабавното използване на турникет и хемостатични превръзки е от съществено значение при животоспасяващите маневри. Много ефективен начин за реагиране, задълбочено проучен от Комитета на САЩ за тактическа борба с жертвите на катастрофи (C-TCCC). Прилагането на насоките за TCCC доведе до значително намаляване на броя на смъртните случаи от кръвоизлив в крайниците (5).
Благодарение на дълбок опит, разработен на военно ниво, тези методи на лечение започнаха да се разпространяват и в гражданската обстановка, преди всичко след терористични атаки, каквито бяха по време на Бостънския маратон през 2013 г. (6).
Бързите животоспасяващи действия за контрол на кръвоизливите от страна на първи реагиращи пациенти, включително и странични лица, могат да означават решаващ момент в намаляването на предотвратимите смъртни случаи (7). В Съединените щати една от стратегиите, които се оказаха ефективни за намаляване на масовата смъртност от кръвоизливи, е да се оборудва както медицинският персонал, така и първоначалните лица (полиция и пожарникари) с устройства за контрол на кръвоизлив и обучение (8).
В общите и ежедневните спешни медицински услуги компресионната превръзка, използвана при масивен кръвоизлив, често е недостатъчна. Той е ефективен само когато се извършва директно ръчно компресиране, което не винаги може да бъде гарантирано в случай на множество наранявания или максимални аварийни ситуации (5).
Ето защо много спешни организации използват турникет. Той има само една цел: предотвратяване на хеморагичен шок и масивно кървене от крайник. Научно доказано е, че приложението му безспорно е животоспасяващо. Пациентите, които преживяват травматичен хиповолемичен шок, имат статистически тежка прогноза с ниска степен на преживяемост. Събраните доказателства във военната област показват, че ранените хора, на които е прилаган турникет преди началото на хиповолемичен шок, имат процент на преживяемост 90%, в сравнение с 20%, когато турникетът е приложен след първите симптоми на шок (9).
Ранната употреба на турникет намалява необходимостта от волемична реинтеграция с кристалоиди в извънболнична среда (хемодилюция, хипотермия) и хемодермативи в болнична среда (коагулопатии), като се избягва по-нататъшното влошаване на факторите, участващи в леталната триада (10).
По време на конфликта във Виетнам 9% от смъртните случаи са причинени от кървене. В днешните конфликти той е намален до 2% благодарение на тренировките за използването на турникет и широкото му разпространение. Процентът на оцеляване сред войниците, лекувани с турникет, спрямо тези, при които не е прилаган, е 87% срещу 0% (9). Анализът на 6 международни проучвания съобщава за степен на ампутация от 19% от включените крайници.
Тези ампутации вероятно са причинени от голямата степен на първични наранявания и не са описани като вторични усложнения при използването на турникет (11). В две големи военни проучвания е установено, че процентът на усложненията поради употребата на турникет варира от 0.2% (12) до 1.7% (9). Други проучвания показват отсъствие на усложнения от турникет, които да останат на място между 3 и 4 часа (13.14).
Трябва да разгледаме 6 часа като максимална граница за оцеляване на крайниците (15). Кампанията „Stop the Bleed“ беше насърчавана в САЩ от работна група сред различни агенции, свикана от Министерството на вътрешната сигурност на „Службата за национална сигурност“ на Белия дом, с цел изграждане на устойчивост сред населението чрез увеличаване осъзнаване на основните действия за спиране на животозастрашаващо кървене, причинено както от случайни събития от ежедневието, така и от катастрофални събития от естествен или терористичен характер.
„Комитетът по травма“ на Американския колеж по хирурзи и Хартфордският консенсус са сред основните инициатори на тази кампания. Неконтролираното кървене се счита за основната причина за смърт, предотвратявана от травма, докато крайъгълният камък на навременната интервенция е използването на странични лица като първи реагиращи лица за овладяване на масивно кървене до пристигането на професионално спасяване, след като се установи, че интервенцията е ефективна в рамките на първите 5 -10 минути.
Практикуващите в системата от 118 Триест участваха в курса „Спри кървенето“, внесен в Италия от Società Italiana di Chirurgia d'Urgenza e del Trauma. Целта е да се стандартизират поведението при правилното използване на турникета, който понастоящем е наличен за всички спасителни превозни средства на провинцията.
За турника и вътрекостния достъп
В предболничната обстановка често е от съществено значение да се осигури бърз съдов достъп, но позиционирането често е 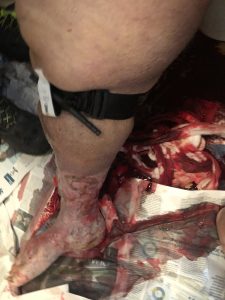 проблемно (16,17). Периферният венозен достъп остава стандарт, но ако жизнените функции са компрометирани, извличането му може да е трудно или може да отнеме твърде много време.
проблемно (16,17). Периферният венозен достъп остава стандарт, но ако жизнените функции са компрометирани, извличането му може да е трудно или може да отнеме твърде много време.
Фактори на околната среда, като лошо осветление, ограничено пространство, труден пациент или клинични фактори като периферна вазоконстрикция при шок или хипотермични пациенти, лошите венозни активи поради интравенозна терапия или затлъстяване могат да затруднят получаването на периферен венозен достъп.
Жертвите на травма с повишена динамика, сърдечен арест или сепсис може да изискват незабавен съдов достъп.
При педиатрични пациенти получаването на съдов достъп може да бъде технически трудно (18). Коефициентът на успеваемост при позициониране на периферен венозен достъп при първия опит извън болницата е 74% (19.20) и се намалява до по-малко от 50% в случай на спиране на сърцето (20). Пациентите в хеморагичен шок изискват средно 20 минути, за да получат периферен венозен достъп (21).
Турникет и интракостен достъп: валидната алтернатива на периферния венозен достъп е вътрекостният достъп: той се получава много по-бързо от извличането на периферна вена (50±9 s срещу 70±30 s) (22). В вътреболнична обстановка при пациенти с ACR с недостъпни периферни вени, вътрекостният достъп е показал по-висок процент на успех за по-малко време от CVC поставяне (85% срещу 60%; 2 минути срещу 8 минути) (23), освен това процедурата не изисква прекъсване на гръдните компресии и следователно може да подобри преживяемостта на пациента (24).
Европейският съвет за реанимация също препоръчва вътрешнокостния достъп като валидна алтернатива в случай, че не се намери периферната вена при възрастен пациент (25) и като първи избор при педиатричния пациент (26).
От април 2019 г. вътрешнокостната система за достъп EZ-IO® бе въведена в действие във всички спешни спасителни линейки на ASUITS 118 след обучение на медицински сестри и разпространение на оперативни процедури, преди това беше оборудвана само системата за самолечение.
Разпространението на контрола към всички линейки позволява бързо да се гарантира съдов достъп, да се намали времето за лечение и допълнително да се повиши качеството на услугите за гражданите. Няколко проучвания показват, че EZ-IO® е ефективна система за извличане на вътрешнокостен достъп: общата успеваемост е много висока (99.6% 27; 98.8% 28; 90% 29), както и степента на успех при първия опит ( 85.9% 27; 94% 28; 85% 23) и се характеризира с много бърза крива на обучение (29). Вътреосозният достъп е еквивалентен на периферния венозен достъп по отношение на фармакокинетиката и клиничната ефикасност (30), а степента на усложнения е по-малка от 1% (24).
За вътрекостния достъп и използването на турникет, доклад за случая
Доклад от случая:
6.35 ч .: Системата 118 в Триест се активира от Регионалната зала за спешна медицинска операция на FVG, за да отговори на травматично жълт код у дома.
6.44 ч.: линейката пристигна на място, а екипажът беше придружен от близките на пациента в банята. 70-годишна жена със затлъстяване, седнала на тоалетната и в безсъзнание (GCS 7 E 1 V2 M 4). Хъркащ дъх, блед, потогонен, едва забележим каротиден пулс, време за презареждане на капилярите > 4 секунди. Голяма кървава петна в краката на пациента; в долните крайници се виждаха съдови язви и кърпа, също напоена с кръв, беше увита около десния прасец.
6.46 ч .: червен код. Беше поискано самолечение и те трябваше да се обадят за помощ на пожарната служба, за да подпомогнат транспортирането на пациентката, като се има предвид състоянието на теглото й и ограниченото налично пространство. Когато кърпата е отстранена, е установен кръвоизлив от вероятна съдова руптура в ulcuscruris, разположен в задната част на прасеца.
Беше невъзможно да се гарантира ефективна директна компресия и да се посвети оператор за тази цел. Така че веднага приложили турникета за борба с приложението (CAT), спирайки кървенето. След това не са открити други хеморагични усти.
Главата беше хипер удължена и нанесе О2 със 100% FiO2 с изчезването на хъркащия дъх.
Като се има предвид състоянието на шок и затлъстяване, беше невъзможно да се намери периферен венозен достъп, така че след първия опит вътреостният достъп беше поставен в дясната костна камера с EZ-IO® система с 45-милиметрова игла.
Правилното позициониране на достъпа беше потвърдено: стабилност на иглата, серозна аспирация на кръвта и лекота на вливане на 10 ml SF натискане. Физиологичен разтвор Започна 500 ml инфузия с торбичка и крайникът се обездвижи с митела. Когато беше поставен мониторинг на ЕКГ, 80 ритмични HR, PA и SpO2 не бяха открити.
След това се прилага компресивна медицинска превръзка в мястото на кървене. Бърза анамнестична колекция показа, че пациентът страда от хипертиреоидизъм, артериална хипертония, дислипидемия, OSAS в нощна CPAP, предсърдно мъждене в ТАО. Тя също е последвана от пластична хирургия и инфекциозни заболявания за язви на долните крайници с дермохиподермит от MRSA, P. Mirabilis и P. Aeruginosa и при терапия с тапазол 5 mg 8 часа, бизопролол 1.25 mg h 8, дилтиазем 60 mg на всеки 8 часа, кумадин според INR.
6.55 ч .; автоматизаторът пристигна на място. Пациентът представи GCS 9 (E 2, V 2, M 5), FC 80r, PA 75/40, SpO2 98% с FiO2 100%. Приложена е 1000mg EV транексамова киселина. С помощта на пожарната, пациентът е мобилизиран с а стол и след това на носилка.
В линейката пациентът е представен с GCS 13 (E 3, V 4, M 6), PA 105/80, FC 80r и SpO2 98% с FiO2 100%. Установено е, че десният хумерален вътреозен достъп се е отклонил по време на фазите на мобилизация, така че друг вътреозен достъп незабавно е поставен успешно в лявата костна седалка и инфузията на течности е продължила.
Предвид подобрението на жизнените параметри, аналгетична терапия беше проведена с фентанест 0.1 mg и бяха инфузирани общо 500 ml физиологичен разтвор и 200 ml рингерацетат. В 7.25 ч. линейката, с включен лекар съвет, оставен с код червено до Катинара Спешно отделение.
Бяха сигнализирани хирург, реанимация и кръвна банка. Линейката пристигна в ПС в 7.30 часа
Първата кръвна картина показва: хемоглобин 5 g / dL, червени кръвни клетки 2.27 х 103 pL, хематокрит 16.8%, докато за коагулация: INR 3.55, 42.3 секунди, съотношение 3.74. Пациентът е приет в спешна медицина и е подложен на хемотрансфузия за общо 7 единици концентриран хематокрит и антибиотичен цикъл с далбаванцин и цефепим.
Турникет, масивно кървене и вътрекостен достъп ЧЕТЕТЕ ИТАЛИЙСКИЯ СТАТИЙ
Прочетете също
Турникет: Спрете кървенето след огнестрелна рана
Интервю с AURIEX - Тактическа медицинска евакуация, обучение и контрол на масово кървене
Турникет или без турникет? Двама експертни ортопеди говорят за общата подмяна на коляното
Тактически грижи за полето: как трябва да бъдат защитени парамедиците, за да се справят с военно поле?
Турникет, масивно кървене и вътрекостен достъп БИБЛИОГРАФИЯ
1. Световна здравна организация. Размерът и причините за нараняванията. 2–18 (2014). doi: ISBN 978 92 4 150801 8
2. Giustini, M. OSSERVATORIO NAZIONALE AMBIENTE E TRAUMI (ONAT) Traumi: не соло страда. in Salute e Sicurezza Stradale: l'Onda Lunga del Trauma 571–579 (CAFI Editore, 2007).
3. Balzanelli, MG Il supporto delle funzioni vitali al paziente politraumatizzato - Trauma Life Support (TLS). в Manuale di Medicina di Emergenza e Pronto Soccorso 263–323 (CIC Edizioni Internazionali, 2010).
4. Kauvar, DS, Lefering, R. & Wade, CE Въздействие на кръвоизлива върху резултата от травма: преглед на епидемиологията, клиничните прояви и терапевтичните съображения. J. Trauma60, S3-11 (2006).
5. Eastridge, BJ et al. Смъртта на бойното поле (2001-2011 г.): Последици за бъдещето на грижата за борбата с жертвите. J. Trauma Acute Care Surg.73, 431–437 (2012).
6. Walls, RM & Zinner, MJ Отговорът на Бостънския маратон: защо се получи толкова добре? JAMA309, 2441–2 (2013).
7. Brinsfield, KH & Mitchell, E. Ролята на Министерството на вътрешната сигурност в засилването и прилагането на реакцията на активни стрелци и умишлени масови жертви. Бик. Am. Coll. Surg.100, 24–6 (2015).
8. Holcomb, JB, Butler, FK & Rhee, P. Устройства за контрол на кръвоизлива: Турникети и хемостатични превръзки. Бик. Am. Coll. Surg.100, 66–70 (2015).
9. Kragh, JF et al. Оцеляване с авариен турникет за спиране на кървенето при травма на големи крайници. Ан. Surg.249, 1–7 (2009).
10. Mohan, D., Milbrandt, EB & Alarcon, LH Black Hawk Down: Еволюцията на реанимационните стратегии при масивен травматичен кръвоизлив. Крит. Care12, 1–3 (2008).
11. Bulger, EM et al. Предоспитална насока, основана на доказателства за контрол на външния кръвоизлив: Американски комитет по хирургичен комитет по травма. Prehosp. Emerg. Грижа18, 163–73
12. Brodie, S. et al. Използване на турникет при бойна травма: Военен опит във Великобритания. J. Spec. Oper. Мед.9, 74–7 (2009).
13. Welling, DR, McKay, PL, Rasmussen, TE & Rich, NM Кратка история на турникета. J. Vasc. Surg.55, 286–290 (2012).
14. Kragh, JF et al. Бойно оцеляване при жертва с помощта на спешен турникет за спиране на кървенето на крайниците. J. Emerg. Мед.41, 590–597 (2011).
15. Walters, TJ, Holcomb, JB, Cancio, LC, Beekley, AC & Baer, DG Emergency Tourniquets. J. Am. Coll. Surg.204, 185–186 (2007).
16. Zimmermann, A. & Hansmann, G. Вътрекостен достъп. Неонатални спешни случаи Практика. Водач. Resusc. Трансп. Крит. Грижи за новородени бебета39, 117–120 (2009).
17. Olaussen, A. & Williams, B. Вътрекостен достъп в доболничната обстановка: Преглед на литературата. Prehosp. Disaster Med.27, 468–472 (2012).
18. Lyon, RM & Donald, M. Вътрекостен достъп в доболничната обстановка - идеална опция от първа линия или най-доброто спасяване? Реанимация84, 405–406 (2013).
19. Lapostolle, F. et al. Проспективна оценка на трудностите за периферен венозен достъп при спешна помощ. Интензивно лечение Med.33, 1452–1457 (2007).
20. Reades, R., Studnek, JR, Vandeventer, S. & Garrett, J. Вътрекостен срещу интравенозен съдов достъп по време на извънболничен сърдечен арест: Рандомизирано контролирано проучване. Ан. Emerg. Med.58, 509-516 (2011).
21. Engels, PT et al. Използване на вътрекостни устройства при травми: Проучване на практикуващи травми в Канада, Австралия и Нова Зеландия. Мога. J. Surg.59, 374–382 (2016).
22. Lamhaut, L. et al. Сравнение на интравенозен и вътрекостен достъп от доболничен медицински персонал за спешна помощ със и без ХБРЯ защита оборудване, Реанимация81, 65–68 (2010).
23. Leidel, BA et al. Сравнение на вътреозен и централен венозен съдов достъп при възрастни при реанимация в спешното отделение с недостъпни периферни вени. Реанимация83, 40–45 (2012).
24. Petitpas, F. et al. Използване на вътрекостен достъп при възрастни: систематичен преглед. Crit. Грижа20, 102 (2016).
25. Soar, J. et al. Насоки на Европейския съвет за реанимация за реанимация 2015: Раздел 3. Поддръжка за напреднал живот на възрастни. Реанимация95, 100–47 (2015).
26. Maconochie, IK et al. Насоки на Европейския съвет за реанимация за реанимация 2015 г. Раздел 6. Поддръжка на педиатричния живот. Реанимация95, 223–248 (2015).
27. Helm, M. et al. Внедряване на вътрекостно устройство EZ-IO® в службата за спешна медицинска помощ на Германия. Реанимация88, 43–47 (2015).
28. Reinhardt, L. et al. Четири години на системата EZ-IO® в аварийната обстановка в болницата. Cent. Евро. J. Med.8, 166–171 (2013).
29. Santos, D., Carron, PN, Yersin, B. & Pasquier, M. Внедряване на вътрекостно устройство EZ-IO® в доболнична спешна служба: Проспективно проучване и преглед на литературата. Реанимация84, 440–445 (2013).
30. Von Hoff, DD, Kuhn, JG, Burris, HA & Miller, LJ Дали вътрекостното е равно на интравенозно? Фармакокинетично проучване. Am. J. Emerg. Med.26, 31–38 (2008).



