Sklerodermi, hvordan det viser sig, og hvilke behandlinger der findes
Sklerodermi er en sjælden autoimmun sygdom (10-20 tilfælde pr. 1,000,000 mennesker), hovedsageligt lokaliseret i huden, med meget forskellige symptomer fra patient til patient
Den begynder mellem 30 og 50 år, selvom den ikke skåner andre aldersgrupper, og der er en klar udbredelse i kvindekønnet (4:1).
Der er en bred vifte af kliniske udtryk.
En klassifikation, baseret på forlængelse og sværhedsgrad, skelner mellem lokaliserede former (20 gange hyppigere) og mere alvorlige, diffuse former, hvori indre organer også er involveret (systemisk sklerodermi).
Hvad er årsagen til sklerodermi?
Der er ingen kendt underliggende årsag.
Ved denne sygdom angriber immunsystemet endotelcellerne (som beklæder indersiden af blodkarrene) og stimulerer en ukontrolleret produktion af kollagen, en komponent i bindevævet, der giver støtte og næring til alle organer.
Kollagen er det stof, der findes i ar. Dens ukontrollerede ophobning skaber en 'hærdning' af områder af huden, dvs. fibrose (deraf udtrykket sclero-dermia = hård hud); når det involverer (i omfattende former) andre organer i kroppen, forårsager det progressiv skade på deres funktion.
Sklerodermi er selvfølgelig ikke smitsom.
Hvad er symptomerne på sklerodermi?
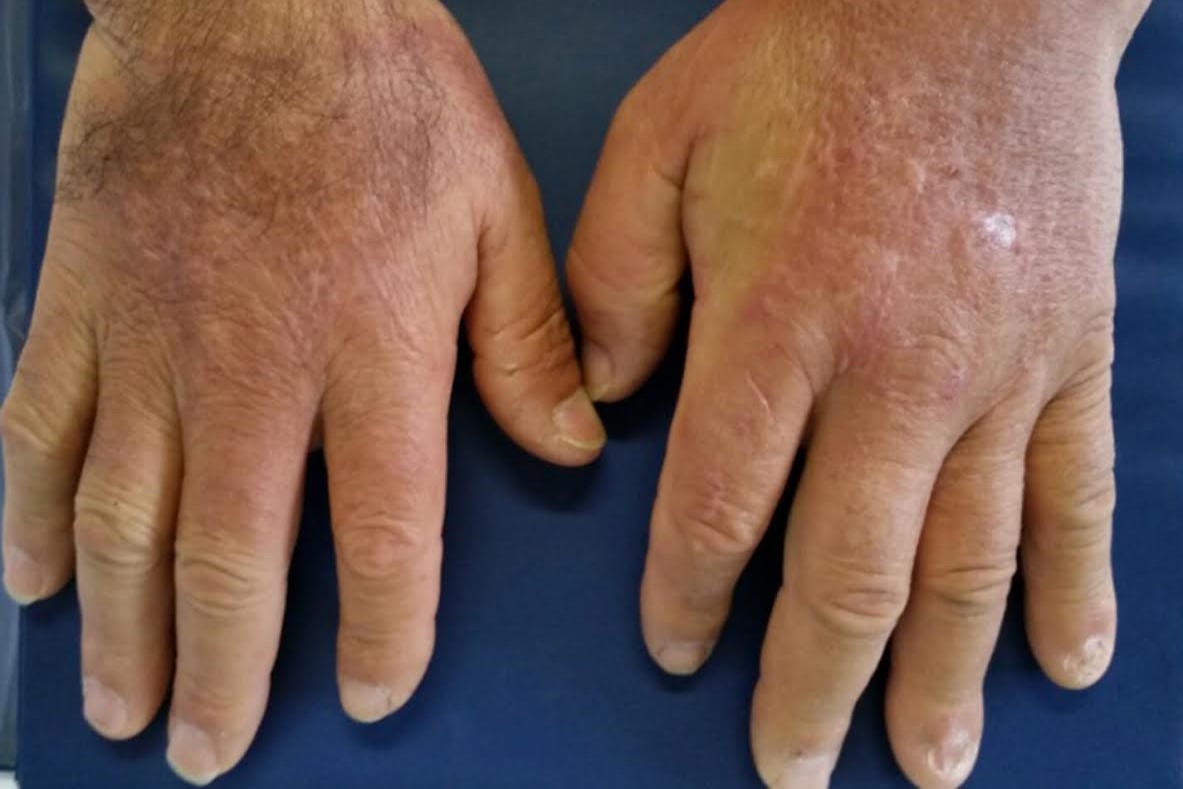
I lokaliserede former (også kaldet Morphea) begynder det med rødlilla pletter, der har tendens til gradvist at hærde; den centrale del af disse pletter bliver lysere, næsten hvidlig, omgivet af en lyserød kant; det endelige udseende (selv efter år) er et ar, mørkere eller lysere (hyper- eller hypopigmenteret).
Der findes flere varianter:
- hovedbundsmorphea (med lette ar og total forsvinden af hår eller alopeci);
- en form kendt som 'dråbeformet' med et udseende af små, runde pletter;
- en lineær form, som har tendens til at blive dybere i det subkutane væv, ned til muskel og sener; de forekommer mere i arme og ben, men skåner ikke ansigtet ('sabellignende' udseende)
- den ringformede form (sjældnere), lokaliseret hyppigere til kønsorganerne;
- den dybe morphea, som er mere aggressiv og hurtigt involverer hud, muskler og knogler.
Symptomerne på systemisk sklerodermi er meget forskellige fra Morphea, og sværhedsgraden varierer fra sag til sag
Der kan skelnes mellem to typer:
A) Begrænset systemisk sklerodermi, hvor hoved- og initiallidelsen er Raynauds fænomen.
Dette er en kredsløbsforstyrrelse, der hovedsageligt påvirker fingrene på hænderne, udløst hovedsageligt af kulde, og manifesteres ved skiftevis bleghed (på grund af vasospasme), cyanose og derefter erytem; med tiden opstår der kroniske skader på fingrene, som kan strække sig til underarmene og ansigtet.
Hos 25 % af disse patienter opstår fem komplikationer kendt som CREST:
- Subkutane forkalkninger;
- Raynauds (også i ører, næse og andre hudområder);
- Øsofagitis (beskadigelse af fordøjelsesområdet, der er mellem munden og maven), med problemer med at passere mad;
- Sklerodaktyli (fortykkelse af huden på fingrene, med forstørrelse, hvilket skaber en "pølse" deformitet; nogle gange påvirker hals, ører og ansigt;
- Telangiektasier (udvidelse af små blodkar placeret på huden på hænder, ansigt og læber).
CREST er en sygdom med en meget langsom udvikling og strækker sig ikke til indre organer.
B) Diffus systemisk sklerodermi: denne form begynder med Raynauds fænomen, men udvider sig hurtigt (efter et par måneder) til de indre organer.
Raynauds fænomen er meget mere alvorlig, med sår i huden, der også strækker sig til ben, led osv.
De mest berørte organer er fordøjelsessystemet (øsofagus, tarme og endetarm, med synkebesvær, malabsorption og alvorlige evakueringsbesvær) knogler og led (med smertefuld arthritis), muskler (kramper, muskelsmerter og senebetændelse), nyrer (op til nyresvigt), hjerte og lunger.
Diffus systemisk sklerodermi er en meget alvorlig og hurtigt fremadskridende sygdom og skal opdages tidligt.
Hvordan genkender man de første symptomer på sygdommen?
Morphea kan genkendes ved udseendet af områder med hærdning af huden, af forskellige former, med en meget langsom progression.
De systemiske former (både lokaliserede og diffuse) begynder i 95% af tilfældene med Raynauds fænomen: pludselige ændringer i fingrenes overfladiske cirkulation (vekslende bleghed og blålig eller cyanotisk udseende og rødme) bør være en alarmklokke.
Prikken og smerter kan være til stede.
Fænomenet (også til stede i andre bindevævssygdomme) er relateret til blodkarskade, med en initial vasospasme, hovedsageligt på grund af et fald i den ydre temperatur (bleghed).
Dette efterfølges af cyanose, på grund af refleks vasodilatation, og til sidst en mere langvarig rødmen.
I systemiske tilfælde kan der være
- synke- og fordøjelsesbesvær (op til faktisk malabsorption);
- udseendet af forkalkninger og øget konsistens af huden;
- led- eller muskelsmerter
- hypertension (på grund af nyreskade);
- åndedrætsbesvær (pulmonal, pleura men også hjertepåvirkning).
Hvad er undersøgelserne og tests til diagnosticering af sklerodermi?
I tilfælde af kredsløbsforstyrrelser er kapillaroskopi nyttig, efter recept fra hudlægen/reumatologen: dette er en mikroskopisk undersøgelse af kapillærerne i neglematrixen, der gør det muligt at studere deres ændringer.
Ved systemisk sklerodermi findes tilstedeværelsen af mega-kapillærer og områder, hvor blodkar er fraværende (avaskulære områder).
Antinukleære antistoffer (især anti-centromer) og, i diffuse systemiske former, anti-Scl70 antistoffer kan søges i laboratorietest.
Analyser hjælper ikke altid med at genkende de tidlige stadier af sklerodermi, og derfor er et specialistbesøg (reumatolog og hudlæge) afgørende for at genkende tidlige symptomer og vurdere mulig involvering af de forskellige organer.
Hvordan kan sklerodermi forebygges?
Der er ingen reel forebyggelse, og der er heller ingen livsstilsvaner, der kan mindske risikoen for at få sygdommen eller forværre den.
Den eneste forebyggelse består i at genkende de tidlige symptomer (startende med Raynauds fænomen) og ty til en grundig specialistundersøgelse.
I kutane former er det nødvendigt at reducere eksponeringen for solen eller bruge høj fotobeskyttelse, da dette forårsager forværring.
Hvordan behandles sklerodermi?
Kutane former (morphea) udvikler sig meget langsomt og ikke alvorligt, idet de er begrænset til huden.
Resultatet er hovedsageligt 'uskønt', fordi sygdommens virkninger er permanente.
Produkter til lokalt brug bruges hovedsageligt til at bremse/stoppe sygdomsforløbet i de ramte områder, primært kortison, fugtgivende og blødgørende cremer.
Fototerapi bruges også.
Den ringformede form (lokaliseret hovedsageligt i penis) kan føre til et kredsløbsproblem og i nogle tilfælde kræve kirurgisk behandling, hvis lokal terapi ikke har været gavnlig.
Ved systemisk sklerodermi anvendes immunsuppressive lægemidler; i de senere år er brugen af biologiske lægemidler udover kortisonpræparater steget, med lovende resultater på det samlede sygdomsforløb.
Der findes også specifikke behandlinger for de indre organer, der angribes af sygdommen (hjerte, spiserør og fordøjelsessystem, lunger, nyrer osv.), for at begrænse skaderne af sygdommen og lindre symptomerne.
Læs også:
Emergency Live endnu mere...Live: Download den nye gratis app til din avis til IOS og Android
Psoriasis, en tidløs hudsygdom
Tilbagefald-remitterende multipel sklerose (RRMS) hos børn godkender EU Teriflunomide
ALS: Nye gener, der er ansvarlige for amyotrofisk lateral sklerose, identificeret
Rehabiliteringsterapier til behandling af systemisk sklerose
Psoriasis: Det bliver værre om vinteren, men det er ikke kun forkølelsen, der er skyld i
Eksponering for forkølelse og symptomer på Raynauds syndrom
Sklerodermi. Blå hænder, et vækningskald: betydningen af tidlig diagnose
Sklerodermi: årsager, symptomer og behandling



