हाइपरकेपनिया क्या है और यह रोगी के हस्तक्षेप को कैसे प्रभावित करता है?
Hypercapnia रक्त में कार्बन डाइऑक्साइड का संचय है। यह क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज (सीओपीडी) वाले लोगों को प्रभावित करता है
सीओपीडी के मरीज अन्य लोगों की तरह आसानी से सांस नहीं ले पाते हैं
सूजे हुए वायुमार्ग और क्षतिग्रस्त फेफड़े के ऊतकों के लिए आवश्यक ऑक्सीजन को अंदर लेना और कार्बन डाइऑक्साइड को बाहर निकालना मुश्किल हो जाता है जिससे शरीर छुटकारा पाना चाहता है।
सीओपीडी वाले हर किसी के लिए हाइपरकेनिया कोई समस्या नहीं है और हो सकता है कि न हो
आपके डॉक्टर ने शायद सांस लेने में सुविधा के लिए दवा का सुझाव दिया है।
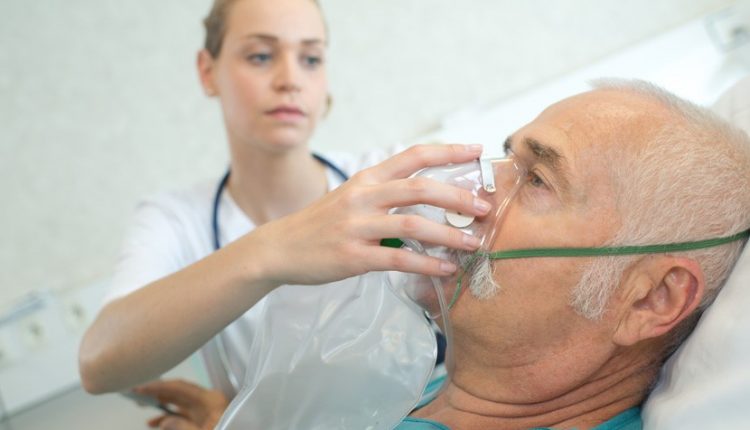
आप पूरक ऑक्सीजन का भी उपयोग कर सकते हैं।
ऑक्सीजन को एक मास्क या नाक प्लग के माध्यम से ट्यूबों से जुड़ा एक उपकरण कहा जाता है, जिसे एक संकेंद्रक कहा जाता है, जो फ़िल्टर करने के लिए एक पंप की तरह काम करता है और हवा का एक स्वच्छ, निरंतर प्रवाह प्रदान करता है।
हाइपरकेपनिया के मामले में क्या होता है?
Hypercapnia रक्त के पीएच संतुलन को बदल देता है, जिससे यह बहुत अधिक अम्लीय हो जाता है।
यह घटना धीरे-धीरे या अचानक हो सकती है।
यदि यह धीरे-धीरे होता है, तो शरीर गुर्दों को अधिक मेहनत करवाकर इसे बनाए रखने में सक्षम हो सकता है।
गुर्दे बाइकार्बोनेट छोड़ते और पुन: अवशोषित करते हैं, कार्बन डाइऑक्साइड का एक रूप जो शरीर के पीएच स्तर को संतुलित रखने में मदद करता है।
कार्बन डाइऑक्साइड में अचानक वृद्धि, जिसे तीव्र हाइपरकेपनिया कहा जाता है, अधिक खतरनाक है क्योंकि गुर्दे स्पाइक को संभाल नहीं सकते।
यदि आप सीओपीडी के गंभीर रूप से पीड़ित हैं या भड़क गए हैं तो ऐसा होने की संभावना अधिक है।
किसी भी मामले में, यह संभव है कि श्वास बहुत धीमी हो, जिसका अर्थ है कि हवा अंदर नहीं खींची जा रही है और कार्बन डाइऑक्साइड को स्वस्थ दर से बाहर नहीं निकाला जा रहा है।
एक्यूट हाइपरकेपनिया तब भी हो सकता है जब कोई ऐसी दवा लेना शुरू कर देता है जो चोट या सर्जरी के बाद उनींदापन देती है, जैसे कि मादक दर्द निवारक।
शामक के रूप में जानी जाने वाली ये दवाएं श्वसन दर को धीमा कर सकती हैं।
तीव्र हाइपरकेनिया एक जीवन-धमकी देने वाली आपात स्थिति है।
अगर इसका तुरंत इलाज नहीं किया जाता है, तो व्यक्ति सांस रोक सकता है, दौरा पड़ सकता है या कोमा में जा सकता है।
हाइपरकेनिया के लक्षण
संकेत आमतौर पर हाइपरकेनिया की गंभीरता पर निर्भर करते हैं।
हल्के से मध्यम हाइपरकेपनिया जो धीरे-धीरे विकसित होता है आमतौर पर इसका कारण बनता है:
- चिंता
- सांस की तकलीफ
- दिन की सुस्ती
- सिरदर्द
- दिन में नींद आना भले ही कोई रात में बहुत सो गया हो (डॉक्टर इसे हाइपरसोम्नोलेंस कह सकते हैं)
तीव्र हाइपरकेनिया पैदा कर सकता है
- प्रलाप
- उन्माद
- डिप्रेशन
- भ्रम
अगर अनुपचारित छोड़ दिया जाए तो यह कोमा में जा सकता है।
गंभीर हाइपरकेनिया हो सकता है
- हाथों में कंपन (क्षुद्रग्रह)
- अचानक, संक्षिप्त मांसपेशी झटके (मायोक्लोनस)
- मिरगी के दौरे
मस्तिष्क में दबाव (पैपिल्डेमा) जो ऑप्टिक तंत्रिका के विस्तार का कारण बनता है और इसका कारण बन सकता है
- सिर दर्द
- मतली
- नज़रों की समस्या
वैरिकाज़ नसें (डॉक्टर उन्हें फैली हुई सतही नसें कह सकते हैं)।
यदि आपको इनमें से कोई भी लक्षण दिखाई दे तो तुरंत अपने डॉक्टर को बुलाएं। अस्पताल जाना पड़ सकता है।
हाइपरकेनिया के कारण
वे कई हो सकते हैं, जिनमें शामिल हैं:
- मस्तिष्क तंत्र के रोग
- इन्सेफेलाइटिस
- हीपोथेरमीया
- हाइपोथायरायडिज्म और हाइपरथायरायडिज्म सहित चयापचय संबंधी विकार
- तंत्रिका तंत्र विकार, जैसे जन्मजात केंद्रीय वायुकोशीय हाइपोवेंटिलेशन
- मोटापा
- शामक ओवरडोज
- नींद अश्वसन
- रीढ़ की हड्डी में कॉर्ड इंजरी या विकार जैसे कि गुइलेन-बैरे सिंड्रोम, मायस्थेनिया ग्रेविस और मस्कुलर डिस्ट्रॉफी
- भुखमरी
- आघात
- थोरैसिक केज डिसऑर्डर जैसे कि फ्लेल चेस्ट और एंकिलॉज़िंग स्पॉन्डिलाइटिस
- विष, विषाक्तता और दवाएं जैसे बोटुलिज़्म और टेटनस
- ऊपरी वायुमार्ग विकार
- हाइपरकेपनिया का निदान
चिकित्सक
- एक चिकित्सा इतिहास लें और कारणों के लिए शरीर की जांच करें।
- वह आपकी श्वास की जांच करेगा। अगर आपको मदद की ज़रूरत है, तो आपको पूरक ऑक्सीजन मिल सकती है। या आपको एक ट्यूब की आवश्यकता हो सकती है जो वायुमार्ग में प्रवेश करती है और एक मशीन से जुड़ती है जो आपको सांस लेने में मदद करती है (वेंटिलेशन)।
आप रक्त परीक्षण का आदेश देंगे:
- धमनी रक्त गैस परीक्षण: यह परीक्षण आपके रक्त में ऑक्सीजन और कार्बन डाइऑक्साइड के स्तर को मापता है। डॉक्टर आमतौर पर कलाई से, धमनी से कुछ खून लेते हैं। नमूना एक प्रयोगशाला में भेजा जाता है जहां ऑक्सीजन और कार्बन डाइऑक्साइड के स्तर को मापा जाता है।
- रासायनिक विश्लेषण: शरीर द्वारा कार्बन डाइऑक्साइड को संसाधित करने पर बनने वाले लवण (इलेक्ट्रोलाइट्स और बाइकार्बोनेट) के स्तर की जाँच करता है।
- पूर्ण रक्त गणना: फेफड़े की बीमारी के कारण रक्त में कम ऑक्सीजन का स्तर लाल रक्त कोशिकाओं की संख्या में वृद्धि से जुड़ा हो सकता है। कारणों की खोज के लिए ये अन्य परीक्षण किए जा सकते हैं:
- विष विज्ञान परीक्षण
- थायराइड फ़ंक्शन परीक्षण
- क्रिएटिन फॉस्फोकाइनेज टेस्ट
- डायग्नोस्टिक इमेजिंग परीक्षण यह जांचने के लिए कि फेफड़ों, मस्तिष्क या रीढ़ की हड्डी में कोई शारीरिक समस्या तो नहीं है।
इलाज
हाइपरकेनिया का इलाज खुद करने की कोशिश न करें।
आपको अपने डॉक्टर से निर्देश प्राप्त करना चाहिए।
यदि आप आमतौर पर पूरक ऑक्सीजन का उपयोग करते हैं, तो अधिक लेने से समस्या और भी बदतर हो सकती है।
सीओपीडी के मामले में, अत्यधिक मात्रा में ऑक्सीजन लोगों को सांस लेने की क्षमता खो सकती है।
यदि हाइपरकेपनिया होता है, लेकिन बहुत गंभीर नहीं है, तो आपका डॉक्टर आपको मास्क पहनने के लिए कह कर इसका इलाज कर सकता है जो आपके फेफड़ों में हवा भरता है।
इस उपचार को कराने के लिए आपको अस्पताल जाना पड़ सकता है, लेकिन आपका डॉक्टर आपको घर पर स्लीप एपनिया के लिए इस्तेमाल होने वाले उसी प्रकार के उपकरण, CPAP या BiPAP मशीन से ऐसा करने की अनुमति दे सकता है।
यदि हाइपरकेनिया गंभीर है और आप होश खो देते हैं, तो वेंटिलेटर आवश्यक है।
हाइपरकेनिया के जोखिम को कैसे कम करें
हाइपरकेपनिया को रोकना हमेशा संभव नहीं होता है, लेकिन यदि आप सीओपीडी के प्रबंधन के लिए अपने डॉक्टर के निर्देशों का पालन करते हैं तो आप इसकी संभावना को कम कर सकते हैं।
हमेशा सुझाई गई दवा लें और अपने चिकित्सक द्वारा निर्देशित पूरक ऑक्सीजन का उपयोग करें।
इसके अलावा, आपको ऐसी दवाओं का उपयोग नहीं करना चाहिए जो आपको आराम करने या सोने में मदद करती हैं (आपका डॉक्टर उन्हें शामक कहेगा)।
इनमें चिंता या अनिद्रा के लिए दर्द से राहत और बेंजोडायजेपाइन जैसे ज़ैनक्स और वैलियम के लिए नशीले पदार्थ शामिल हैं।
यदि आपको इन दवाओं में से किसी एक की आवश्यकता है, तो अपने डॉक्टर के साथ खुराक की समीक्षा करें और दुष्प्रभावों के लिए देखें।
यदि आप पूरक ऑक्सीजन लेते हैं और आपका डॉक्टर कहता है कि आपको हाइपरकेपनिया का उच्च जोखिम है, तो घर पर फिंगर पल्स ऑक्सीमीटर नामक उपकरण रखने की सलाह दी जाती है।
इस उपकरण से आप जांच सकते हैं कि आपके ऑक्सीजन का स्तर बहुत अधिक तो नहीं है, जिससे हाइपरकेपनिया होने की संभावना बढ़ जाती है।
हाइपरकेनिया के चेतावनी संकेतों पर ध्यान दें।
यदि आपको सांस लेने में असामान्य रूप से कमी महसूस होती है, बहुत नींद आती है या आसानी से भ्रमित हो जाते हैं, तो तुरंत अपने डॉक्टर से संपर्क करें।
यह भी पढ़ें
वेंटिलेटरी विफलता (हाइपरकेनिया): कारण, लक्षण, निदान, उपचार
क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज (COPD) क्या है?
क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज सीओपीडी के लिए एक गाइड
इंट्यूबेशन: यह क्या है, इसका अभ्यास कब किया जाता है और प्रक्रिया से जुड़े जोखिम क्या हैं
ऑब्सट्रक्टिव स्लीप एपनिया: यह क्या है और इसका इलाज कैसे करें
ऑब्सट्रक्टिव स्लीप एपनिया: ऑब्सट्रक्टिव स्लीप एपनिया के लक्षण और उपचार
हमारी श्वसन प्रणाली: हमारे शरीर के अंदर एक आभासी दौरा
नैदानिक समीक्षा: तीव्र श्वसन संकट सिंड्रोम
गर्भावस्था के दौरान तनाव और संकट: माँ और बच्चे दोनों की सुरक्षा कैसे करें
श्वसन संकट: नवजात शिशुओं में श्वसन संकट के लक्षण क्या हैं?
रेस्पिरेटरी डिस्ट्रेस सिंड्रोम (एआरडीएस): थेरेपी, मैकेनिकल वेंटिलेशन, मॉनिटरिंग
श्वासनली इंटुबैषेण: रोगी के लिए कृत्रिम वायुमार्ग कब, कैसे और क्यों बनाया जाए
नवजात शिशु, या नवजात गीले फेफड़े सिंड्रोम का क्षणिक तचीपनिया क्या है?
अभिघातजन्य न्यूमोथोरैक्स: लक्षण, निदान और उपचार
क्षेत्र में तनाव न्यूमोथोरैक्स का निदान: सक्शन या ब्लोइंग?
न्यूमोथोरैक्स और न्यूमोमेडियास्टिनम: रोगी को पल्मोनरी बैरोट्रॉमा से बचाना
आपातकालीन चिकित्सा में एबीसी, एबीसीडी और एबीसीडीई नियम: बचावकर्ता को क्या करना चाहिए
मल्टीपल रिब फ्रैक्चर, फ्लेल चेस्ट (रिब वोलेट) और न्यूमोथोरैक्स: एक अवलोकन
आंतरिक रक्तस्राव: परिभाषा, कारण, लक्षण, निदान, गंभीरता, उपचार
एएमबीयू बैलून और ब्रीदिंग बॉल इमरजेंसी के बीच अंतर: दो आवश्यक उपकरणों के फायदे और नुकसान
ट्रॉमा एक्सट्रैक्शन के लिए केईडी एक्सट्रैक्शन डिवाइस: यह क्या है और इसका उपयोग कैसे करें
आपातकालीन विभाग में ट्राइएज कैसे किया जाता है? START और CESIRA तरीके
छाती आघात: नैदानिक पहलू, चिकित्सा, वायुमार्ग और वेंटिलेटरी सहायता



