
Er Úganda með EMS? Rannsókn fjallar um sjúkraflutningabúnað og skortir þjálfaðir fagmenn
9. júlí 2020, Mháskólinn í Akerere, School of Public Health framkvæmdi sérstaka könnun á ástandi EMS og bráðrar heilsugæslustöðvunar í Úganda. Þeir komust að því að á landsvísu var skortur á sjúkrabifreiðartækjum eins og sjúkrabílaþrjótum, mænudeildum og einnig skorti þjálfaðra sérfræðinga.
Aðeins 16 (30.8%) af þeim 52 sem voru metnir á sjúkrahús voru metnir með venjuleg neyðarbifreiðar með nauðsynlegum sjúkrabíl búnaður, lyf og starfsfólk til að bregðast rétt við neyðarástandi. Þetta skildi Makerere háskólinn eftir könnun sína um Úganda. Þetta þýðir að næstum 70% af sjúkrabílum í Úganda hafa ekki getu til læknisaðstoðar í umhverfi fyrir sjúkrahús.
Í bakgrunni könnunarinnar greindu þeir frá því að heilbrigðisráðuneytið (MoH) viðurkenndi nauðsyn þess að bæta sjúkraflutningaþjónustu. Rannsóknin hefur það að markmiði að koma á stöðu neyðarlæknisþjónustu og bráðrar heilsugæslustöðvunar í Úganda. Þeir gerðu eftirfarandi mat bæði á landsvísu og undir-landsvísu, með tilliti til getu EMS á sjúkrahúsum og aðstöðustigum með því að nota Alþjóðaheilbrigðismálastofnunina (WHO) Neyðarvistunarkerfi mats (ECSSA) tól.
Þó nokkrar rannsóknir hafi verið gerðar til að meta umönnun sjúkrahúsa í Kampala [7,8,9], virðist engin rannsókn hafa verið gerð til að meta stöðu EMS og bráðrar heilsugæslustöðvunar í Úganda á landsvísu.
Markmið rannsóknarinnar og grunnatriði: hlutverk fagfólks og sjúkraflutningatækja í Úganda EMS
Sem neyðarlæknisþjónusta (EMS) kerfi, ættu sjúkraflutningaþjónusta í Úganda einnig að skipuleggja alla þætti í umönnun sem veitt er sjúklingum á sjúkrahúsum eða utan sjúkrahúsa [1]. Sjúkraliðar og EMTs (einnig í hlutverki sjúkraflutningabílstjóra), verða að stjórna sjúklingum með sérstakan sjúkraflutningabúnað. Markmiðið ætti að vera að bæta árangur hjá sjúklingum með mikilvægar aðstæður, svo sem fæðingarlækningar, læknisfræðileg neyðartilvik, alvarleg meiðsli og aðrir alvarlegir tímasæmir sjúkdómar.
Sjúkrahúsþjónusta er ekki svið eingöngu bundin við heilbrigðisgeirann, á meðan það getur tekið til annarra geira eins og lögreglu og slökkviliðs. Til viðbótar við umönnun fyrir sjúkrahús, hefur afkoma sjúklinga mikil áhrif á bráðahjálp sem veitt er á móttöku heilsugæslustöðinni [4]. Lifun og bati sjúklinga er háð nærveru viðeigandi þjálfaðs heilbrigðisstarfsfólks og að nauðsynlegur sjúkraflutningabúnaður sé til staðar, eins og börur, mænu borð, súrefniskerfi og svo framvegis, lyf og vistir á mínútum og klukkutímum eftir komu bráðveiks sjúklings á heilsugæslustöð [5].
EMS í Úganda: skortur á sjúkrabílum og þjálfuðum sérfræðingum - Stærð sýnishorns og sýnatökuaðferð
Heilbrigðiskerfið í Úganda er skipulagt í þrjú megin stig:
- innlendum tilvísunarsjúkrahúsum
- héraðssjúkrahús
- almenn (umdæmis) sjúkrahús
Innan héraðsins eru heilsugæslustöðvar með mismunandi getu:
Heilsugæslustöðin I og II: grundvallar heilbrigðisstofnunin. Hentar ekki við alvarlegar læknisfræðilegar aðstæður [11];
Heilbrigðisstofnunin II og IV: umfangsmesta læknisþjónusta.
Makerere háskólinn aflaði sýnatökuramma allra heilsuaðstöðu í Úganda frá MoH og lagskiptir listann eftir heilbrigðisumdæmum. Heilsusvæðunum var frekar flokkað í 4 geo-stjórnsýslu svæði Úganda [12] (þ.e. Norður, Austur, Vestur og Mið) til að tryggja að hvert geo-stjórnsýslu svæði væri fulltrúi í úrtakinu. Innan hvers geo-stjórnsýslu svæði, rannsóknarhópurinn valið af handahófi eitt heilsusvæði (mynd 1 - hér að neðan).
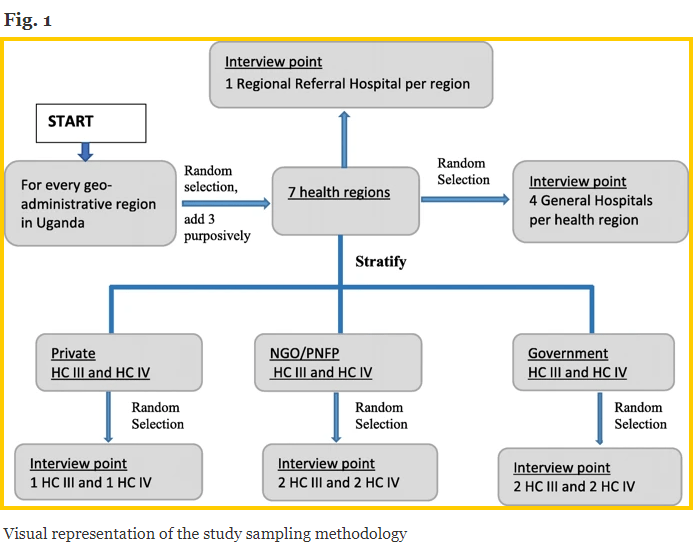
Þær tóku með markvissum hætti þátttöku í þremur heilbrigðisumdæmum til viðbótar: Arua heilsusvæðinu í Vestur-Níl þar sem það hýsir stóran flóttamannfjölda, sem getur haft áhrif á aðgengi og framboð á EMS. Annað er heilbrigðissvæðið í Karamoja þar sem það hefur sögu um átök og hefur sögulega verið höllum fæti með lélegt aðgengi að allri félagslegri þjónustu. Þriðja er Kalangala hverfið sem samanstendur af 84 eyjum og hefur því einstaka áskoranir um flutningaaðgang.
Rannsóknarteymi Makerere háskólans flokkaði öll HC á völdum heilbrigðissvæðum eftir eignarhaldi (þ.e. ríkisreknum, einkareknum félagasamtökum / frjálsum félagasamtökum (PNFP / NGO) og einkareknum hagnaðarsamtökum). Fyrir hvert heilbrigðissvæði völdu þeir af handahófi 2 einkareknar heilsuræktarstöðvar í hagnaðarskyni (þ.e. 1 HC IV og 1 HC III), 4 PNFP / NGO heilsugæslustöðvar (þ.e. 2 HC IV og 2 HC III) og 4 ríkisrekin heilsugæslustöðvar (þ.e. 2 HC IV og 2 HC III). Ef einkarekin fyrirtæki í hagnaðarskyni eða PNFP / NGO HC III eða HC IV voru ekki til á völdum heilbrigðisumdæmum fylltu þau raufina / rásirnar með ríkisreknum HC III eða HC IV.
Sýnatökuáætlun þeirra leiddi til sýnishornsstærðar sem innihélt 7 héraðssjúkrahús, 24 almenn sjúkrahús, 30 HC IV og 30 HC III. Að auki var Kampala District talið sérstakt svæði vegna stöðu sinnar sem höfuðborgar með mikla styrk heilsufar. Af þeim þremur RRH (þ.e. Rubaga, Nsambya og Naguru) í borginni var einum RRH (Naguru) bætt við rannsóknarsýnið.
Að auki voru þeir með lögregluna sem heilsugæslustöðvar fyrir sjúkrahús vegna þess að þeir eru oft fyrstu svörunina á vettvangi mannfalls og veita flutningi fórnarlamba. Rannsóknin er þversniðskönnun á landsvísu sem inniheldur 7 heilsusvæði, 38 héruð (mynd 2) [13], 111 heilbrigðisstofnanir og 52 heilsugæslustöðvar fyrir sjúkrahús. Frá hverju 38 héruðunum tóku rannsóknarmenn viðtöl við einn háttsettan yfirmann, oftast heilbrigðisfulltrúa héraðsins sem er ákvarðandi í héraðinu og alls 202 lykilstarfsmenn sem taka þátt í EMS og bráðri heilsugæslustöðvun.
Sjúkraflutningabúnaði og þjálfuðum sérfræðingum skortir í Úganda: gagnaöflun
Vísindamennirnir frá Makerere háskólanum aðlaga WHO neyðarvistunarkerfi matstækið [14] þróað af Teri Reynolds og fleirum [10]. Þetta hjálpaði þeim að safna gögnum um EMS á stigum sjúkrahúsa og heilsugæslustöðva. Verkfærið samanstóð af gátlistum og skipulögðum spurningalistum sem metu sex stoðir heilbrigðiskerfisins: forysta og stjórnun; fjármögnun; upplýsingar; vinnuafli í heilbrigðismálum; læknisvörur; og þjónustusending. Þeir fóru einnig yfir skýrslur frá fyrri EMS rannsóknum í Úganda [7,8,9] og fylltu eyður í upplýsingum þökk sé lykil uppljóstrara augliti til auglitis við háttsettan embættismann í MOH.
EMS í Úganda: Yfirlit yfir niðurstöður um sjúkraflutningabúnað og þjálfað fagfólk skortir
Eftirfarandi tafla dregur saman niðurstöðurnar sem finnast á hinum ýmsu sviðum bæði á landsvísu og undir-landsvísu. Ítarlegri niðurstöður á krækjunum í lok greinarinnar.

Gögn um EMS í Úganda: umræða
Úganda reyndist hafa djúpt skort á landsstefnu, leiðbeiningum og stöðlum á bráðalækningasviði. Þessi skortur endurspeglast á öllum sviðum heilsugæslunnar: fjármögnun; lækningaafurðir og samhæfingu.
Í neyðarsvæðum í heilsugæslustöðvum skorti grunnstoð sjúkraflutningatækja og lyf bæði til að fylgjast með og til að meðhöndla ýmis bráðatilvik. Þessi alvarlegi skortur á búnaði og lyfjum sást á öllum stigum heilbrigðiskerfisins. Þrátt fyrir að einkaheilbrigðisstofnanir og sjúkraflutningamenn voru tiltölulega betur í stakk búnir en stjórnvöld. Takmarkað framboð og virkni sjúkraflutningabúnaðar til að bregðast við læknisaðstoð í neyðartilvikum þýddi að sjúklingar fengu mjög takmarkaða umönnun á sjúkrahússtiginu og voru síðan fluttir til heilsugæslustöðva sem voru aðeins betur búnir til að stjórna bráðum atburðum sínum.
Sjúkraflutningamenn voru herjaðir af lélegum tækjum, samhæfingu og samskiptum. Að minnsta kosti 50% þeirra EMS veitenda sem viðtöl voru tilkynntu að þeir hafi aldrei tilkynnt heilbrigðisstofnanir áður en þeir fluttu neyðartilvik þangað. Að sjúkrahús, þar með talin svæðisbundin tilvísunarsjúkrahús, voru ekki með EMS í boði 24 ha dag. Reyndar eru aðstandendur og aðstandendur oft þeir einu sem lækna sjúklinga læknisfræðilega. Og eftirlitsbifreiðar lögreglu voru algengasti (fyrir 36 af 52 veitendum) flutning sjúklinga sem þurftu á bráðamóttöku að halda.
Rannsóknin hafði skilgreint sjúkrabíl sem neyðarbifreið sem veitti bæði neyðarflutninga og umönnun meðan hún var á rými sjúkrahússins, það þýddi að meirihluti veitenda sjúkrahúsa var ekki með sjúkrabifreiðar, en þeir voru veitendur neyðarflutninga. Ennfremur, á öllum stigum, voru vísbendingar um ófullnægjandi fjármögnun fyrir EMS.
Mörk þessarar rannsóknar eru mælingarskekkjur vegna þess að treysta á sjálfskýrslur vegna sumra niðurstaðna (td gagnanotkun við skipulagningu). Hins vegar var meirihluti lykilniðurstaðna (framboð og virkni lækningaafurða) í rannsókninni mældur með beinni athugun. Niðurstöður rannsóknarmanna staðfesta niðurstöður annarra rannsókna með svipaðri aðferðafræði sem fann skort á forystu, löggjöf og fjármögnun sem lykilhindranir fyrir þróun EMS í þróunarlöndunum [16].
Sú sem greint var frá í þessari grein var könnun á landsvísu og því var hægt að alhæfa niðurstöðurnar til alls Úganda. Einnig væri hægt að alhæfa niðurstöðurnar til annarra lág- og millitekjulanda í Afríku sem hafa engin EMS-kerfi [1] og er því hægt að nota til að leiðbeina viðleitni sem miðar að því að bæta EMS-kerfin innan þessara stillinga.
Að lokum ...
Úganda er með fjölskipt kerfi heilbrigðisstofnana sem sjúklingar geta leitað til læknishjálpar. Af niðurstöðum hér að ofan gætu margir spurt „Er Úganda með EMS?“. Við verðum að tilgreina að þessi rannsókn var gerð á þeim tíma þegar engin EMS stefna var, engin staðla og mjög léleg samræming á landsvísu og undir-landsvísu.
Samkvæmt niðurstöðum Makerere háskólans virðist því skynsamlegt að álykta að þar hafi í raun engin EMS verið, en fjöldi mikilvægra þátta til staðar sem hægt væri að endurskipuleggja sem upphafspunkt fyrir stofnun kerfisins. Þetta myndi skýra ástæðuna fyrir sjúkraflutningabúnaði og skorti á almennilegu þjálfun. Hins vegar var verið að vinna að því að þróa stefnu og leiðbeiningar um stofnun EMS.
HEIMILDIR
- Mistovich JJ, Hafen BQ, Karren KJ, Werman HA, Hafen B. Sjúkrahús í bráðadeild: Brady prentice hall health; 2004.
- Mold-Millman NK, Dixon JM, Sefa N, Yancey A, Hollong BG, Hagahmed M, o.fl. Ríki neyðarlæknisþjónustukerfa (EMS) í Afríku. Forhjálp hörmung Med. 2017; 32 (3): 273–83.
- Plummer V, Boyle M. EMS kerfi í löndum með lægri miðju tekjur: bókmenntagagnrýni. Forhjálp hörmung Med. 2017; 32 (1): 64–70.
- Hirshon JM, Risko N, Calvello EJ, SSd R, Narayan M, Theodosis C, o.fl. Heilbrigðiskerfi og þjónusta: hlutverk bráðrar umönnunar. Alþjóðaheilbrigðisorgel Bull. 2013; 91: 386–8.
- Mock C, Lormand JD, Goosen J, Joshipura M, Peden M. Leiðbeiningar um nauðsynlega áverka. Genf: Alþjóðaheilbrigðismálastofnunin; 2004.
- Kobusingye OC, Hyder AA, Bishai D, Joshipura M, Hicks ER, Mock C. Neyðarlæknisþjónusta. Forgangsröðun diska eftirlits Dev lönd. 2006; 2 (68): 626–8.
- Bayiga Zziwa E, Muhumuza C, Muni KM, Atuyambe L, Bachani AM, Kobusingye OC. Áverkar á umferðarumferð í Úganda: Tímabil milli sjúkrahúsa frá slysstað til sjúkrahúss og tengdir þættir lögreglunnar í Úganda. Int J Inj Contr Saf Auglýsing. 2019; 26 (2): 170–5.
- Mehmood A, Paichadze N, Bayiga E, o.fl. 594 Þróun og tilraunaprófanir á skjótum matatækjum fyrir umönnun sjúkrahúsa í Kampala, Úganda. Forvarnir gegn meiðslum. 2016; 22: A213.
- Balikuddembe JK, Ardalan A, Khorasani-Zavareh D, Nejati A, Raza O. Veikleiki og afkastageta sem hefur áhrif á bráðamóttöku fyrir fórnarlömb umferðaróhappa á vegum höfuðborgarinnar í Kampala: þversniðsrannsókn. BMC Emerg Med. 2017; 17 (1): 29.
- Reynolds TA, Sawe H, Rubiano AM, Do Shin S, Wallis L, Mock CN. Efling heilbrigðiskerfa til að veita bráðamóttöku. Forgangsröðun við stjórnun sjúkdóma: Bæta heilsu og draga úr fátækt 3. útgáfa: Alþjóðabankinn fyrir uppbyggingu og þróun / Alþjóðabankinn; 2017.
- Acup C, Bardosh KL, Picozzi K, Waiswa C, Welburn SC. Þættir sem hafa áhrif á óvirkt eftirlit fyrir T. b. rhodesiense afrískt trypanosomiasis í Úganda. Acta Trop. 2017; 165: 230–9.
- Wang H, Kilmartin L. Samanburður á samfélagslegri og efnahagslegri hegðun í dreifbýli og þéttbýli í Úganda: innsýn frá notkun farsímaþjónustu. J Urban Technol. 2014; 21 (2): 61–89.
- Þróunarteymi QGIS. Landfræðilegt upplýsingakerfi QGIS 2018. Fáanlegt frá: http://qgis.osgeo.org.
- Alþjóðaheilbrigðismálastofnunin. Neyðar- og áverkaþjónusta Genf, Sviss. 2018. Fáanlegt frá: https://www.who.int/emergencycare/activities/en/.
- Hartung C, Lerer A, Anokwa Y, Tseng C, Brunette W, Borriello G. Opið gagnasett: tæki til að byggja upp upplýsingaþjónustu fyrir þróunarhéruð. Í: Málsmeðferð 4. ACM / IEEE alþjóðlegu ráðstefnunnar um upplýsinga- og samskiptatækni og þróun. London: ACM; 2010. bls. 1–12.
- Nielsen K, Mock C, Joshipura M, Rubiano AM, Zakariah A, Rivara F. Mat á stöðu forverndar í 13 lág- og millitekjulöndum. Forhjálp Emerg Care. 2012; 16 (3): 381–9.
AUTHORS
Albert Ningwa: Deild læknaeftirlits og umhverfisheilsu, Makerere háskólinn í lýðheilsu, Kampala, Úganda
Kennedy Muni: Faraldsfræðideild, Háskólinn í Washington, Seattle, WA, Bandaríkjunum
Friðrik Oporia: Deild læknaeftirlits og umhverfisheilsu, Makerere háskólinn í lýðheilsu, Kampala, Úganda
Jósef Kalanzi: Deild bráðamóttöku, heilbrigðisráðuneytið, Kampala, Úganda
Esther Bayiga Zziwa: Deild læknaeftirlits og umhverfisheilsu, Makerere háskólinn í lýðheilsu, Kampala, Úganda
Claire Biribawa: Deild sjúkdómseftirlits og umhverfisheilsu, Makerere háskólinn í lýðheilsu, Kampala, Úganda
Ólífur Kobusingye: Deild læknaeftirlits og umhverfisheilsu, Makerere háskólinn í lýðheilsu, Kampala, Úganda
LESA EKKI
EMS í Úganda - Sjúkraflutningaþjónusta Úganda: Þegar ástríða mætir fórn
Úganda vegna meðgöngu með Boda-Boda, mótorhjólaleigubílar sem notaðir eru sem mótorhjólamenn
Úganda: 38 nýir sjúkraflutningamenn í heimsókn Francis Francis páfa
HEIMILDIR
BMS: BioMed Central - Ríki neyðarlæknisþjónustu og bráð heilsugæslustöðvun í Úganda: niðurstöður úr Þversniðskönnun
Peer Umsagnir: Ríki neyðarlæknisþjónustu og bráð heilsugæslustöðvun í Úganda: niðurstöður úr þversniðskönnun
Heilbrigðisvísindasvið Háskólans í heilbrigðisvísindum við háskólann í Makerere
Alþjóðaheilbrigðismálastofnunin: bráðamóttaka



