Zespół Eisenmengera: występowanie, przyczyny, objawy, oznaki, diagnoza, leczenie, aktywność sportowa
Zespół Eisenmengera to zespół objawów i oznak spowodowanych rzadkim i złożonym połączeniem nieprawidłowości sercowo-naczyniowych prowadzących do nadciśnienia płucnego z dwukierunkowym lub odwróconym przeciekiem z komunikacją wewnątrzsercową lub aortalno-płucną
Zespół Eisenmengera często prowadzi do nagłej śmierci
Tło historyczne
Zespół Eisenmengera nosi imię Victora Eisenmengera, który po raz pierwszy opisał go w 1897 roku.
W 1958 Paul Wood jako pierwszy użył terminu „kompleks Eisenmengera”.
Transmitowanie
Częstość występowania wynosi 1-9/10000.
Wiek zachorowania
Zespół Eisenmengera zwykle rozwija się przed okresem dojrzewania, ale może również wystąpić w okresie dojrzewania lub wczesnej dorosłości.
Rozpoczyna się po ukończeniu drugiego roku życia, średnio około czternastego roku życia.
Dotyczy zarówno mężczyzn, jak i kobiet.
SPRZĘT EKG I DEFIBRYLATORY? ODWIEDŹ STOISKO ZOLL NA EMERGENCY EXPO
Rozwiązania
Zespół Eisenmengera wynika z połączenia między dwiema komorami serca w wyniku wady wrodzonej lub chirurgicznie utworzonego przetoki, która umożliwia recyrkulację natlenionej krwi z powrotem do prawej komory i do płuc.
Z biegiem czasu może rozwinąć się wzrost oporu płucnego, prowadząc ostatecznie do ciężkiego nadciśnienia płucnego, dwukierunkowego przecieku z postępującym wzrostem przecieku prawo-lewo.
Wady rozwojowe serca prowadzące do zespołu Eisenmengera
Ubytek przegrody międzykomorowej (obecny pojedynczo lub w tetralogii Fallota lub pentalogii Fallota), nieleczony, może prowadzić do rozwoju zespołu.
Inne wady serca, które mogą prowadzić, jeśli nie są leczone, do zespołu Eisenmengera to:
- przepuszczalny przewód tętniczy;
- okno aortalno-płucne;
- wada przegrody międzyprzedsionkowej;
- częściowy nieprawidłowy powrót żylny (niektóre żyły płucne łączą się z prawym przedsionkiem zamiast z lewym przedsionkiem);
- pień tętniczy.
Czynniki ryzyka
Niemowlęta z dużym ubytkiem przegrody międzykomorowej, ubytkiem przegrody międzyprzedsionkowej lub przetrwałym przetrwałym przewodem tętniczym przy urodzeniu są bardziej narażone na wystąpienie zespołu Eisenmengera.
Zapobieganie
Zespołowi Eisenmengera można zapobiec, wykonując operację korekcyjną, zanim pojawią się zmiany w płucach.
Objawy i oznaki zespołu Eisenmengera
Objawy kliniczne zespołu obejmują:
- brak powietrza (szczególnie podczas ćwiczeń),
- zmęczenie,
- letarg,
- zawroty głowy,
- sinica (niebieskawy kolor skóry),
- omdlenie,
- powiększenie wątroby
- obrzęki obwodowe,
- rozszerzenie szyja żyły,
- ból w klatce piersiowej,
- kołatanie serca,
- arytmie przedsionkowe i komorowe.
Przeciek lewy-prawy w zespole Eisenmengera odpowiada za ogólnoustrojową desaturację tlenową prowadzącą do:
- krwioplucie (późniejszy objaw),
- czerwienica wtórna,
- nadlepkość, krwioplucie,
- zdarzenia ośrodkowego układu nerwowego (takie jak ropnie lub udary mózgu),
- zakrzepica tętnicy płucnej,
- następstwa zwiększonego obrotu krwinek czerwonych, takie jak
- hiperurykemia powodująca dnę moczanową
- hiperbilirubinemia powodująca kamicę żółciową,
- niedobór żelaza z anemią lub bez.
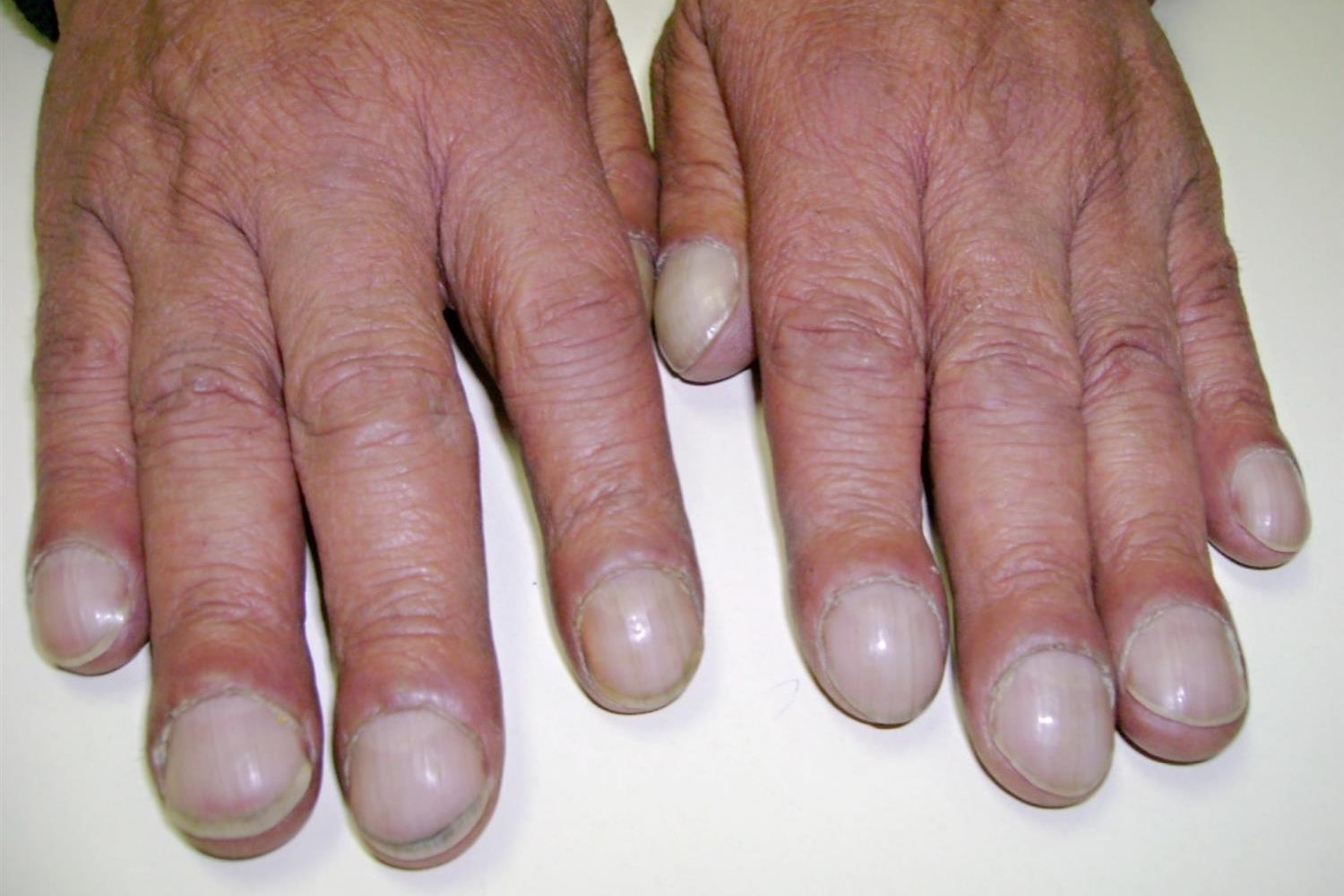
Może występować cyfrowy hipokratyzm („palce do podudzia”, patrz ilustracja poniżej) i szmery serca.
- zatory mózgowe,
- zapalenie wsierdzia,
- niewydolność prawokomorowa (związana z powiększeniem wątroby, obrzękami obwodowymi, poszerzeniem żył szyjnych),
- nagła śmierć.
Czerwienica wtórna zwykle powoduje następujące objawy i oznaki:
- przejściowy atak niedokrwienny z niewyraźną mową,
- problemy ze wzrokiem,
- bół głowy,
- zwiększone zmęczenie,
- oznaki choroby zakrzepowo-zatorowej.
Ból brzucha może wynikać z kamicy żółciowej.
Bolesne dnawe zapalenie stawów może wynikać z hiperurykemii.
Pacjentki są obarczone wysokim ryzykiem zachorowalności i śmiertelności podczas porodu.
Diagnoza
Rozpoznanie zespołu Eisenmengera opiera się na obrazie klinicznym, nieprawidłowościach w elektrokardiogramie i obrazowaniu.
W badaniu fizykalnym stwierdza się centralną sinicę i hipokratyzm palców.
Często odnotowuje się objawy dekompensacji prawej komory (takie jak powiększenie wątroby, obrzęki obwodowe, poszerzenie żył szyjnych).
Badanie palpacyjne ujawnia drżenie prawej komory.
Podczas osłuchiwania na lewym dolnym brzegu mostka można słyszeć holosystoliczny szmer niedomykalności zastawki trójdzielnej; ostry szmer protorozkurczowy z niewydolności płuc może być słyszalny również wzdłuż lewej krawędzi mostka.
Silny, jednosekundowy ton serca (S2) jest stałym objawem, a trzask wyrzutowy płuc jest częsty.
Rozpoznanie potwierdza elektrokardiogram, echokardiografia z kolorowym dopplerem, RTG klatki piersiowej, cewnikowanie serca oraz pomiar ciśnienia w tętnicy płucnej.
Testy laboratoryjne
U pacjentów z zespołem Eisenmengera badania laboratoryjne wykazują czerwienicę z hematokrytem > 55%.
Zwiększony obrót erytrocytów może odzwierciedlać stan niedoboru żelaza (np. talasemia), hiperurykemię i hiperbilirubinemię.
Niedobór żelaza może być związany z niedokrwistością z niedoboru żelaza i można go zidentyfikować, mierząc wysycenie transferyny i ferrytynę.
Elektrokardiogram
U pacjenta z zespołem Eisenmengera elektrokardiogram pokazuje:
- przerost prawej komory,
- prawe odchylenie osiowe,
- sporadyczne rozszerzenie i przerost prawego przedsionka.
Rentgen klatki piersiowej
U pacjentki z zespołem Eisenmengera w RTG klatki piersiowej widać:
- wydatne centralne tętnice płucne,
- amputacja zakończeń naczyń płucnych,
- powiększenie prawego serca.
Terapia
Nie ma specyficznej terapii, która mogłaby wyleczyć ten zespół: głównym celem opieki nad pacjentami z zespołem Eisenmengera jest unikanie stanów, które mogą nasilić zespół, takich jak ciąża, zmniejszona objętość krążenia, ćwiczenia izometryczne, palenie papierosów lub aktywność na dużych wysokościach.
Dodatkowy tlen może przynieść pewne korzyści. Operacja jest generalnie przeciwwskazana, a u dorosłych możliwe są tylko przeszczepy serca i płuc.
Wykazano jednak, że leki zdolne do obniżania ciśnienia w tętnicy płucnej przynajmniej nieznacznie zwiększają szansę przeżycia.
Analogi prostacykliny (treprostinil, epoprostenol…), antagoniści endoteliny (bosentan) i inhibitory fosfodiesterazy-5 (sildenafil, tadalafil…) poprawiają wyniki w teście 6-minutowego marszu i zmniejszają N-końcowy segment mózgowego pro-peptydu natriuretycznego.
Agresywna terapia lekami rozszerzającymi naczynia płucne spowodowała – u niewielkiej liczby pacjentów – wyraźny przeciek z lewa na prawo, umożliwiając chirurgiczną naprawę podstawowej wady serca i znaczne obniżenie średniego ciśnienia w tętnicy płucnej.
Przydatna jest profilaktyka zapalenia wsierdzia przed leczeniem stomatologicznym lub zabiegami chirurgicznymi, które mogą powodować bakteriemię.
Objawową czerwienicę można leczyć ostrożnym upuszczaniem krwi, dopóki hematokryt nie zostanie obniżony z 65% do 55%, podczas gdy objętość zostanie uzupełniona solą fizjologiczną.
Wyrównana, bezobjawowa czerwienica nie wymaga jednak upuszczania krwi, niezależnie od hematokrytu.
Hiperurykemię można leczyć allopurynolem 300 mg doustnie raz na dobę.
Profilaktyczne leczenie przeciwzakrzepowe jest kontrowersyjne, ponieważ ryzyko zakrzepicy tętnicy płucnej i innych zjawisk zakrzepowo-zatorowych należy zrównoważyć z ryzykiem krwotoku płucnego.
Przeszczepy serca i płuc mogą wydłużyć oczekiwaną długość życia, ale są zarezerwowane dla pacjentów z ciężkimi objawami i niedopuszczalną jakością życia.
Aktywność sportowa
Pacjenci z zespołem Eisenmengera powinni unikać zawodów sportowych i wszelkich aktywności sportowych o określonym poziomie wysiłku, zwłaszcza na dużych wysokościach, takich jak jazda na nartach.
Rokowanie zespołu Eisenmengera
Zespołu można uniknąć, chirurgicznie korygując anomalie, zanim doprowadzą one do zmian płucnych; niestety, jeśli wady nie zostaną skorygowane na czas, zespół rozwija się i rokowanie znacznie się pogarsza.
Oczekiwana długość życia zależy od rodzaju i ciężkości wady oraz funkcji prawej komory i wynosi średnio od 20 do 50 lat.
Czynnikami ryzyka, które mogą pogorszyć rokowanie, są:
- krwotoki,
- gorączka,
- wymioty,
- biegunka,
- ciąża
- połóg,
- otyłość,
- palenie papierosów,
- forsowna aktywność sportowa,
- mieszkających na dużych wysokościach,
- mieszka w silnie zanieczyszczonym środowisku.
Śmiertelność
Śmiertelność płodów u ciężarnych pacjentek z zespołem Eisenmengera wynosi około 25%.
Śmiertelność matek przekracza 50%, co oznacza, że połowa wszystkich kobiet z zespołem Eisenmengera umiera w czasie ciąży.
Czytaj także:
Emergency Live jeszcze bardziej…Live: Pobierz nową darmową aplikację swojej gazety na iOS i Androida
Pediatria, nowa technika ablacji tachykardii w Bambino Gesù w Rzymie
Tachykardia: ważne rzeczy, o których należy pamiętać podczas leczenia
Co to jest ablacja tachykardii powrotnej?
Ablacja migotania przedsionków: co to jest i jak ją leczyć
Co to jest migotanie przedsionków?
Leczenie migotania przedsionków z przezskórnym zamknięciem lewego małżowiny usznej
Migotanie przedsionków: co to jest i jak go leczyć