اور، د سګرټ تنفس او سوځیدنه: د درملنې او درملنې اهداف
اورونه د ټپي کیدو، مړینې او اقتصادي زیانونو لوی لامل دی. هر کال په متحده ایالاتو کې د 15 څخه تر 25 ملیون پورې اورونه پیښیږي چې په پایله کې نږدې 25,000 ټپیان کیږي، 5,000 مړینې او $ 7 څخه تر 9 ملیارد ډالرو اقتصادي زیانونه.
د سګرټ تنفس له امله رامینځته شوی زیان د سوځیدونکي ناروغانو د مړینې کچه کې د ډراماتیک خرابیدو لامل کیږي: پدې حالت کې ، د سګرټ تنفس زیان د سوځیدنې زیان ته اضافه کیږي چې ډیری وختونه وژونکي پایلې لري.
دا مقاله د سوځیدنې درملنې ته وقف شوې ، په ځانګړي توګه د سوځیدونکي ناروغانو کې د سږو او سیسټمیک زیانونو په اړه چې سګرټ یې تنفس کړی ، پداسې حال کې چې د پوټکي زخمونه به په بل ځای کې په تفصیل سره بحث وشي.
سټریچرونه، د سږو وینټیلیټرونه، د ویستلو څوکۍ: د سپنسر محصولات په بیړني نندارتون کې په ډبل بوت کې
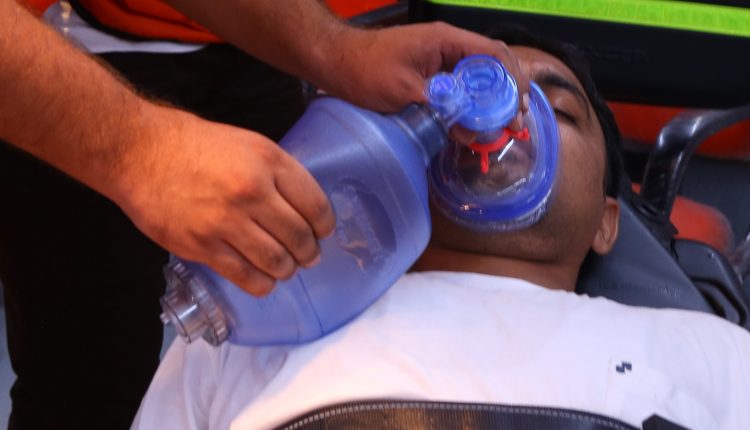
په سوځیدلي ناروغانو کې د تنفسي پاملرنې اهداف د ډاډ ترلاسه کول دي
- د هوا د لارې نرموالی
- مؤثره هوا ورکول،
- کافي اکسیجن،
- د اسید اساس توازن ساتل ،
- د زړه د ثبات ساتنه،
- د انفیکشن سمدستي درملنه.
په ځینو حاالتو کې، د ایسچاروټومي ترسره کول اړین دي ترڅو د سینې د هر ډول داغ نسج مخه ونیسي چې د سینې حرکت مخه نیسي.
د پوستکي سوځیدنې درملنې موخې عبارت دي له
- د غیر فعال پوټکي لرې کول
- د انټي بیوټیکونو سره د درملو بندونو کارول ،
- د پوستکي لنډمهاله بدیلونو سره د زخم بندول او د صحي سیمو څخه د پوستکي لیږد یا سوځیدلي ساحې ته د کلون شوي نمونو لیږد،
- د مایع ضایع کمول او د انفیکشن خطر.
موضوع ته باید د بیسال کالوري مقدار څخه لوړ ورکړل شي ترڅو د زخم ترمیم اسانه کړي او د کیتپولیزم مخه ونیسي.
د سوځیدونکو ناروغانو درملنه
سوځیدلي قربانیان چې د پورتنۍ پورتنۍ هوایی لارې کوچني ټپونه لري، یا د تنفسي خنډ یا د سږو د ښکیلتیا نښې لري باید له نږدې وڅارل شي.
د اکسیجن ضمیمه باید د پوزې کانولا له لارې چمتو شي، او ناروغ باید د فولر په لوړ ځای کې ځای پرځای شي ترڅو تنفسي کار کم کړي.
Bronchospasm باید په ایروسول (لکه orciprenaline یا albuterol) کې د β-agonists سره درملنه وشي.
که چیرې د هوا د لارې خنډ اټکل شوی وي، نو پیټینسی باید د مناسب کیلیبر د Endotracheal cannula سره تضمین شي.
په عموم کې، د سوځیدنې ناروغانو کې د ابتدايي tracheostomy سپارښتنه نه کیږي، ځکه چې دا کړنلاره د انفیکشن لوړ پیښو او د مړینې زیاتوالي سره تړاو لري، که څه هم دا ممکن د اوږدې مودې تنفسي پاملرنې لپاره اړین وي.
دا لیدل شوي چې ابتدايي انټیوبیشن کولی شي په ځینو ناروغانو کې د تنفسي زخم سره د سږو انتقالي بوغمه رامینځته کړي.
د 5 یا 10 سانتي مترو H2O دوامداره مثبت فشار پلي کول (CPAP) کیدای شي د سږو د لومړیو اذیما په کمولو کې مرسته وکړي، د سږو حجم خوندي کړي، د اوډیماتوس هوایی لارې ملاتړ وکړي، د وینټیلیشن/پرفیوژن تناسب اصلاح کړي او د مړینې وخت کم کړي.
د اذیما د درملنې لپاره د سیسټمیک کورټیکوسټرایډونو اداره کول سپارښتنه نه کیږي ځکه چې د انفیکشن خطر ډیریږي.
د کوماتوز ناروغانو درملنه باید د شدید هایپوکسیا او CO مسمومیت لپاره لارښوونه وشي او د اکسیجن اداره کولو پراساس وي.
د کاربوکسی هیموګلوبین جلا کول او له مینځه وړل د O2 سپلیمنټونو اداره کولو سره ګړندي کیږي.
هغه ناروغان چې سګرټ یې تنفس کړی وي، مګر یوازې په Hbco کې لږ زیاتوالی لري (د 30٪ څخه کم) او د زړه نورمال فعالیت ساتي، په غوره توګه باید د 100٪ O2 تحویل سره درملنه وشي، د یو کلک، غیر تنفسي مخ ماسک (کوم چې اجازه نه ورکوي) تازه تنفس شوی هوا چې بیا تنفس شي)، د 15 لیتره / دقیقې په جریان کې، د زیرمې ډک ساتل.
د اکسیجن درملنه باید تر هغه وخته دوام وکړي چې د Hbco کچه له 10٪ څخه ټیټه شي.
یو ماسک CPAP، د 100٪ O2 اداره کولو سره، ممکن د هغو ناروغانو لپاره مناسبه درملنه وي چې د هایپوکسیمیا خرابیدل او د مخ او پورتنۍ هوایی لارې هیڅ یا یوازې لږ حرارتي زخم نه وي.
هغه ناروغان چې د ریفراکټري هایپوکسیمیا یا تنفسي زخم سره تړاو لري د کوما یا د زړه د پلمونري بې ثباتۍ سره د 100% O2 سره انټیوبیشن او تنفسي مرستې ته اړتیا لري او باید په چټکۍ سره د هایپرباریک اکسیجن درملنې لپاره راجع شي.
وروستنۍ درملنه په چټکۍ سره د اکسیجن ټرانسپورټ ته وده ورکوي او له وینې څخه د CO د ایستلو پروسه ګړندۍ کوي.
هغه ناروغان چې په لومړیو کې د سږو اذیما رامینځته کوي ، ARDS، یا سینه بغل اکثرا د تنفسي مرستې ته اړتیا لري د مثبت پای پای ته رسیدو فشار (PEEP) سره د هیموګاسنالیسس په شتون کې چې د تنفسي ناکامۍ شاخص لري (PaO2 له 60 mmHg څخه ښکته ، او/یا PaCO2 له 50 mmHg څخه پورته ، د 7.25 لاندې pH سره).
PEEP ته اشاره کیږي که PaO2 د 60 mmHg څخه ښکته وي او د FiO2 تقاضا له 0.60 څخه ډیر وي.
د وینټیلیټری مرستې باید ډیری وختونه اوږد شي، ځکه چې د سوځیدنې قربانیان معمولا ګړندی میټابولیزم لري، چې دا اړینه کوي چې په یوه دقیقه کې د تنفس حجم زیات کړي ترڅو ډاډ ترلاسه شي چې هومیوستاسیس ساتل کیږي.
د تجهیزات کارول باید د لوړ حجم/دقیقې (تر 50 لیټرو پورې) وړاندې کولو وړ وي پداسې حال کې چې د لوړې څوکې هوایی لارې فشار (تر 100 سانتي H2O پورې) او یو مستحکم الهام / تنفس (I:E) تناسب ساتل کیږي ، حتی کله چې د لوړولو اړتیا وي. د فشار ارزښتونه
ریفراکټري هایپوکسیمیا ممکن د فشار پورې تړلي هوا ته د بدل شوي تناسب سره ځواب ووایی
کافي د سږو حفظ الصحه اړینه ده چې د هوا لارې د بلغم څخه پاک وساتي.
غیر فعال تنفسي فزیوتراپي د رطوبت په متحرک کولو کې مرسته کوي او د هوا د لارې خنډ او atelectasis مخه نیسي.
د پوستکي وروستي ګرافونه سینه ته ټکان او وایبریشن نه زغمي.
د معالجوي فایبروبرونکوسکوپي ممکن اړین وي چې د هوا لارې د ضخامت لرونکي سراو څخه خلاصې کړي.
د شاک، رینال ناکامۍ او د سږو اذیما خطر کمولو لپاره د اوبو توازن په احتیاط سره ساتل اړین دي.
د ناروغ د اوبو توازن بحالول، د پارکلینډ فارمول په کارولو سره (4 ملی لیتر اسوټونک محلول په هر کیلو ګرامه کې د سوځیدلي پوټکي سطحې ساحې لپاره د 24 ساعتونو لپاره) او د ډیوریسس د 30 څخه تر 50 ملی لیتر / ساعت او د مرکزي وینس فشار د 2 او 6 ترمینځ ساتل. mmHg، د هیموډینامیک ثبات ساتي.
په هغو ناروغانو کې چې د تنفسي زخمونو سره، د کیپیلري جریان وړتیا زیاتوي، او د سږو د شریان فشار څارنه د ډیوریسس کنټرول سربیره، د مایع ډکولو لپاره یو ګټور لارښود دی.
د اور قربانیان، الکترولیت او د تیزاب اساس توازن باید وڅارل شي
د سوځیدونکي ناروغ هایپر میټابولیک حالت د تغذیې توازن دقیق تحلیل ته اړتیا لري ، چې هدف یې د عضلاتو نسج د کاتابولیزم مخنیوی دی.
د وړاندوینې فورمولونه (لکه د هاریس بینډیکټ او کریري) په دې ناروغانو کې د میټابولیزم شدت اټکل کولو لپاره کارول شوي.
اوس مهال، د پورټ ایبل تحلیل کونکي په سوداګریزه توګه شتون لري چې د جدي غیر مستقیم کالوریمیټری اندازه کولو ته اجازه ورکوي، کوم چې د تغذیې اړتیاو دقیق اټکل چمتو کولو لپاره ښودل شوي.
هغه ناروغان چې په پراخه کچه سوځیدلي وي (د پوستکي د سطحې له 50٪ څخه ډیر) اکثرا هغه خواړه وړاندیز کیږي چې د کالوري مصرف یې د آرام انرژي مصرف 150٪ وي ترڅو د زخم درملنه اسانه کړي او د کیټابولیزم مخه ونیسي.
لکه څنګه چې د سوځیدنې درملنه کیږي، د تغذیې مصرف په تدریجي ډول د بیسال میټابولیزم 130٪ ته راټیټیږي.
د سینې د محیطي سوځیدنې په حالت کې، د زخم نسج کولی شي د سینې دیوال حرکت محدود کړي.
escharotomy (د سوځیدلي پوستکي جراحي لرې کول) د مخکینۍ محوري کرښې په اوږدو کې د دوه اړخیزه چیریونو په جوړولو سره ترسره کیږي، د دوه سانتي مترو څخه د کلیویکل څخه د نهم څخه تر لسم انټرکوسټل ځای ته پیل کیږي، او دوه نور انتقالي چیری د پخوانیو پایونو ترمنځ غځول کیږي. تر څو یو مربع محدود کړي.
دا عملیات باید د سینې دیوال انعطاف ته وده ورکړي او د داغ د نسج د بیرته راګرځیدو د فشاري اغیزې مخه ونیسي.
د سوځیدنې په درملنه کې د غیر فعال پوستکي لرې کول شامل دي، د پوستکي انټي بیوټیک درملو سره د بندونو کارول، د پوستکي لنډمهاله بدیلونو سره د زخم تړل او د صحي سیمو څخه د پوستکي لیږد یا سوځیدلي ځای ته د کلون نمونو لیږدول شامل دي.
دا د مایع ضایع او د انفیکشن خطر کموي.
انتانات اکثرا د coagulase-positive Staphylococcus aureus او ګرام منفي باکتریا لکه Klebsiella، Enterobacter، Escherichia coli او Pseudomonas له امله وي.
د انزوا کولو مناسب تخنیک، د چاپیریال فشار او د هوا فلټریشن د انفیکشن په وړاندې د دفاع اساسات دي.
د انټي بیوټیک انتخاب د سیریل کلتورونو پایلو پراساس دی چې د زخم څخه اخیستل شوي موادو باندې ترسره کیږي ، او همدارنګه د وینې ، ادرار او بلغم نمونې.
په دې ناروغانو کې باید انټي بیوټیکونه په پروفیلیکټیک ډول ونه کارول شي، ځکه چې په اسانۍ سره مقاومت لرونکي فشارونه غوره کیدی شي، د درملنې لپاره د انتاناتو د مخنیوي لپاره مسؤل دي.
په هغو کسانو کې چې د اوږدې مودې لپاره بې حرکته وي، د هیپرین پروفیلیکسس کولی شي د سږو د امبولیزم خطر کمولو کې مرسته وکړي، او د ناروغۍ پراختیا مخنیوي ته باید ځانګړې پاملرنه وشي. د فشار زخمونه.
هم ولولئ
بیړني ژوند حتی نور… ژوندۍ: د IOS او Android لپاره ستاسو د ورځپاڼو نوی وړیا اپلیکیشن ډاونلوډ کړئ
اور، د لوګي تنفس او سوځیدنه: نښې، نښې، د نهو اصول
د سوځیدنې د سطحې ساحې محاسبه کول: په ماشومانو، ماشومانو او لویانو کې د 9 اصول
لومړنۍ مرستې، د شدید سوځیدنې پیژندل
کیمیاوي سوځیدنه: لومړنۍ مرستې درملنه او د مخنیوي لارښوونې
بریښنایی سوځیدنه: لومړنۍ مرستې درملنه او مخنیوي لارښوونې
د سوځیدنې پاملرنې په اړه 6 حقایق چې د صدمې نرسان باید پوه شي
د چاودنې ټپونه: څنګه د ناروغ په صدمه کې مداخله وکړو
د ماشومانو د لومړنۍ مرستې کټ کې باید څه وي
جبران شوی، تخریب شوی او نه بدلیدونکی شاک: دوی څه دي او هغه څه چې دوی یې ټاکي
سوځیدنه، لومړنۍ مرستې: څنګه مداخله وکړو، څه وکړو
لومړنۍ مرستې، د سوځیدنې او سکالونو درملنه
د زخم انتانات: د دوی لاملونه، کوم ناروغۍ چې دوی ورسره تړاو لري
راځئ چې د وینټیلیشن په اړه وغږیږو: د NIV، CPAP او BIBAP ترمنځ توپیرونه څه دي؟
د هوایی لارې اساسی ارزونه: یوه کتنه
د تنفسي رنځ بیړني حالت: د ناروغ مدیریت او ثبات
د تنفسي رنځ سنډروم (ARDS): درملنه، میخانیکي وینټیلیشن، څارنه
د نوي زیږون تنفسي تکلیف: هغه عوامل چې باید په پام کې ونیول شي
په ماشومانو کې د تنفسي رنځ نښې: د والدینو، نانیانو او ښوونکو لپاره اساسات
ستاسو د وینټیلیټر ناروغانو خوندي ساتلو لپاره درې ورځني تمرینونه
د روغتون څخه مخکې د درملو په مرسته د هوایی لارې مدیریت (DAAM) ګټې او خطرونه
کلینیکي بیاکتنه: د شدید تنفسي رنځ سنډروم
د امیندوارۍ پرمهال فشار او اضطراب: څنګه د مور او ماشوم دواړه ساتنه وکړئ
تنفسي اختلال: په نوي زیږون کې د تنفسي اختلال نښې کومې دي؟
بیړني پیډیاټریکس / د نوي زیږون تنفسي رنځ سنډروم (NRDS): لاملونه، د خطر عوامل، رنځپوهنه
د روغتون څخه مخکې انتاني لاسرسی او په شدید سیپسس کې د مایع بیا رغونه: د څارنې کوهورټ مطالعه
د شدید تنفسي رنځ سنډروم (ARDS): د ناروغ مدیریت او درملنې لپاره لارښوونې
د رنځپوهنې اناتومي او پیتوفیزیولوژي: د ډوبیدو څخه عصبي او نبض زیان



