Hidradenita supurativă: definiție, cauze, simptome, diagnostic și tratament
Mai des numită hidradenită, hidradenita supurativă este o inflamație cronică a foliculului de păr cu caracteristici asemănătoare acneei, descrisă pentru prima dată de Alfred Velpeau în secolul al XIX-lea.
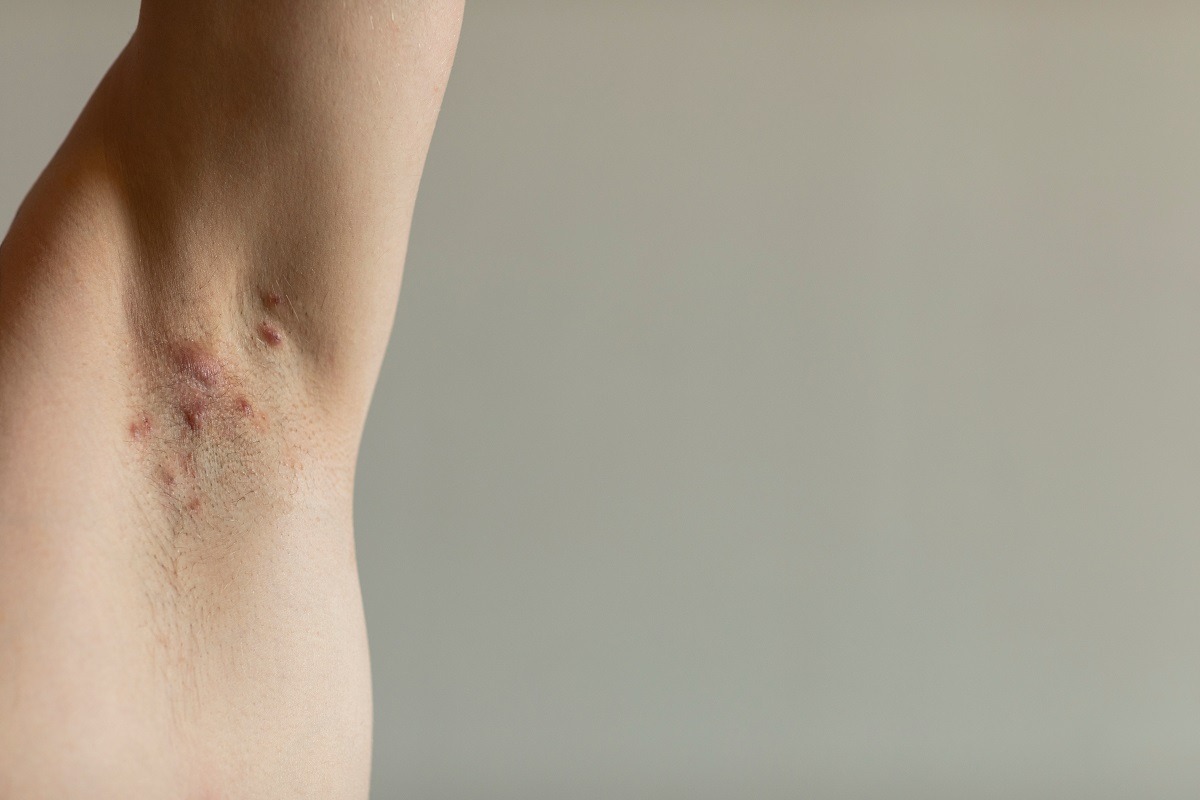
Nodulii subcutanati tipici bolii apar in general la nivelul axilelor, inghinelor, intre fese si in regiunile genitale si perianale, din motive necunoscute in prezent.
Deși nu este bine cunoscut, primul Registru italian al Idradenitei Supurative consideră că un procent din populație între 1 și 4% poate suferi de aceasta.
Incidența este de trei ori mai mare în rândul femeilor decât în rândul bărbaților, iar vârsta la care este diagnosticată este de obicei pubertatea.
Ce este hidradenita supurativă?
Inflamația cronică și cicatrizarea, hidradenita supurativă (sau acneea inversă) provoacă noduli dureroși care seamănă cu abcesele pielii.
Umflate și dureroase din cauza procesului inflamator care le afectează, aceste formațiuni pot fi minore (comedoane, chisturi mici, umflături ușoare) sau pot apărea ca abcese dureroase care secretă lichid urât mirositor.
Zonele cele mai afectate ale corpului sunt axilele, zona de sub sani, zona inghinala si regiunea perianala.
Hidradenita supurativă apare în mai multe etape:
- faza 1 este faza de debut, caracterizată prin apariția unor noduli izolați care sunt dureroși la atingere
- faza 2 (intermediară) vede prezența unor noduli multipli, mai dureroși și care apar mai frecvent
- faza 3 este cea mai gravă fază și se caracterizează prin apariția unor noduli multipli în districte anatomice multiple și organizate cu scurgeri frecvente de puroi
Până în prezent, cauzele hidradenitei supurative sunt puțin înțelese
Potrivit celor mai recente studii, patologia ar fi declanșată de factori genetici și hormonali: de fapt este frecvent ca mai mulți subiecți să sufere de ea în cadrul aceluiași nucleu familial, s-a constatat o legătură între agravarea inflamației și prezența acesteia. a hormonilor androgeni (simptomele se agravează înainte de menstruație și după sarcină și se ușurează în timpul sarcinii sau după menopauză).
Printre cauzele hidradenitei supurative se numără și utilizarea contraceptivelor orale, fumatul și obezitatea, dar și un răspuns anormal al sistemului imunitar (boala este de fapt mai frecventă în rândul purtătorilor de boli autoimune).
Cert este că hidradenita nu are origine infecțioasă, nu se transmite pe cale sexuală și nu este afectată de obiceiurile igienice.
Mai degrabă, este mai probabil să fie afectată în caz de familiaritate sau în combinație cu alte patologii precum artrita, diabetul, sindromul metabolic, boala inflamatorie intestinală, obezitatea sau acneea severă.
Simptome
Simptomul principal al hidradenitei supurative este apariția unor noduli în anumite regiuni ale corpului.
În general, ele se manifestă inițial într-o singură zonă anatomică și apoi cresc în cantitate și apar și în celelalte regiuni unde există glande apocrine, supuse frecării.
La fiecare persoană, patologia se manifestă diferit.
Nodulii pot apărea sub piele sub formă de mici umflături, pot fi însoțiți de puncte negre izolate sau multiple, au ca rezultat papule roșii cu mâncărimi care, dacă sunt rupte, produc puroi urât mirositor sau au aspect de abcese sau pseudo-chisturi.
Uneori, în cazurile cele mai grave și la axile, acestea se pot lega între ele sub piele, dând naștere la răni infectate și foarte dureroase.
În cea de-a treia etapă, cea mai gravă, hidradenita supurativă poate da naștere la o serie de complicații.
Acolo unde apar nodulii, emisia de puroi poate provoca infecții ale pielii.
Pot apărea și cicatrici cauzate de fistulizarea subcutanată a diferiților noduli, iar durerea poate fi atât de enervantă încât să îngreuneze mișcările brațului (în cazul nodulilor axilari).
În cele din urmă, țesutul cicatricial poate adera la ganglionii limfatici și poate cauza probleme cu drenajul limfatic.
Evoluția hidradenitei supurative într-o tumoră malignă este foarte rară, deși nu este exclusă: la unii pacienți, nodulii se transformă în timp în carcinoame spinocelulare.
Pe de altă parte, repercusiunile asupra vieții private sunt foarte frecvente.
Suferința de depresie și izolarea socială sunt două tendințe comune în rândul celor afectați de boală în stadiile sale cele mai grave, deoarece nodulii provoacă disconfort psihologic și jenă.
Diagnostic
Pentru a preveni agravarea hidradenitei supurative, este esențial ca aceasta să fie recunoscută și tratată din timp.
Prin urmare, este indicat să vă adresați medicului dumneavoastră de îndată ce observați apariția unor noduli dureroși în raioanele anatomice menționate și durerea nu dispare în decurs de cincisprezece zile, dar și dacă apariția nodulilor crește în frecvență sau formațiunile încep să afecteze diferite zone .
Medicul se va baza în esență pe observarea nodulilor și a simptomelor pacientului.
Nu există un test ad-hoc pentru hidradenita supurativă: o examinare obiectivă și anamneză sunt efectuate prin simpla observare a formațiunilor și ascultarea pacientului.
Apoi i se va analiza istoricul familial și i se vor verifica starea generală de sănătate.
In final, specialistul va prescrie o serie de analize de sange pentru a exclude prezenta unei boli infectioase pentru un diagnostic diferential.
Hidradenita supurativă nu poate fi vindecată definitiv
Terapiile prescrise au ca scop controlul simptomelor, încetinirea progresiei acestora și prevenirea apariției complicațiilor, astfel încât pacientul să își poată trăi viața cât mai normal.
Terapia farmacologică este personalizată la pacientul individual și poate include administrarea de:
- antibiotice orale sau topice, datorită proprietăților lor antibacteriene;
- corticosteroizi orali sau pentru a fi injectați în zona nodulilor, utilizați pentru abilitățile lor antiinflamatorii, pentru a fi utilizați pe perioade scurte din cauza efectelor adverse asupra terapiilor de lungă durată;
- retinoizi (medicamente utilizate pentru tratarea acneei);
- imunosupresoare, capabile să reducă răspunsul autoimun în cazul în care acesta este recunoscut ca fiind responsabil pentru manifestarea bolii;
- contraceptive orale, dacă simptomele se agravează în timpul ciclului menstrual;
- analgezice puternice precum opioidele și codeina, numai în caz de durere intratabilă.
Dacă terapia medicamentoasă nu dă rezultate satisfăcătoare, se poate folosi terapia chirurgicală.
La fel, intervenția chirurgicală este luată în considerare atunci când nodulii sunt multipli, când au țesut cutanat deteriorat sau provoacă dureri excesiv de severe sau infecții frecvente.
Se poate proceda cu incizia si drenajul nodulilor, cu ablatia laser a acestora si a fistulelor subcutanate ale acestora.
Nodulii pot fi indepartati si cu chiuretaj urmat de decoperirea galeriilor sau cu debridarea cu pumn (indepartarea tesuturilor rupte sau contaminate).
Pe de alta parte, tesutul poate fi intervenit cu electrochirurgie sau cu extirpare chirurgicala totala.
Prognosticul depinde de cât de precoce a fost diagnosticul și de consistența pacientului în urma tratamentului.
Citiți de asemenea
Hiperhidroza: definiție, cauze, simptome, diagnostic și tratament
Eczeme, erupții cutanate, eritem sau dermatoză: să vorbim despre pielea noastră
Psoriazisul pustular: simptome, cauze și remedii
Dermatita seboreică: definiție, cauze și tratament
Dermatoza: definiție, simptome, cauze, diagnostic și tratament
Dermatita alergică: simptome, diagnostic, tratament
Dermatita: cauze, simptome, diagnostic, tratament și prevenire
Pielea, care sunt efectele stresului
Eczema: definiție, cum să o recunoști și ce tratament să favorizezi
Dermatita: diferitele tipuri și cum să le distingem
Dermatita de contact: Tratamentul pacientului
Dermatita de stres: cauze, simptome și remedii
Celulita infectioasa: ce este? Diagnostic și tratament
Dermatita de contact: cauze și simptome
Boli de piele: cum să tratăm psoriazisul?
Eczemă sau dermatită rece: iată ce trebuie făcut
Artrita psoriazică: simptome, cauze și tratament
Artrita psoriazică: Cum să o recunoaștem?
Boli de piele: cum să tratăm psoriazisul?
Psoriazisul, o boală care afectează atât mintea, cât și pielea
Psoriazisul gutat: cauze și simptome
Psoriazisul, o boală de piele fără vârstă
Psoriazisul: se înrăutățește iarna, dar nu doar frigul este de vină
Psoriazisul din copilărie: ce este, care sunt simptomele și cum să-l tratezi
Tratamente topice pentru psoriazis: opțiuni recomandate fără prescripție medicală și prescrise
Ce este psoriazisul pustular? Definiție, cauze, simptome și tratament



