Ghidul rapid și murdar pentru șoc: diferențe între compensat, decompensat și ireversibil
De fiecare dată când un pacient moare, este implicat șoc. Șocul este pierderea circulației suficiente pentru a susține organele vitale. Fundamentul tuturor tipurilor de șoc este hipotensiunea care duce la hipoxie
Această hipotensiune arterială poate rezulta din defecțiunea oricărei părți a sistemului circulator, iar eșecul rezultat poate fi clasificat în moduri diferite, în funcție de gravitatea acesteia.
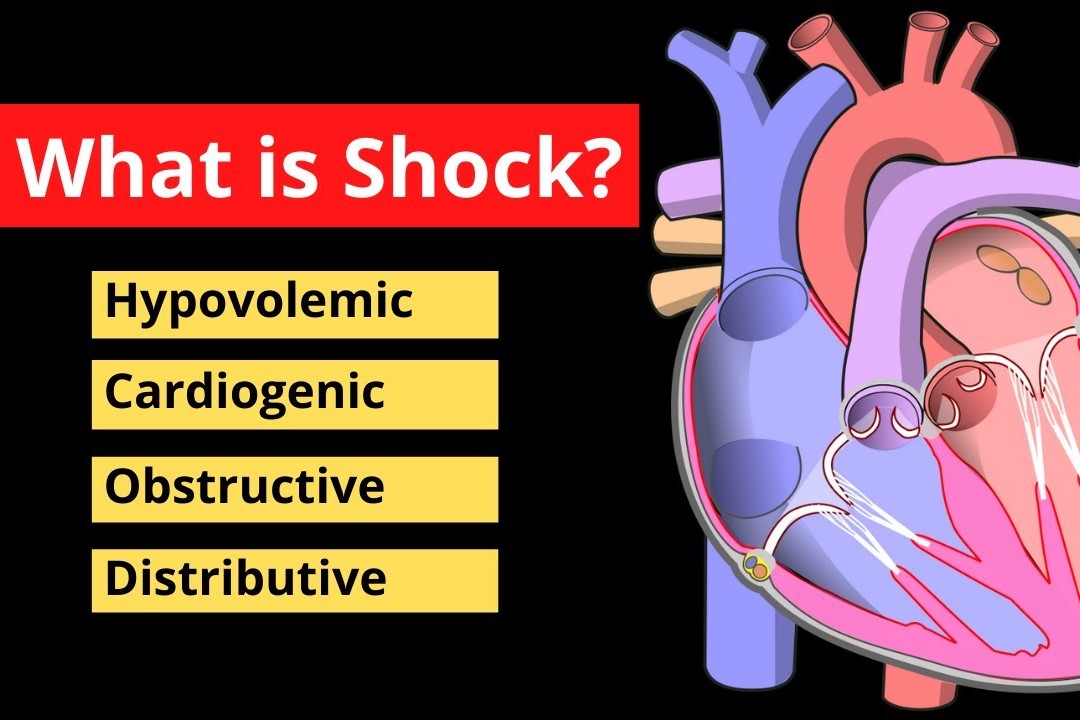
Tipurile de șoc
Sistemul circulator nu este altceva decât o buclă complexă de fluid care este mișcată de o pompă.
În cazul în care pompa, tubulatura sau lichidul sunt deteriorate/pierdute, vor apărea șocuri.
FORMARE: VIZITAȚI STABUL CONSULTANTILOR MEDICALI DMC DINAS ÎN EXPO DE URGENȚĂ
![]() Fiecare dintre aceste trei tipuri de șoc are cauze diferite
Fiecare dintre aceste trei tipuri de șoc are cauze diferite
Insuficiența pompei (inima) este cunoscută sub denumirea de „șoc cardiogen”, există multe moduri prin care inima poate eșua, dar cea mai frecventă și mai testată prezentare este cea a insuficienței cardiace congestive (CHF).
CHF este o scădere cronică a debitului inimii din cauza deteriorării celulelor musculare.
Pacienții aflați în șoc cardiogen vor avea pielea rece/muioasă/palidă și umflarea extremităților inferioare și pot avea o saturație scăzută în oxigen dacă starea lor este severă.
Defecțiunea tubului (vaselor de sânge) are trei forme principale:
Socul anafilactic în care un alergen provoacă un răspuns alergic masiv; șoc neurogen în cazul în care deteriorarea spinal cordonul împiedică semnalele nervoase să ajungă la vasele de sânge; și sepsis în care microbii din sânge provoacă o reacție excesivă a sistemului imunitar.
Șocul anafilactic apare atunci când celule albe eliberează o cantitate masivă de mesageri chimici care fac ca vasele de sânge să se vasodilate și să curgă lichid în țesuturi în mod necorespunzător.
Acești pacienți vor avea pielea fierbinte/roșie, potențial cu o erupție cutanată, tahicardie și pot avea umflarea feței/buzelor.
Ei pot avea dificultăți de respirație și/sau compromisuri ale căilor respiratorii din cauza acestei umflături.
Șocul neurogen apare atunci când o leziune a coloanei vertebrale este ridicată gât separă corpul de sistemul nervos simpatic, aceasta împiedicând vasoconstricția vaselor de sânge și creșterea ritmului inimii.
Acești pacienți vor fi bradicardici sau au o frecvență cardiacă normală, în ciuda faptului că sunt hipotensivi.
Paralizia fizică a picioarelor și brațelor este aproape întotdeauna prezentă.
Sepsisul este cea mai frecventă cauză a „eșecului containerului”, microbii din fluxul sanguin stimulează un răspuns imunitar agresiv și, dacă sunt prezenți în număr mare, acest lucru poate duce la scurgeri ale vaselor de sânge și vasodilatație într-o reacție similară cu anafilaxia.
Acești pacienți vor avea pielea fierbinte/roșie și tahicardie, de obicei au simptome precum frisoane, febră și diaforeza.
Pierderea de lichid (sânge) este cauza finală a șocului, cunoscută sub numele de „șoc hipovolemic”.
Sângele poate fi pierdut în multe moduri, fie ca urmare a unei traume sau a sângerării cronice/acute în intestine, fiind cauzele cele mai frecvente în cadrul EMS.
Acești pacienți au în general pielea rece/palidă/ moale și sunt tahicardice.
Ei au adesea un istoric de sângerare sau o leziune traumatică recentă.
Categoriile de șoc
Șocul de orice tip poate fi încadrat într-una din cele trei categorii, compensat, decompensat sau ireversibil, în funcție de semnele și simptomele pe care le experimentează pacientul.
Șocul compensat apare atunci când disfuncția inimii, a vaselor de sânge sau a volumului sanguin poate fi acoperită de unul dintre celelalte sisteme.
Inima face acest lucru prin creșterea ratei cu care pompează sângele, iar vasele de sânge se pot bloca (vasoconstricție) și crește cantitatea de presiune care ajunge la organe.
Semnele șocului compensat sunt frecvența cardiacă crescută, tensiunea arterială sistolică peste 90 și starea mentală normală.
Șocul compensat poate să nu aibă simptome, unii pacienți pot simți palpitații, dificultăți de respirație, oboseală sau alte simptome nespecifice/vagi.
Socul decompensat apare atunci când celelalte sisteme ale corpului nu mai pot acoperi complet sistemul defectuos, acest lucru are loc de obicei treptat, deoarece sistemul deteriorat își pierde încet funcția sau sistemul care acoperă sistemul defectuos începe să se „uzeze”.
Hipotensiunea arterială este semnul cheie al șocului decompensat, șocul nu este decompensat până când hipotensiunea arterială sau disfuncția de organ este prezentă, în cadrul EMS starea psihică alterată este cel mai bun indicator al disfuncției de organ.
Simptomele șocului decompensat sunt confuzie, transpirație, frisoane, modificări ale vederii și somnolență/oboseală extremă.
Șocul ireversibil apare atunci când moartea este iminentă, pacientul va fi de obicei inconștient, hipotensiunea poate fi severă, iar ritmul cardiac poate începe să scadă dacă tahicardia a fost prezentă anterior.
FORMARE: VIZITAȚI STABUL CONSULTANTILOR MEDICALI DMC DINAS ÎN EXPO DE URGENȚĂ
Tratamentul șocului
Tratamentul EMT pentru toate tipurile/categoriile de șoc este concentrat în jurul ABC-urilor.
Căile respiratorii sunt de obicei compromise mai târziu în cursul șocului, deoarece se decompensează și dezvoltă o stare mentală alterată, acest lucru poate duce și la compromisul respirației, iar acești pacienți pot necesita ventilație cu presiune pozitivă și un adjuvant al căilor respiratorii.
Șocul neurogen este cazul rar în care se poate dezvolta mai întâi compromisul respirației din cauza paraliziei mușchilor respiratori.
Tratamentul circulației compromise este central în șoc, majoritatea pacienților aflați în șoc necesită lichide IV pentru a încetini sau a preveni evoluția lor la șoc decompensat sau ireversibil.
Șocul septic și șocul hipovolemic necesită întotdeauna lichide IV, șocul neurogen și anafilactic necesită uneori lichide IV, iar pacienților aflați în șoc cardiogen nu trebuie să li se administreze niciodată lichide IV.
Șocul anafilactic și neurogen au tratamente speciale disponibile; anafilaxia este gestionată cu epinefrină, un „Epi-Pen” este o doză de 0.3 mg de 1 mg/ml epinefrină și este cel mai frecvent tratament EMS pentru anafilaxie, acești pacienți pot necesita doze repetate de epinefrină dacă continuă să se decompenseze.
Șocul neurogen este gestionat și cu epinefrină în plus față de lichide IV dacă este prezentă hipotensiunea arterială.
Citiți și:
Șocul compensat, decompensat și ireversibil: ce sunt și ce determină
Resuscitarea înecului pentru surferi
Primul ajutor: când și cum se efectuează manevra Heimlich / VIDEO
Primul ajutor, cele cinci temeri ale răspunsului CPR
Acordați primul ajutor unui copil mic: ce diferențe față de adult?
Manevra Heimlich: Aflați ce este și cum să o faceți
Traumatisme toracice: aspecte clinice, terapie, căi respiratorii și asistență ventilatorie
Hemoragie internă: definiție, cauze, simptome, diagnostic, severitate, tratament
Cum se efectuează ancheta primară folosind DRABC în primul ajutor
Manevra Heimlich: Aflați ce este și cum să o faceți
Ce ar trebui să fie într-o trusă de prim ajutor pediatrică
Otrăvirea cu ciuperci otrăvitoare: ce să faci? Cum se manifestă otrăvirea?
Intoxicație cu hidrocarburi: simptome, diagnostic și tratament
Primul ajutor: Ce să faceți după ce ați înghițit sau vărsați înălbitor pe piele
Semne și simptome de șoc: cum și când să interveni
Înțepătură de viespe și șoc anafilactic: ce să faci înainte să sosească ambulanța?
Șocul spinal: cauze, simptome, riscuri, diagnostic, tratament, prognostic, deces
Dispozitiv de extracție KED pentru extracția traumei: ce este și cum se utilizează
Introducere în formarea avansată de prim ajutor