
Har Uganda ett EMS? En studie diskuterar ambulansutrustningen och utbildade yrkesmän saknar
Den 9 juli 2020, Makerere University, School of Public Health genomförde en specifik undersökning om tillståndet för EMS och akut vård på sjukhus i Uganda. De fick reda på att på subnationell nivå var det huvudsakligen en brist på ambulansutrustning, som ambulansbårar, ryggstavar, och också en brist på utbildad personal.
Endast 16 (30.8%) av de 52 utvärderade pre-sjukhusleverantörerna hade vanliga nödbilar med nödvändig ambulans Utrustning, läkemedel och personal för att reagera på ett nödscenario ordentligt. Detta förstod Makerere University efter sin undersökning i hela Uganda. Detta innebär att nästan 70% av ambulanser i Uganda har inte kapacitet för medicinsk vård i pre-hospital miljöer.
I bakgrunden till undersökningen rapporterade de att hälsoministeriet erkände behovet av att förbättra ambulanstjänsterna. Denna studie har som mål att fastställa statusen för akutmedicinska tjänster (EMS) och akut sjukvård i Uganda. De genomförde följande bedömning både på nationell och subnational nivå, med beaktande av EMS-kapaciteten på försjukhus- och anläggningsnivåerna med hjälp av Världshälsoorganisationen (WHO) Emergency Care Systems Assessment (ECSSA).
Medan några studier har gjorts för att utvärdera sjukhusvård i Kampala [7,8,9], verkar ingen studie ha gjorts för att bedöma statusen för EMS och akut vård i Uganda på nationell nivå.
Syftet med studien och grunderna: proffs och ambulansutrustningens roll i Uganda EMS
Som ett akutsjukvårdssystem (EMS) bör även ambulanstjänsterna i Uganda organisera alla aspekter av vård som tillhandahålls för patienter i sjukhusets försjukhus eller sjukhus [1]. Paramedics och EMTs (även i rollen som ambulansförare) måste hantera patienter med specifik ambulansutrustning. Målet bör vara att förbättra resultaten hos patienter med kritiska tillstånd, som obstetrik, medicinska nödsituationer, allvarliga skador och andra allvarliga tidskänsliga sjukdomar.
Prehospital vård är inte ett område enbart begränsat till hälsosektorn, medan det kan involvera andra sektorer som polis och brandkår. Förutom prehospital vård påverkas patientresultaten i hög grad av den akuta vården som ges på den mottagande vårdinrättningen [4]. Patienternas överlevnad och återhämtning är beroende av närvaron av lämpligt utbildad medicinsk personal och tillgången på nödvändig ambulansutrustning, som bårar, ryggrads- brädor, syrgassystem och så vidare, mediciner och förnödenheter i minuter och timmar efter ankomsten av en kritiskt sjuk patient till en vårdinrättning [5].
EMS i Uganda: ambulansutrustning och utbildad personal saknar - Provstorlek och provtagningsmetod
Ugandas sjukvårdssystem är organiserat i tre huvudnivåer:
- nationella remisssjukhus
- regionala remisssjukhus
- allmänna (distriktssjukhus)
Inom distriktet finns det hälsocentraler med olika förmågor:
Hälsocenter I och II: den mest grundläggande vårdinrättningen. Ej lämplig för allvarliga medicinska tillstånd [11];
Health Center II och IV: de mest omfattande medicinska tjänsterna.
Makerere-universitetet erhöll en provtagningsram av alla hälso-anläggningar i Uganda från MoH och stratifierade listan efter hälsoregioner. Hälsoregionerna grupperades ytterligare i Ugandas fyra geo-administrativa regioner [4] (dvs Nord, Öst, Väst och Central) för att säkerställa att varje geo-administrativ region var representerad i urvalet. Inom varje geo-administrativ region valde studiegruppen slumpmässigt en hälsoregion (Fig. 12 - nedan).
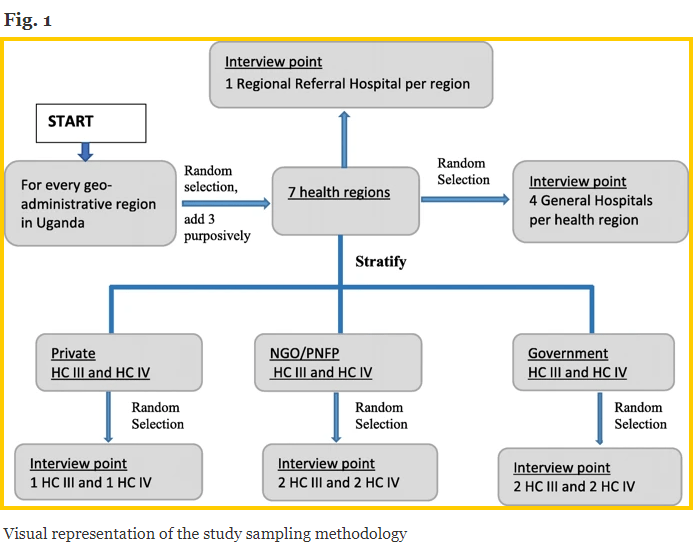
De inkluderade målmedvetet ytterligare tre hälsoregioner: Arua hälsoregion i West Nile eftersom det är värd för en stor flyktingpopulation, vilket kan påverka tillgången till och tillgängligheten till EMS. En annan är hälsovårdsregionen Karamoja eftersom den har en historia av konflikter och historiskt sett har missgynnats med dålig tillgång till alla sociala tjänster. Den tredje är Kalangala-distriktet som består av 84 öar och har därför unika utmaningar för transportåtkomst.
Makerere University forskargrupp grupperade alla HC i de utvalda hälsoregionerna efter ägande (dvs. statligt ägt, privat icke-vinstdrivande / icke-statlig organisation (PNFP / NGO) och privata vinstdrivande HC). För varje hälsoregion valde de slumpmässigt två privata hälsovårdscentraler (dvs 2 HC IV och 1 HC III), 1 PNFP / NGO-hälsocentraler (dvs. 4 HC IV och 2 HC III) och 2 statligt ägda hälsocentraler (dvs. 4 HC IV och 2 HC III). Om en privat vinstdrivande eller PNFP / NGO HC III eller HC IV inte fanns i de valda hälsoregionerna, fyllde de platserna med ett statligt ägt HC III eller HC IV.
Deras provtagningsstrategi resulterade i en provstorlek innehållande 7 regionala remisssjukhus, 24 allmänna (distriktssjukhus), 30 HC IV och 30 HC III. Dessutom ansågs Kampala District som en speciell region på grund av dess status som huvudstad med en hög koncentration av hälsoresurser. Av de tre RRH (dvs. Rubaga, Nsambya och Naguru) i staden, lades en RRH (Naguru) till studieprovet.
Dessutom inkluderade de polisen som vårdgivare före sjukhus eftersom de ofta är de första som svarade på skadade scener och erbjuder transport till offren. Studien är en tvärsnittsundersökning som omfattar sju hälsoregioner, 7 distrikt (fig. 38) [2], 13 hälso- och sjukvårdsanläggningar och 111 sjukhusleverantörer före sjukhus. Från vart och ett av de 52 distrikten intervjuade forskare en högre distriktsoffiser, oftast distriktshälsovakten som är beslutsfattare på distriktsnivå och totalt 38 nyckelpersoner involverade i EMS och akut vård på sjukhusen.
Ambulansutrustning och utbildade yrkesmän saknar i Uganda: datainsamling
Forskarna från Makerere University anpassade WHO Emergency Care Systems utvärderingsverktyg [14] utvecklat av Teri Reynolds och andra [10]. Detta hjälpte dem att samla in data om EMS på nivåerna för sjukhus och sjukhus. Verktyget bestod av checklistor och strukturerade frågeformulär, som bedömde sex pelare i hälsosystemet: ledarskap och styrning; finansiering; information; hälsa arbetskraft; medicinska produkter; och leverans av tjänster. De granskade också rapporter från tidigare EMS-studier i Uganda [7,8,9] och fyllde luckor i information tack vare en viktig informant ansikte mot ansikte intervju med en högre MOH-tjänsteman.
EMS i Uganda: Resultatöversikt om ambulansutrustning och utbildad personal saknas
Följande tabell sammanfattar resultaten som finns på de olika områdena både på nationell och subnational nivå. Mer detaljerade resultat vid länkarna i slutet av artikeln.

Data om EMS i Uganda: diskussion
Uganda visade sig ha en djup brist på nationell politik, riktlinjer och standarder inom det akutmedicinska området. Denna brist återspeglas i någon sektor inom sjukvårdsområdet: finansiering; medicinska produkter och samordning.
Akutområden i hälso- och sjukvårdsanläggningar saknade den mest grundläggande ambulansutrustningen och läkemedlen både för att övervaka och behandla olika akuta medicinska tillstånd. Denna allvarliga brist på utrustning och mediciner observerades på alla nivåer i hälsosystemet. Även om privata hälso- och sjukvårdsanläggningar och ambulanser var relativt bättre utrustade än statliga. Den begränsade tillgängligheten och funktionaliteten hos ambulansutrustning för att svara på akuta medicinska tillstånd innebar att patienterna fick mycket begränsad vård under fasen före sjukhuset och sedan transporterades till hälso- och sjukvårdsanläggningar som bara var marginellt bättre utrustade för att hantera sina akuta händelser.
Ambulanstjänster plågades av dålig utrustning, samordning och kommunikation. Minst 50% av de intervjuade EMS-leverantörerna rapporterade att de aldrig anmälde hälsovårdsanläggningar innan de överförde nödsituationer dit. Att sjukhus, inklusive regionala remisssjukhus, inte hade EMS tillgängligt 24 h dag. Faktum är att åskådare och anhöriga ofta är de enda som medicinskt hjälper patienter. Och polispatrullbilar var det vanligaste sättet (för 36 av 52 leverantörer) att transportera patienter som behövde akutvård.
Studien hade definierat en ambulans som ett akutfordon som tillhandahöll både akuttransport och vård medan de var i sjukhusutrymmet, vilket innebar att majoriteten av sjukhusleverantörer inte hade ambulanser, men de var leverantörer av akuttransporter. Dessutom fanns det på alla nivåer tecken på otillräcklig finansiering för EMS.
Gränserna för denna studie är mätfel från beroende av självrapporter för några av resultaten (t.ex. datanvändning för planering). Emellertid mättes majoriteten av nyckelutfallet (tillgänglighet och funktionalitet för medicinska produkter) i studien genom direkt observation. Forskarnas resultat bekräftar de från andra studier som använder en liknande metod som fann brist på ledarskap, lagstiftning och finansiering som viktiga hinder för utvecklingen av EMS i utvecklingsländer [16].
Den som rapporterades i denna artikel var en nationell undersökning och därför kunde resultaten generelliseras till hela Uganda. Resultaten kan också generaliseras till andra låg- och medelinkomstländer i Afrika som inte har EMS-system [1] och kan därför användas för att vägleda insatser som syftar till att förbättra EMS-system inom dessa inställningar.
Sammanfattningsvis…
Uganda har ett flerskiktat system av hälso- och sjukvårdsanläggningar som patienter kan gå till medicinsk vård. Men från resultaten ovan kan många fråga "Har Uganda en EMS?". Vi måste specificera att denna studie genomfördes vid en tidpunkt då det inte fanns någon EMS-politik, inga standarder och mycket dålig samordning på nationell och subnational nivå.
Enligt slutsatserna från Makerere University verkar det därför klokt att dra slutsatsen att det faktiskt inte fanns någon EMS, utan ett antal viktiga komponenter på plats som kan omstruktureras som utgångspunkt för upprättandet av systemet. Detta skulle förklara orsaken till ambulansutrustningen och bristen på utbildad personal. Men det pågår en process för att utveckla policyer och riktlinjer för inrättandet av EMS.
REFERENSER
- Mistovich JJ, Hafen BQ, Karren KJ, Werman HA, Hafen B. Prehospital akutvård: Brady prentice hall hälsa; 2004.
- Mold-Millman NK, Dixon JM, Sefa N, Yancey A, Hollong BG, Hagahmed M, et al. Läget för akuta medicinska tjänster (EMS) i Afrika. Prehosp Disaster Med. 2017; 32 (3): 273-83.
- Plummer V, Boyle M. EMS-system i länder med låg medelinkomst: en litteraturöversikt. Prehosp Disaster Med. 2017; 32 (1): 64-70.
- Hirshon JM, Risko N, Calvello EJ, SSd R, Narayan M, Theodosis C, et al. Hälsosystem och tjänster: akutvårdens roll. Bull World Health Organ. 2013; 91: 386-8.
- Mock C, Lormand JD, Goosen J, Joshipura M, Peden M. Riktlinjer för nödvändig traumahantering. Genève: Världshälsoorganisationen; 2004.
- Kobusingye OC, Hyder AA, Bishai D, Joshipura M, Hicks ER, Mock C. Akutläkartjänster. Dis Control Priorities Dev Länder. 2006; 2 (68): 626-8.
- Bayiga Zziwa E, Muhumuza C, Muni KM, Atuyambe L, Bachani AM, Kobusingye OC. Vägtrafikskador i Uganda: tidsintervaller för sjukhusvård från kraschplats till sjukhus och relaterade faktorer av Ugandapolisen. Int J Inj Contr Saf Promot. 2019; 26 (2): 170-5.
- Mehmood A, Paichadze N, Bayiga E, et al. 594 Utveckling och pilotprovning av ett snabbt utvärderingsverktyg för sjukhusvård i Kampala, Uganda. Skadeförebyggande. 2016; 22: A213.
- Balikuddembe JK, Ardalan A, Khorasani-Zavareh D, Nejati A, Raza O. Svagheter och kapacitet som påverkar prehospital akutvård för offer för vägtrafikolyckor i huvudstadsregionen Kampala: en tvärsnittsstudie. BMC Emerg Med. 2017; 17 (1): 29.
- Reynolds TA, Sawe H, Rubiano AM, Do Shin S, Wallis L, Mock CN. Stärka hälsosystem för att tillhandahålla akutvård Prioriteringar för sjukdomskontroll: Förbättra hälsa och minska fattigdom 3: e upplagan: Internationella banken för återuppbyggnad och utveckling / Världsbanken; 2017.
- Acup C, Bardosh KL, Picozzi K, Waiswa C, Welburn SC. Faktorer som påverkar passiv övervakning för T. b. Rhodesiense afrikanska trypanosomiasis i Uganda. Acta Trop. 2017; 165: 230-9.
- Wang H, Kilmartin L. Jämförelse av socialt och ekonomiskt beteende på landsbygden och i städerna i Uganda: insikter från mobil rösttjänstanvändning. J Urban Technol. 2014; 21 (2): 61-89.
- QGIS Development Team. QGIS Geographic Information System 2018. Tillgängligt från: http://qgis.osgeo.org.
- Världshälsoorganisationen. Akut- och traumevård Genève, Schweiz. 2018. Tillgängligt från: https://www.who.int/emergencycare/activities/en/.
- Hartung C, Lerer A, Anokwa Y, Tseng C, Brunette W, Borriello G. Öppet datakit: verktyg för att bygga informationstjänster för utvecklingsregioner. I: Proceedings of the 4th ACM / IEEE International Conference on Information and Communication Technologies and Development. London: ACM; 2010. s. 1-12.
- Nielsen K, Mock C, Joshipura M, Rubiano AM, Zakariah A, Rivara F. Bedömning av statusen för prehospitalvård i 13 låg- och medelinkomstländer. Prehosp Emerg Care. 2012; 16 (3): 381-9.
FÖRFATTARE
Albert Ningwa: Institutionen för sjukdomskontroll och miljöhälsa, Makerere University School of Public Health, Kampala, Uganda
Kennedy Muni: Institutionen för epidemiologi, University of Washington, Seattle, WA, USA
Fredrik Oporia: Institutionen för sjukdomskontroll och miljöhälsa, Makerere University School of Public Health, Kampala, Uganda
Joseph Kalanzi: Institutionen för akutmedicinska tjänster, hälsovårdsministeriet, Kampala, Uganda
Esther Bayiga Zziwa: Institutionen för sjukdomskontroll och miljöhälsa, Makerere University School of Public Health, Kampala, Uganda
Claire Biribawa: Institutionen för sjukdomskontroll och miljöhälsa, Makerere University School of Public Health, Kampala, Uganda
Olive Kobusingye: Institutionen för sjukdomskontroll och miljöhälsa, Makerere University School of Public Health, Kampala, Uganda
LÄS OCKSÅ
EMS I Uganda - Uganda Ambulance Service: When Passion Meets Offer
Uganda för graviditet med Boda-Boda, motorcykeltaxier som används som motorcykelambulanser
Uganda: 38 nya ambulanser för påven Francis på besök
KÄLLOR
BMS: BioMed Central - Läget för akutläkartjänster och akut sjukvård i Uganda: fynd från en nationell tvärsnittsundersökning
Peer recensioner: Läget för akutsjukvårdstjänster och akut sjukvård i Uganda: resultat från en nationell tvärsnittsundersökning
School of Public Health College of Health Sciences, Makerere University
WHO: akutvård



