胸膜炎,胸膜炎症的症状和原因
什么是胸膜? 胸膜是围绕两个肺中的每一个的薄膜。 构成胸膜的间皮细胞片具有基本功能:分泌高度润滑的液体,使肺在胸腔内运动,减少摩擦
在解剖学上,脏层胸膜和壁层胸膜之间存在区别,内脏胸膜排列在肺部,不含神经纤维,而壁层胸膜排列在胸腔、横膈膜和纵隔的内表面,但含有敏感纤维。
这两个薄片由一个空腔隔开,该空腔包含 5 到 10 毫升的流体,具有上述润滑功能。
液体不是静止的,而是不断更新的:由壁层胸膜产生,它被主要位于下膈和纵隔水平的毛细淋巴管重吸收。
当胸膜腔内的静水压力增加或渗透压(由胸膜液中正常存在的蛋白质引起的压力)降低时,液体本身就会增加,蛋白质含量低,称为渗出液,以非感染性胸膜疾病为特征。
另一方面,当毛细淋巴管阻塞或自身分泌液体时,富含蛋白质的胸膜液体积增加称为渗出液,这在所有炎症和感染情况下都会发生。
通过抽吸胸腔积液(胸腔穿刺术),可以观察到这两种类型的液体产生之间的根本区别,它们是:
- 渗出液 = 蛋白质 60 mg/dl
- 渗出液 = 蛋白质 > 3 g/dl 和葡萄糖
什么是胸膜炎
做出这一解剖生理学前提后,有必要明确胸膜炎一词是指由各种因素引起的胸膜浆膜炎症状态,必须与非炎症性胸腔积液区分开来。
渗出液(无炎症)的存在几乎总是三种慢性疾病的结果
- 充血性心力衰竭
- 肝硬化;
- 肾病综合征引起的肾功能衰竭。
另一方面,当我们谈到胸膜炎时,我们指的是渗出液的存在,在大多数情况下是由于感染。
在这种情况下,更恰当地说是肺炎旁积液,因为胸膜炎与肺炎或肺脓肿同时发生或发生在其后。
如果积液简单,可通过适当的抗生素治疗将其重吸收; 如果复杂,则需要通过胸腔穿刺引流至外部。
简单和复杂积液的区别是通过检查胸壁穿刺采集的少量胸水样本来区分:如果积液是简单的,它通常体积小,包含很少 白血细胞,具有与血浆相同的葡萄糖浓度,pH > 7.30,LDH 浓度为 1,000 U/l。
这些标准出现得越多,通过插入胸膜腔的管子引流必须越及时:如果 48-72 小时后发热持续,这意味着引流不完全(由于封闭的积液密封空间)或抗生素治疗错误或感染性胸膜炎本身的诊断是错误的。
如果存在封闭(袋状)积液,通常需要进行手术,开放引流以防止胸膜支气管瘘的形成和感染扩散到整个生物体(败血症)。
胸膜炎的原因
导致胸膜炎症的因素很多,我们可以将它们分为以下几种形式:
- 感染因子引起的胸膜炎
由于细菌、病毒、真菌或寄生虫,它们构成了最大的群体。
- 结核性胸膜炎:这些是多年来最常见的形式,即使在今天,尽管结核病显着下降,但它们远非罕见。 胸膜炎是最常见的肺外结核,主要影响年轻患者,表现为单纯的纤维蛋白性炎症(干性胸膜炎)或大量渗出液。 与人们可能认为的相反,结核分枝杆菌的到来并非来自肺部,而是通常来自最初的肺外定位,科赫氏杆菌通过淋巴通路传播。
- 除了分枝杆菌外,布鲁氏菌(养牛者和兽医的典型胸膜炎)、葡萄球菌(通常与肺炎和脓性渗出物的特征性形成有关)、克雷伯氏菌、假单胞菌和其他不太常见的细菌通常会引起胸膜炎。
- 病毒也可引起胸膜炎,但它们被认为是非常罕见的形式,由于这些形式的诊断困难,其频率可能被低估了。
- 最后,很少有由真菌(曲霉和念珠菌)和寄生虫(内阿米巴)引起的胸膜炎。
由免疫和/或过敏现象引起的胸膜炎
在这些形式中,存在立即或延迟类型的过敏性超敏反应,导致或多或少显着的免疫破坏。
它们属于这一类:
- 结核菌素过敏性胸膜炎,不是由于分枝杆菌的侵袭,而是在受试者已经获得免疫后影响胸膜的结核菌素刺激; 他们是那些在与结核病患者接触的环境中工作的人的典型代表,并且在年轻人中更为普遍。
- 风湿性胸膜炎,发生在急性关节风湿病期间,不是由于链球菌的直接作用,而是由于免疫学改变,如风湿性疾病的所有表现(心内膜炎、关节炎、浆膜炎)。
- 嗜酸性胸膜炎,其特征是胸膜液中有大量嗜酸性白细胞(占总白细胞的 15%-20%),不一定伴有血液中的嗜酸性粒细胞增多。 它们可能是由过敏性血管病、寄生虫病引起的,或者是未发现肺部浸润的 Loeffler 综合征的一部分。
- 胶原病引起的胸膜炎,与类风湿性关节炎、系统性红斑狼疮、硬皮病、结节性全动脉炎和皮肌炎有关,即与胶原病有关。
代谢因素引起的胸膜炎
该组包括罕见的胆固醇性胸膜炎,通常为囊状,通常是陈旧性结核性浆纤维蛋白积液的结果。
血脂异常、尿毒症、组织细胞增生症 X 和戈谢病也可引起胸膜炎。 但这些都是极其罕见的形式。
外伤性胸膜炎
正如这个词所暗示的,它们是与胸部闭合性或开放性创伤相关的胸膜炎,具有立即(通常是出血性)或晚期积液形成,具有浆液性或纤维蛋白性特征。
由于胸导管的创伤性压迫导致的一些乳糜性积液也包括在该组中。
心血管因素引起的胸膜炎
在心循环或心肺疾病的过程中可能会出现两种不同类型的胸膜疼痛:与血流动力学障碍有关的渗出液的形成,或与器质性肺过程(肺梗塞)或心脏过程(心肌梗塞伴梗塞后胸膜炎、德莱斯特心包炎)。
肿瘤性胸膜炎
有许多涉及胸膜的肿瘤形式:除了原发性胸膜肿瘤(间皮瘤、石棉沉着症)外,我们还有肺恶性肿瘤和肺外恶性肿瘤(乳腺癌、淋巴瘤)的胸膜转移。
胸膜炎的症状
整套症状取决于所涉及的胸膜炎的类型。
干性胸膜炎
他们经常完全被忽视,具有短暂且非特异性的症状,以至于他们经常在多年后因其他原因进行的胸部 X 光检查中被诊断出来。
另一方面,如果症状明显,则主要发现是胸痛,这是泪点的、固定的、通常是剧烈的,并因咳嗽、深呼吸和患侧的褥疮而恶化。
发热通常不高,全身状况受损,持续干咳。
客观检查发现,受累侧胸腔扩张减少,胸基底部受压时有明显疼痛。
敲击时有钝感,听时会听到特有的胸膜摩擦声,有时很细(比作头发的沙沙声)有时很粗糙(比作刚踩过的雪的声音)。
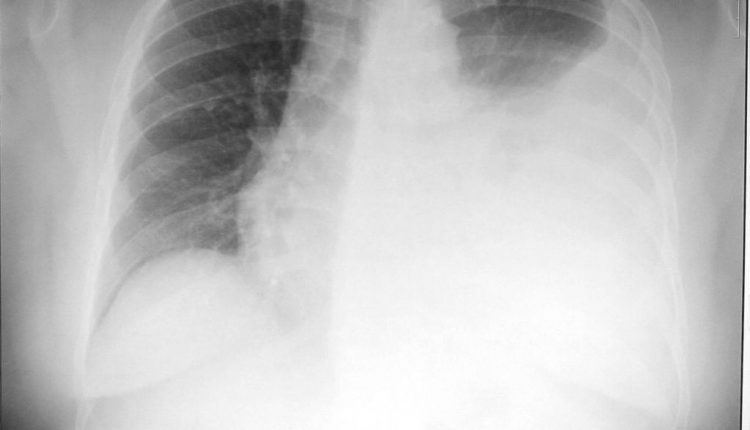
放射学证实诊断,发现肋膈窦覆盖。
渗出性胸膜炎
它们急剧爆发,尤其是在传染性形式中。
起病的特点是寒战和温度突然升高,迅速达到 39°-40°,持续保持在这些水平 4-5 天,然后变得缓和(温度在两个值之间波动,均高于正常值)或间歇性(温度在高热和正常值之间波动)。
在风湿性形式中,大量出汗是常见的,在结核感染的情况下,尤其是在夜间发生
在这种情况下,最典型的迹象也是胸痛:很早,刺痛,灼热或重力,在固定部位,因运动,咳嗽和深呼吸而恶化。
然而,一旦积液出现,疼痛就会减轻,有时甚至会消失,咳嗽也是如此,这是另一种常见的症状。
然而,在咳嗽和疼痛减轻的同时,由于液体占据胸膜腔,呼吸困难逐渐增加:呼吸急促(呼吸急促)和呼吸困难(呼吸困难)出现,首先是在劳累时出现,后来也出现在休息。
在这个阶段,由于纵隔受压并导致心脏移位,心动过速也是恒定的
与干性胸膜炎不同,渗出性胸膜炎患者更喜欢躺在患侧,以使对侧肺扩张到最大程度:检查时,受影响的一侧胸部体积增加,通常肋间空间变平; 触诊时触觉性声带震颤(著名的“say 33”)减弱或消失,敲击时发音减弱,听时常达到真正的浊音,水泡性杂音减少或消失,而在积液的上限可听到轻柔的、主要是呼气支气管杂音,位于被胸腔积液挤压的肺与其上方的健康肺之间的过渡区。
胸膜炎的诊断
与往常一样,诊所必须是诊断的基本依据:首先,患者接触病原或外伤的病史。
其次,客观检查总是按照老临床大师的经典指征:视、触、叩、听,循序渐进,不遗余力。 最后,放射检查将轻松完成并确认诊断。
胸膜炎的治疗
与往常一样,治疗必须是病因,以便尽快针对触发原因采取行动,并结合缓解患者不适的措施:绝对和强制卧床休息,至少在疾病的初始阶段,使用止痛药、消炎解热药,部分缓解症状。
在干性胸膜炎中,主要是结核病,药物治疗必须针对分枝杆菌,并且必须使用抗生素,就像在非结核菌形式中一样。
在根除细菌的同时,必须针对患者的一般状况进行抗炎和支持治疗,这可能会严重损害患者的一般状况。
在渗出性胸膜炎中,讨论相似但更具决定性,因为必须将抗生素和抗炎药添加到旨在消除积液的干预措施中,如果它是强加的,则更是如此:在置换纵隔的积液中需要胸腔穿刺术,导致严重呼吸困难或干扰心血管系统。
除非由严重的心肺情况引起紧急情况,否则这种医疗操作不应在急性期进行,而应等待表现的部分解决,让患者走上康复之路。
此外,直接进入胸膜腔允许将药物(抗生素和可的松)直接放置在胸膜炎过程的部位,其优点是对粘连的形成具有有效的消炎和预防作用,粘连通常是永久性结果胸膜炎。
另请参阅:
紧急直播甚至更多……直播:下载适用于 IOS 和 Android 的报纸的新免费应用程序
在英国儿童中发现了急性高炎症性休克。 新的Covid-19小儿疾病症状?



