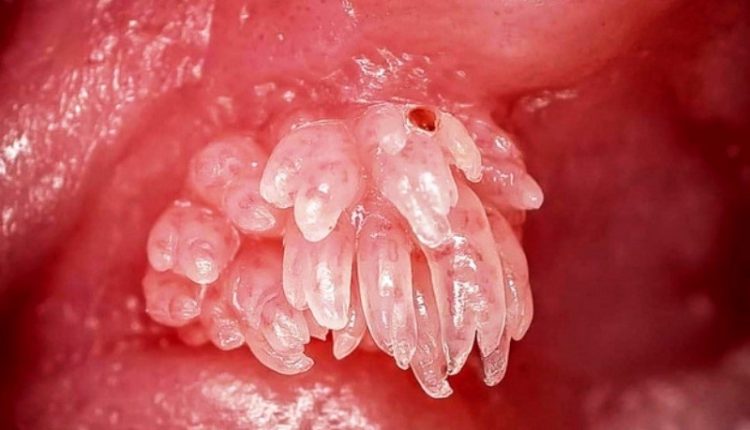
Infección y prevención del virus del papiloma
El virus del papiloma humano (Human Papilloma Virus = HPV) es la causa más frecuente de infección genital en la mujer. Hay muchos tipos de este virus que pueden infectar la piel o las mucosas y difieren en su contenido de ADN
Algunos tipos provocan verrugas en la piel, otros condilomas genitales y otros enfermedades más complejas.
Las lesiones genitales se pueden diagnosticar mediante una prueba de Papanicolaou, una colposcopia, una biopsia o pruebas virales específicas del tipo.
Sin embargo, las lesiones que pueden documentarse por medios clínicos comunes no representan todo el reservorio tisular del virus, que sería mucho más grande, ya que pueden afectar tejidos incluso cuando no hay una manifestación clínica discernible.
Las pruebas específicas de tipo para el VPH (ViraPap) no tienen utilidad clínica práctica y, por lo tanto, no deben recomendarse.
¿Cómo se transmite el Virus del Papiloma?
Se transmite principalmente por vía sexual y generalmente no causa molestias.
Los síntomas que experimentan los pacientes se deben casi siempre a otras infecciones superpuestas (micosis, tricomonas, vaginosis, etc.).
El virus del papiloma puede afectar tanto a mujeres como a hombres de cualquier edad, quienes en la mayoría de los casos desconocen que son portadores.
A menudo es difícil determinar de quién se contrajo la infección: el virus del papiloma puede ser transmitido por la pareja actual o haber sido transmitido por parejas anteriores.
El período de incubación puede variar desde unas pocas semanas hasta algunos años. La transmisión también ocurre a través del coito anal y más raramente a través del sexo oral.
El virus del papiloma es tratable pero no curable
La nueva vacuna contra el VPH representa una gran oportunidad en la lucha contra el cáncer de cuello uterino, ya que puede proteger contra el cáncer y las lesiones precancerosas que lo preceden.
Es importante recordar que la vacuna complementa el tamizaje periódico, recomendado para mujeres entre 25 y 64 años, pero no lo reemplaza: la vacuna actual es activa contra el 70% de los virus asociados al cáncer de cuello uterino, pero para el 30% restante la única prevención sigue siendo la prueba de Papanicolaou.
El Sistema Nacional de Salud ofrece la vacuna de forma gratuita a los niños de 12 años, que se consideran representantes ideales de la barrera antes del inicio de la primera relación sexual.
Este se considera el momento más oportuno para realizar la vacuna y obtener el máximo resultado en términos de eficacia.
No siempre es útil destruir las lesiones provocadas por este virus, sobre todo si son planas y no están asociadas a alteraciones celulares.
La eficacia de fármacos como el interferón tampoco está universalmente aceptada.
Otros medicamentos antivirales no siempre han demostrado ser efectivos.
Se están probando nuevos fármacos (imiquimod) y medicamentos homeopáticos (transfactor 11) y no son adecuados en todos los casos.
La destrucción con bisturí, con bajas temperaturas (crioterapia), con electricidad (diatermocoagulación) o con láserterapia de los condilomas aparentemente puede solucionar el problema, eliminando las manifestaciones clínicas de la enfermedad.
Sin embargo, la biopsia a menudo revela una persistencia de la infección, incluso si los crecimientos ya no son evidentes.
También existe la posibilidad de regresión espontánea de algunas de estas formas.
El cuerpo humano sano puede rechazar una infección inicial en unos pocos meses, sin necesidad de terapias destructivas.
De hecho, los virus oncogénicos sólo expresan su capacidad cancerígena cuando se altera el equilibrio del huésped.
Es por esto que muchas alteraciones celulares provocadas por el virus del papiloma desaparecen por sí solas sin necesidad de ningún tratamiento.
Otras veces, sin embargo, las células alteradas empeoran al cabo de unos años (excepcionalmente unos meses). En raras ocasiones, la gravedad de los cambios progresa a un carcinoma.
Por eso, las lesiones de ALTO GRADO se eliminan con bisturí, láser o un 'lazo térmico' especial (LEEP) que elimina la 'parte enferma' en pocos minutos.
Sin embargo, es bueno recordar que cualquier tipo de lesión del virus del papiloma puede persistir después del tratamiento o reaparecer durante un período de tiempo variable.
Las lesiones de GRADO BAJO pueden ser 'monitorizadas' de forma segura a lo largo del tiempo sin tener que destruir nada, sino comprobando periódicamente su estado.
Esto permite evitar el tratamiento invasivo de un órgano tan importante como el cuello uterino, incluso con fines de embarazo y parto.
Sin embargo, si se debe realizar un tratamiento (por ejemplo, con un circuito térmico), esto no compromete la futura fertilidad de la mujer, ni afecta el parto.
Pero ningún tratamiento (incluida la extirpación de todo el útero) ofrece una garantía absoluta de que la enfermedad viral y, por lo tanto, también su posible transformación maligna, nunca se repetirá.
Por lo tanto, es mejor, siempre que sea posible, evitar la cirugía de demolición y las "quemaduras" innecesarias, pero limitarse a un control cuidadoso y regular (prueba de Papanicolaou y colposcopia).
El impacto emocional de un diagnóstico de infección por el virus del papiloma puede ser más dañino que los problemas físicos reales causados por el virus.
Normalmente, si la colposcopia se realiza correctamente y la biopsia está correctamente dirigida, la gran mayoría de las lesiones de bajo grado permanecen así o han retrocedido con el tiempo sin necesidad de ningún tratamiento quirúrgico.
Se tome o no una decisión de tratamiento, deben quedar claros dos conceptos respecto al tratamiento de las lesiones por virus del papiloma:
- la elección de no realizar un tratamiento quirúrgico en un momento dado no significa que este mismo tratamiento no deba recomendarse en el futuro;
- cualquier tratamiento quirúrgico (del CDT al LÁSER a la histerectomía total) no garantiza la curación: la lesión puede persistir y sobre todo reaparecer.
Cómo prevenir el virus del papiloma
Aparte de una indudable predisposición genética (que no se puede prevenir), todo aquello que suprima las defensas inmunitarias puede dar lugar a la aparición de una infección por papilomavirus o a un empeoramiento del grado de la lesión:
- dejar de fumar
- ejercicio,
- evitar las drogas y el alcohol;
- limitar el estrés;
- comiendo sano;
- tener sexo seguro.
Ciertamente contribuyen a aumentar las defensas inmunitarias y pueden interferir en mayor o menor medida en la evolución de la enfermedad, además de ser válidos para otros muchos estados morbosos.
Ahora se ha demostrado que fumar cigarrillos, al interferir con el sistema inmunológico, puede permitir que el virus establezca una infección y la mantenga. Fumar no causa cáncer de cuello uterino, pero puede aumentar el riesgo de que avancen las lesiones asociadas al virus del papiloma (ya que es responsable de dañar las células y no eliminarlas).
Fumar está lleno de muchos venenos que causan cáncer: los niveles de nicotina en el moco cervical son más altos que los de la sangre.
Dejar de fumar puede ayudar al cuerpo a controlar una infección por el virus del papiloma.
Las drogas y el alcohol pueden suprimir el sistema inmunológico.
Una dieta baja en grasas y rica en vitaminas es ciertamente recomendable, también para la prevención de muchas otras enfermedades.
El estrés puede agotar el sistema inmunológico.
En la vida actual este factor es difícil de controlar, pero se debe hacer todo lo posible para tratar de limitarlo tanto como sea posible.
El número de parejas sexuales que uno ha tenido en su vida y el número de parejas que ha tenido con su pareja aumentan el riesgo de desarrollar cáncer de cuello uterino.
El preservativo no protege al 100%, pero sí limita la posibilidad de exposición a la infección (no sólo del virus del papiloma, sino también de todas las enfermedades de transmisión sexual, incluido por supuesto el virus del SIDA).
El virus es escasamente resistente fuera del cuerpo humano, por lo que no es necesario tomar medidas especiales para la ropa interior, más allá de las de higiene diaria normal.
Combatir el virus a toda costa es menos eficaz que controlar su evolución: la forma más segura de prevenir posibles cánceres asociados a la presencia del virus del papiloma humano en personas predispuestas es realizar periódicamente citologías y colposcopias (con plazos en función del tipo de lesión diagnosticada) .
No existen riesgos particulares para la planificación de un embarazo en mujeres con esta infección, si los exámenes anteriores son tranquilizadores.
Lea también:
¿Qué es el virus del papiloma y cómo se puede tratar?
¿Qué es el virus del papiloma y cómo ocurre en los hombres?
Prueba de Papanicolaou o prueba de Papanicolaou: qué es y cuándo realizarla
Advertencia de aumento vertiginoso del costo de las vacunas
La vacuna contra el VPH reduce el riesgo de recaída en mujeres positivas
Vacuna contra el VPH: por qué es importante vacunarse contra el virus del papiloma para ambos sexos
Cánceres ginecológicos: qué saber para prevenirlos
Vulvodinia: cuáles son los síntomas y cómo tratarla
¿Qué es la vulvodinia? Síntomas, Diagnóstico Y Tratamiento: Hable Con El Experto
Acumulación de líquido en la cavidad peritoneal: posibles causas y síntomas de la ascitis
Acumulación de líquido en la cavidad peritoneal: posibles causas y síntomas de la ascitis
¿Qué está causando su dolor abdominal y cómo tratarlo?
Varicocele pélvico: qué es y cómo reconocer los síntomas
¿Puede la endometriosis causar infertilidad?
Ultrasonido transvaginal: cómo funciona y por qué es importante
Candida Albicans y otras formas de vaginitis: síntomas, causas y tratamiento
¿Qué es la vulvovaginitis? Síntomas, Diagnóstico Y Tratamiento
Infecciones vaginales: ¿Cuáles son los síntomas?
Clamidia: cuáles son los síntomas y cómo tratarla
Clamidia, Síntomas Y Prevención De Una Infección Silenciosa Y Peligrosa
Tumores De La Glándula Suprarrenal: Cuando El Componente Oncológico Se Une Al Componente Endocrino



