Intubación endotraqueal en pacientes pediátricos: dispositivos para as vías respiratorias supraglóticas
A intubación endotraqueal (ETI) en nenos é afortunadamente rara e o noso primeiro índice de éxito aprobado definitivamente podería facelo con algunha mellora
É difícil comparar a eficacia de varias técnicas avanzadas de vía aérea en nenos.
Hai implicacións éticas, por suposto, pero tamén diferenzas marcadas nas idades e na etioloxía potencial do arresto.
Moitas veces hai tempo para falar co equipo de coidados intensivos e facer un plan baseado na mellor vía aérea para esa situación dada.
Do mesmo xeito, o quirófano, fogar de moitas probas por vía aérea, é un ambiente moi diferente.
Veremos as vías respiratorias avanzadas nos casos de parada cardíaca / respiratoria.
Ten en conta que sempre haberá diferenzas no momento e habilidade establecidas entre a parada cardíaca fóra do hospital (OHCA) e a parada cardíaca no hospital (IHCA).
Hai poucos estudos reais que comparan os tratamentos avanzados das vías respiratorias empregados durante o control da parada cardíaca en nenos.
Hai aínda menos estudos en torno ao uso de vías respiratorias supraglóticas (SGA) en nenos. A maioría destes son estudos observacionais.
Actualmente ILCOR recomenda a intubación endotraqueal (ETI) como o xeito ideal de xestionar unha vía aérea durante a reanimación
Tamén afirman que as vías respiratorias supraglóticas son unha alternativa aceptable á ventilación estándar de máscara de válvula-saco (BVM).
Hai moi poucos ensaios clínicos en nenos nos que se basean estas recomendacións (e seguramente ningunha de deseño rigoroso nos últimos 20 anos).
Debido a esta falta de probas, encargaron un estudo como parte do Grupo de traballo de apoio á vida pediátrica.
Lavonas et al. (2018) realizaron unha revisión e metaanálise sistemáticas sobre o uso de intervencións avanzadas en vía aérea (ETI vs SGA), en comparación co BVM só, para a reanimación de nenos en parada cardíaca. Só se identificaron 14 estudos.
12 destes foron adecuados para ser incluídos na metanálise.
Estaban principalmente centrados en OHCA. Houbo un risco elevado de parcialidade e, polo tanto, a calidade xeral da evidencia estivo no rango baixo a moi baixo.
A medida clave do resultado foi a supervivencia ao alta hospitalaria cun bo resultado neurolóxico.
A análise suxeriu que tanto ETI como SGA non eran superiores a BVM.
Agora imos cubrir parte da literatura sobre o uso de dispositivos de vía aérea supraglótica. Estes baséanse principalmente en estudos en adultos.
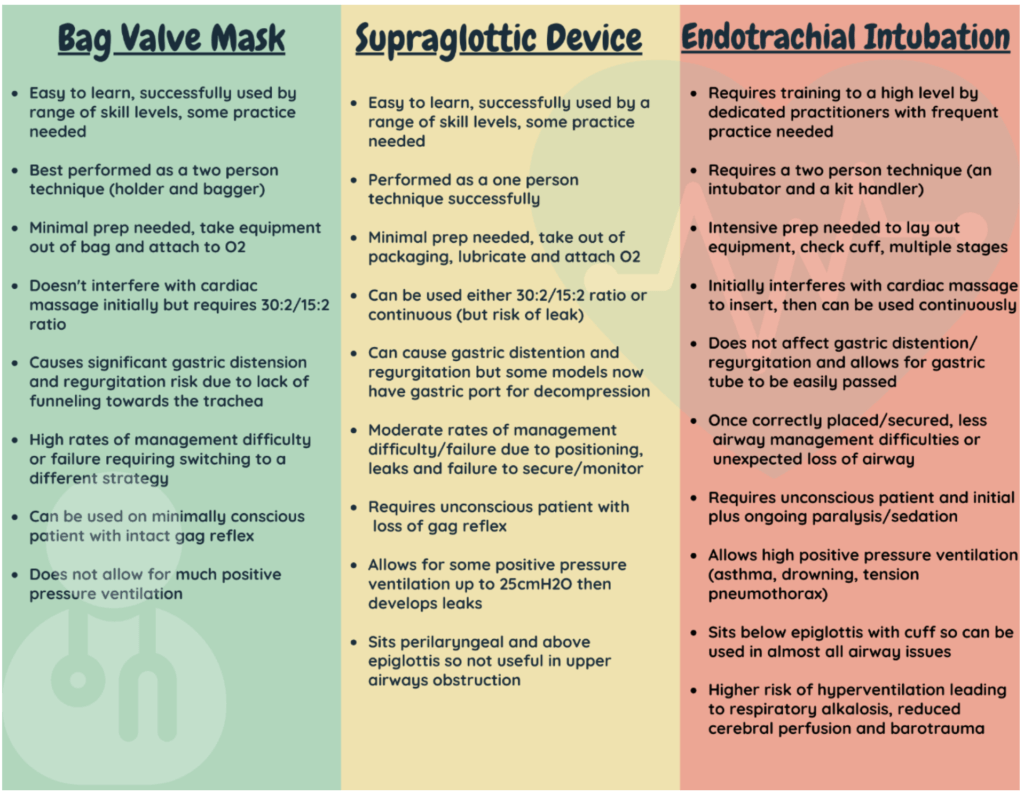
O dispositivo ventilatorio ideal
- ... é fácil de configurar e inserir por calquera, polo que non importa cal sexa a composición do equipo
- ... é rápido de configurar e rápido de inserir. Isto reduce o tempo quitado doutras tarefas importantes e permite que o "ancho de banda" tan importante
- ... permite un risco mínimo de aspiración
- ... ofrece un selo axustado para permitir altas presións das vías respiratorias se fose necesario
- ... é o suficientemente resistente como para que o paciente non poida morder e cortar o seu propio subministro de osíxeno
- ... ofrece unha opción para descomprimir o estómago a través do mesmo dispositivo
- ... ten un risco mínimo de desprazamento accidental ou perda das vías respiratorias unha vez inserido
Se isto parece demasiado bo para ser certo, é así. Ningún dispositivo combina todas estas funcións esenciais.
Isto déixanos decidir cal é o máis adecuado para o paciente que temos diante.
É moi difícil comparar os SGA cos tubos endotraqueales (ETT).
Un ETT é unha "vía aérea definitiva" que proporciona protección contra a aspiración.
Isto non significa que as SGA sexan unha opción "menor".
Un SGA segue sendo unha "vía aérea avanzada" e máis eficaz que usar unha técnica de máscara de válvula de bolsa.
É importante lembrar que as vías aéreas avanzadas teñen os seus pros e contras.
Aínda que poden mellorar a probabilidade de supervivencia dos pacientes cunha boa recuperación neurolóxica, pode haber complicacións asociadas.
A ciencia detrás das vías respiratorias supraglóticas
Entón, que di a ciencia? Hai poucos ensaios en nenos, pero houbo varios traballos fundamentais publicados sobre técnicas avanzadas de vía aérea en adultos. Aínda que non están directamente relacionados cos nenos, si presentan algúns puntos interesantes de comparación entre dispositivos.
Este ensaio aleatorio multicéntrico, por cluster, foi realizado por paramédicos en catro ambulancia servizos en Inglaterra. Comparou os dispositivos supraglóticos coa intubación traqueal en pacientes adultos con OHCA observando o seu efecto sobre o resultado neurolóxico funcional.
Este estudo só incluíu pacientes maiores de 18 anos.
Non atoparon diferenzas estatisticamente significativas no resultado de 30 días (a medida principal do resultado) ou no estado de supervivencia, taxa de insuficiencia, aspiración ou ROSC (resultados secundarios).
Houbo unha diferenza estatisticamente significativa á hora do éxito de ventilación inicial.
As vías respiratorias supraglóticas requiriron menos intentos, pero o seu uso tamén leva a unha maior probabilidade de perda dunha vía aérea establecida
Entón, que significa isto? A principal preocupación que se produce cando se discuten SGA é o maior risco de aspiración. Se non houbese diferenza de risco, iso cambiaría de opinión?
Este foi un ensaio clínico aleatorizado e multicéntrico en Francia e Bélxica que mirou a OHCA durante un período de 2 anos. De novo este estudo matriculou adultos maiores de 18 anos.
Observaron a non inferioridade de BVM vs ETI con respecto á supervivencia cun resultado neurolóxico favorable aos 28 días.
Os equipos que responderon estaban formados por un condutor de ambulancia, unha enfermeira e un médico de emerxencias.
A taxa de ROSC foi significativamente maior no grupo ETI pero non houbo diferenza na supervivencia ao alta.
En xeral, os resultados do estudo non foron concluíntes.
Se a supervivencia ata o alta non se ve afectada, ¿debemos estar todos adicando tempo a adestrar e manter a competencia ou a intubación endotraqueal só se debe manter para aqueles que a practican regularmente no seu traballo de día?
Este deseño cruzado múltiple aleatorizado en clúster foi realizado por paramédicos / EMS en 27 axencias.
Observou a pacientes adultos que recibían intubación da sonda laringeal ou endotraqueal e supervivencia ás 72 horas.
De novo, só incluíron adultos maiores de 18 anos con parada cardíaca non traumática.
Atoparon unha taxa de supervivencia mellorada "modesta pero significativa" no grupo LMA e isto correlacionouse cunha taxa máis alta de ROSC.
Desafortunadamente, este ensaio incluíu moitos prexuízos potenciais e é posible que o deseño do estudo non sexa o suficientemente robusto como para respaldar o nivel de diferenza.
¿Podería explicarse a taxa de supervivencia polo éxito do primeiro paso e polo menos tempo dedicado "fóra do peito" durante a reanimación inicial? Ningún estudo é perfecto. Avalíe sempre críticamente por si mesmo e comprobe se os resultados do estudo son aplicables á súa poboación local e á súa propia práctica antes de cambiar nada.
Máis preguntas que respostas
Despois de ler a ciencia (e, por favor, vai a mergullarse máis profundamente neses traballos e avalialos por vós mesmos), imos abordar algunhas consultas comúns.
Os SGA son tan fáciles de facelo.
Non. Entrar a SGA é só o primeiro paso. Aínda así, debes estar seguro de que escolliches o tamaño adecuado e avaliaras as fugas. As SGA son moito máis propensas a ser descolocadas e provocan unha perda inesperada das vías respiratorias. Xeralmente, non somos tan meticulosos como protexelos como debemos. O ideal é empregar un lazo para fixalo no lugar e controlar a posición (en relación cos dentes). Algúns SGA teñen unha liña negra no eixe que debería aliñarse cos incisivos (coidado que só pode estar presente nos tamaños máis grandes). Do mesmo xeito que os ETT, requiren que comprobe a ventilación adecuada mediante auscultación, ETCO2 e escoite unha fuga evidente.
Está ben se hai unha fuga ao comezo xa que o xel se moldeará ao quentarse
Non. Non hai evidencias que suxiren que a forma dos xeles i (a que normalmente se refiren os médicos neste caso) se moldeará cara ao interior da laringe. Os investigadores intentaron quentar o material e non hai ningún cambio estatístico na fuga. Se ten unha fuga importante, considere volver posicionarse, cambiar por outro tamaño ou usar un modelo diferente. Podes atopar unha pequena fuga que desaparece co paso do tempo. Co paso do tempo, a vía aérea xira e queda mellor.
Sempre debes descomprimir o estómago cando poñas un LMA
Posiblemente. Isto non se atopa habitualmente nas directrices xa que se ve máis como un procedemento de axuste fino. Pode afastar tempo e recursos doutras tarefas críticas (como compresións torácicas, acceso IV, ventilación óptima), pero se ten os recursos para facelo sen afectar os principios básicos dun bo coidado de reanimación, é unha boa opción se a ventilación non é tan óptimo como podería ser. Isto é particularmente importante nos nenos. Sabemos que teñen un maior risco de férulas diafragmáticas por ventilación excesiva, polo que a inserción precoz dun tubo nasogástrico pode realmente mellorar as cousas.
A laringoscopia debe usarse antes de cada inserción SGA
Posiblemente. Algúns lugares comezaron a mandar a laringoscopia porque perderon a obstrución por parte dun corpo estraño ou para permitir unha mellor succión e mellorar o paso para a inserción. Hai un argumento de que o SGA pode sentarse mellor se se insire coa axuda dun laringoscopio xa que, en varios casos, non se inseriu suficientemente. A laringoscopia é unha habilidade complexa que leva a práctica regularmente e presenta os seus propios desafíos (danos na boca / dentes, tempo adicional necesario, maior conxunto de habilidades necesarias).
Unha vez inseridos, os SGA pódense usar xunto con compresións torácicas continuas
Posiblemente. Realmente hai que telo en conta caso por caso. Os SGA son unha vía aérea avanzada e pódense usar con compresións torácicas continuas para aumentar as presións de perfusión cerebral. Corresponde ao clínico individual controlar e decidir se o apoio ventilatorio que están a proporcionar é adecuado durante as compresións activas. Nos casos en que a detención é secundaria á hipoxia (como en moitas detencións pediátricas) pode ser máis doado e máis útil continuar cunha relación 30: 2 ou 15: 2 para garantir que os bos volumes de mareas cheguen ao pulmón. Algúns estudos demostraron pouca diferenza comparando o enfoque 30: 2 á ventilación continua.
Ler tamén:
Práctica de intubación exitosa con succinilcolina e rocuronio
Intubación traqueal: cando, como e por que crear unha vía aérea artificial para o paciente