Equipo médico: como ler un monitor de signos vitais
Os monitores electrónicos de signos vitais son habituais nos hospitais dende hai máis de 40 anos. Na televisión ou nas películas, comezan a facer ruídos, e os médicos e as enfermeiras veñen correndo, gritando cousas como "stat!" ou "estamos perdendo!"
Se vostede ou un ser querido está no hospital, é posible que lle preste máis atención, preguntándose o que significan os números e os pitidos.
Aínda que hai moitas marcas e modelos diferentes de monitores de signos vitais, a maioría funcionan do mesmo xeito
Trátase de dispositivos médicos utilizados polos profesionais médicos para a medición, o rexistro de parámetros vitais como a frecuencia do pulso, o ritmo cardíaco e a actividade eléctrica, a saturación de osíxeno, a presión arterial (invasiva e non invasiva), a temperatura corporal, a frecuencia respiratoria, etc. saúde do paciente.
Os monitores de signos vitais adoitan indicarse como
- PR: Pulso
- SPO2: Saturación de osíxeno
- ECG: ritmo cardíaco e actividade eléctrica
- NIBP: presión arterial non invasiva
- IBP: presión arterial invasiva
- TEMP: Temperatura corporal
- RESP: Frecuencia Respiratoria
- ETCO2: End Tidal Dióxido de Carbono
Existen dous tipos de sistemas de monitorización do paciente dependendo da aplicación:
Monitorización do paciente á cabeceira
Estes úsanse principalmente en hospitais, clínicas, residencias de anciáns e ambulancias.
Monitorización remota do paciente
Utilízanse no domicilio ou residencia do paciente, centros de atención primaria.
Cales son os tipos de monitores de signos vitais do paciente?
Monitor de paciente de 3 parámetros
Os parámetros vitais medidos son PR, SPO2 e NIBP
Monitor de paciente de 5 parámetros
Os parámetros vitais medidos son PR, SPO2, ECG, NIBP e TEMP
Monitor de paciente multiparámetro
Os parámetros vitais medidos baséanse na aplicación e esixencia e do profesional médico que o utiliza.
Os parámetros que se poden medir son PR, SPO2, ECG, NIBP, 2-TEMP, RESP, IBP, ETCO2.
Monitores de signos vitais: como funcionan
Pequenos sensores conectados ao teu corpo levan información ao monitor.
Algúns sensores son parches que se pegan á túa pel, mentres que outros poden estar cortados nun dos dedos.
Os dispositivos cambiaron moito desde que se inventou o primeiro monitor cardíaco electrónico en 1949.
Moitos dispoñen hoxe de tecnoloxía de pantalla táctil e obteñen información sen fíos.
Os monitores máis básicos mostran a súa frecuencia cardíaca, presión arterial e temperatura corporal.
Os modelos máis avanzados tamén mostran canto osíxeno transporta o teu sangue ou a que velocidade respiras.
Algúns poden incluso mostrar canta presión está no teu cerebro ou canto dióxido de carbono estás exhalando.
O monitor emitirá certos sons se algún dos seus signos vitais cae por debaixo dos niveis de seguridade.
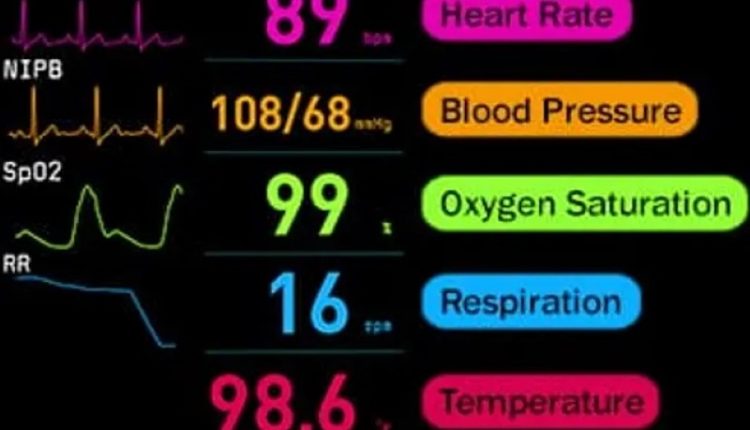
O que significan os números
Frecuencia cardíaca: O corazón dos adultos sans normalmente late de 60 a 100 veces por minuto. As persoas que son máis activas poden ter un ritmo cardíaco máis lento.
Presión sanguínea: Esta é unha medida da forza sobre as arterias cando o corazón late (coñecida como presión sistólica) e cando está en repouso (presión diastólica). O primeiro número (sistólico) debe estar entre 100 e 130, e o segundo número (diastólico) debe estar entre 60 e 80.
temperatura: Normalmente pénsase que a temperatura corporal normal é de 98.6 F, pero en realidade pode estar en calquera lugar desde pouco menos de 98 graos F ata un pouco máis de 99 sen preocupación.
Respirar: Un adulto en repouso normalmente respira de 12 a 16 veces por minuto.
Saturación de osíxeno: Este número mide a cantidade de osíxeno no sangue, nunha escala de ata 100. O número é normalmente 95 ou superior, e calquera cousa por debaixo de 90 significa que o teu corpo pode non estar recibindo suficiente osíxeno.
Cando me debería preocupar?
Se un dos seus signos vitais sobe ou baixa fóra dos niveis saudables, o monitor emitirá un aviso.
Isto xeralmente implica un pitido e unha cor intermitente.
Moitos destacarán o problema da lectura dalgún xeito.
Se un ou máis signos vitais aumentan ou baixan bruscamente, a alarma pode ser máis alta, máis rápida ou cambiar de ton.
Isto está deseñado para que un coidador saiba que che verifique, polo que a alarma tamén pode aparecer nun monitor doutra habitación.
As enfermeiras adoitan ser as primeiras en responder, pero as alarmas que advirten dun problema que ameaza a vida poden provocar que varias persoas se apresuren a axudar.
Pero unha das razóns máis comúns polas que se dispara unha alarma é porque un sensor non recibe información.
Isto pode ocorrer se un se solta cando te moves ou non funciona como debería.
Se soa unha alarma e ninguén vén a comprobalo, utiliza o sistema de chamadas para contactar cunha enfermeira.
References
Centro de Ciencias da Saúde Sunnybrook: "Que significan todos os números do monitor?"
Centros médicos e cirúrxicos dos EUA: "Monitores de signos vitais".
Medicina Johns Hopkins: "Signos vitais".
Asociación Americana do Corazón: "Entender as lecturas da presión arterial".
Clínica Mayo: "Hipoxemia".
Infinium Medical: "Cleo - Versatilidade nos signos vitais".
Sensores: "Detección de signos vitais con sensores sen fíos portátiles".
Ler tamén
Tres prácticas diarias para manter a salvo dos seus pacientes con ventilación
Ambulancia: que é un aspirador de emerxencia e cando se debe usar?
Técnicas e procedementos de salvamento: PALS VS ACLS, cales son as diferenzas significativas?
O propósito de succionar os pacientes durante a sedación
Osíxeno suplementario: cilindros e soportes de ventilación nos EUA
Avaliación básica da vía aérea: unha visión xeral
Xestión do ventilador: ventilación do paciente
Equipos de emerxencia: a folla de transporte de emerxencia / VIDEO TUTORIAL
Mantemento do desfibrilador: DEA e verificación funcional
Angustia respiratoria: cales son os signos de angustia respiratoria nos recentemente nados?
EDU: Catéter de succión de punta direccional
Unidade de aspiración para coidados de emerxencia, a solución en poucas palabras: Spencer JET
Xestión das vías aéreas despois dun accidente de tráfico: unha visión xeral
Intubación traqueal: cando, como e por que crear unha vía aérea artificial para o paciente
Que é a taquipnea transitoria do recentemente nado ou a síndrome do pulmón húmido neonatal?
Neumotórax traumático: síntomas, diagnóstico e tratamento
Diagnóstico de neumotórax de tensión no campo: succión ou soprado?
Neumotórax e neumomediastino: rescatar ao paciente con barotrauma pulmonar
Regra ABC, ABCD e ABCDE en medicina de emerxencia: o que debe facer o rescatador
Fractura múltiple das costelas, tórax (costilla) e neumotórax: unha visión xeral
Hemorragia interna: definición, causas, síntomas, diagnóstico, gravidade, tratamento
Avaliación da ventilación, respiración e osixenación (respiración)
Osíxeno-Ozonoterapia: para que patoloxías está indicada?
Diferenza entre a ventilación mecánica e a terapia de osíxeno
Osíxeno hiperbárico no proceso de cicatrización de feridas
Trombose venosa: dos síntomas aos novos fármacos
Que é a canulación intravenosa (IV)? Os 15 pasos do procedemento
Cánula nasal para terapia de osíxeno: que é, como se fai, cando usala
Sonda nasal para osíxenoterapia: que é, como se fai, cando usala
Redutor de osíxeno: principio de funcionamento, aplicación
Como elixir un dispositivo médico de succión?
Monitor Holter: como funciona e cando é necesario?
Que é a xestión da presión do paciente? Unha visión xeral
Test de inclinación cabeza arriba, como funciona a proba que investiga as causas do síncope vagal
Síncope cardíaco: que é, como se diagnostica e a quen afecta
Holter cardíaco, as características do electrocardiograma de 24 horas



