ਬੇਸਿਕ ਏਅਰਵੇਅ ਮੁਲਾਂਕਣ: ਇੱਕ ਸੰਖੇਪ ਜਾਣਕਾਰੀ
ਕਿਸੇ ਵੀ ਮਰੀਜ਼ ਦਾ ਮੁਢਲਾ ਮੁਲਾਂਕਣ, "ABC's" ਸਾਹ ਨਾਲੀ ਨਾਲ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ, ਇੱਕ ਸਮਝੌਤਾ ਕੀਤਾ ਗਿਆ ਏਅਰਵੇਅ ਸਾਰੀਆਂ ਦਵਾਈਆਂ ਵਿੱਚ ਸਭ ਤੋਂ ਤੇਜ਼ ਕਾਤਲਾਂ ਵਿੱਚੋਂ ਇੱਕ ਹੈ, ਇੱਕ ਸਹੀ ਮੁਲਾਂਕਣ ਨੂੰ ਤਰਜੀਹ ਬਣਾਉਂਦਾ ਹੈ।
ਇਹ ਸੈਕਸ਼ਨ ਗੈਰ-ਜਵਾਬਦੇਹ ਮਰੀਜ਼, ਜਵਾਬਦੇਹ ਮਰੀਜ਼, ਅਤੇ ਖਾਸ ਪ੍ਰਬੰਧਨ ਨੂੰ ਬਦਲਣ ਵਾਲੀਆਂ ਕਈ ਵਿਸ਼ੇਸ਼ ਸਥਿਤੀਆਂ ਦੇ ਮੁਲਾਂਕਣ ਦੀ ਸਮੀਖਿਆ ਕਰੇਗਾ।
ਏਅਰਵੇਅ ਦਾ ਮੁਲਾਂਕਣ: ਗੈਰ-ਜਵਾਬਦੇਹ ਮਰੀਜ਼
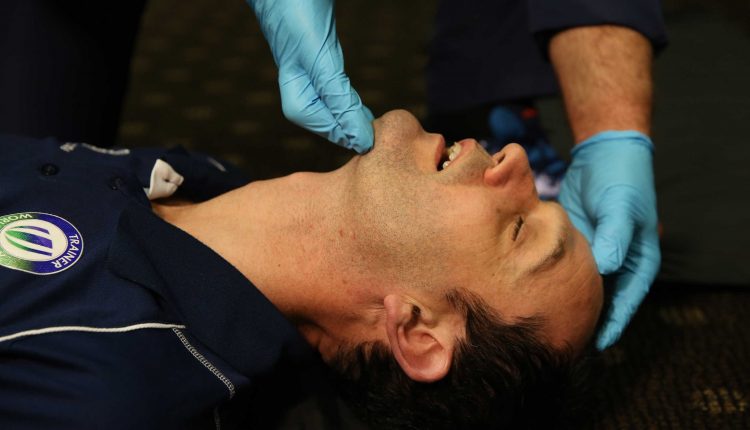
ਗੈਰ-ਜਵਾਬਦੇਹ ਮਰੀਜ਼ਾਂ ਨੂੰ ਆਪਣੇ ਸਾਹ ਨਾਲੀ ਨੂੰ ਖੋਲ੍ਹਣਾ ਅਤੇ ਹੱਥੀਂ ਸੰਭਾਲਣਾ ਚਾਹੀਦਾ ਹੈ।
ਸੱਟ ਦੇ ਗੈਰ-ਸਦਮੇ ਵਾਲੀ ਵਿਧੀ ਨੂੰ ਸਿਰ-ਟਿਲਟ ਅਤੇ ਠੋਡੀ-ਲਿਫਟ ਤਕਨੀਕ ਦੀ ਵਰਤੋਂ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ।
ਜਦੋਂ ਕਿ ਦੁਖਦਾਈ ਸੱਟਾਂ ਵਾਲੇ ਮਰੀਜ਼ ਜੋ ਸੀ-ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਨਾਲ ਸਮਝੌਤਾ ਕਰ ਸਕਦੇ ਹਨ, ਉਹ ਜਬਾੜੇ ਦੇ ਜ਼ੋਰ ਦੀ ਤਕਨੀਕ ਤੱਕ ਸੀਮਿਤ ਹਨ।
ਇਹ ਇੱਕ ਅਸਥਿਰ ਦੇ ਸੰਭਾਵੀ ਵਿਗੜਨ ਨੂੰ ਰੋਕਦਾ ਹੈ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਸੱਟ
ਜੇਕਰ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਦੇ ਸਦਮੇ ਵਾਲੇ ਮਰੀਜ਼ ਵਿੱਚ ਸਾਹ ਨਾਲੀ ਨੂੰ ਜਬਾੜੇ ਦੇ ਜ਼ੋਰ ਨਾਲ ਕਾਇਮ ਨਹੀਂ ਰੱਖਿਆ ਜਾ ਸਕਦਾ ਹੈ, ਤਾਂ ਠੋਡੀ-ਲਿਫਟ ਚਾਲ ਨੂੰ ਧਿਆਨ ਨਾਲ ਕਰਨਾ ਅਤੇ ਸਿਰ ਨੂੰ ਝੁਕੇ ਹੋਏ ਸੀ-ਸਪਾਈਨ ਅਲਾਈਨਮੈਂਟ ਨੂੰ ਹੱਥੀਂ ਫੜਨਾ ਉਚਿਤ ਹੈ।
ਬਚਾਅ ਦੇ ਮੁੱਖ ਪਹਿਲੂਆਂ ਵਿੱਚੋਂ ਇੱਕ ਸਾਹ ਨਾਲੀ ਦੀ ਪੇਟੈਂਸੀ ਦੇ ਕਾਰਨ ਇਸਦੀ ਇਜਾਜ਼ਤ ਹੈ।
ਏਅਰਵੇਅ ਸਥਿਤੀ:
ਗੈਰ-ਜਵਾਬਦੇਹ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਸਾਹ ਨਾਲੀ ਦੀ ਸਥਿਤੀ ਦਾ ਇੱਕੋ ਇੱਕ ਸੰਪੂਰਨ ਸੂਚਕ ਹਵਾ ਦੀ ਗਤੀ ਹੈ।
ਆਕਸੀਜਨ ਮਾਸਕ ਵਿੱਚ ਸੰਘਣਾਪਣ ਦੇਖਣਾ, ਹਵਾ ਦੀ ਗਤੀ ਨੂੰ ਮਹਿਸੂਸ ਕਰਨਾ, ਅਤੇ ਅੰਤ-ਜੋੜ ਵਾਲੇ CO2 ਮਾਨੀਟਰਾਂ ਦੀ ਵਰਤੋਂ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਦੇ ਸਾਰੇ ਵਧੀਆ ਤਰੀਕੇ ਹਨ ਕਿ ਹਵਾਦਾਰੀ ਹੋ ਰਹੀ ਹੈ।
ਏਅਰਵੇਅ, ਖ਼ਤਰੇ ਦੇ ਚਿੰਨ੍ਹ:
ਘੁਰਾੜੇ ਮਾਰਨਾ, ਘੁੱਟਣਾ, ਘੁੱਟਣਾ ਅਤੇ ਖੰਘਣਾ ਬੇਹੋਸ਼ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਸਾਹ ਨਾਲੀ ਨਾਲ ਸਮਝੌਤਾ ਕਰਨ ਦੇ ਸਾਰੇ ਸੰਭਾਵੀ ਸੰਕੇਤ ਹਨ।
ਜੇ ਇਹ ਵਾਪਰ ਰਹੇ ਹਨ ਤਾਂ ਮਰੀਜ਼ ਦੀ ਸਥਿਤੀ ਨੂੰ ਬਦਲਣਾ ਜਾਂ ਸਾਹ ਨਾਲੀ ਨਾਲ ਸਬੰਧਤ ਦਖਲਅੰਦਾਜ਼ੀ 'ਤੇ ਵਿਚਾਰ ਕਰਨਾ ਅਕਲਮੰਦੀ ਦੀ ਗੱਲ ਹੋਵੇਗੀ।
ਏਅਰਵੇਅ ਦਾ ਮੁਲਾਂਕਣ: ਜਵਾਬਦੇਹ ਮਰੀਜ਼
ਜਵਾਬਦੇਹ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਏਅਰਵੇਅ ਪੇਟੈਂਸੀ ਦਾ ਸਭ ਤੋਂ ਵਧੀਆ ਸੰਕੇਤ ਆਵਾਜ਼ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਜਾਂ ਸਾਹ ਚੜ੍ਹਨ ਦੀ ਭਾਵਨਾ ਦੇ ਬਿਨਾਂ ਗੱਲਬਾਤ ਕਰਨ ਦੀ ਯੋਗਤਾ ਹੈ।
ਹਾਲਾਂਕਿ, ਇੱਕ ਮਰੀਜ਼ ਦੀ ਸਾਹ ਨਾਲੀ ਅਜੇ ਵੀ ਖਤਰੇ ਵਿੱਚ ਹੋ ਸਕਦੀ ਹੈ ਭਾਵੇਂ ਉਹ ਗੱਲਬਾਤ ਕਰਦੇ ਹੋਣ।
ਮੂੰਹ ਵਿੱਚ ਵਿਦੇਸ਼ੀ ਸਰੀਰ ਜਾਂ ਪਦਾਰਥ ਬਾਅਦ ਵਿੱਚ ਸਾਹ ਨਾਲੀ ਨੂੰ ਵਿਗਾੜ ਸਕਦੇ ਹਨ ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਹਟਾ ਦੇਣਾ ਚਾਹੀਦਾ ਹੈ।
ਵਿਦੇਸ਼ੀ ਸਰੀਰ ਨੂੰ ਹਟਾਉਣਾ:
ਵਿਦੇਸ਼ੀ ਸਰੀਰਾਂ ਜਾਂ ਪਦਾਰਥਾਂ ਨੂੰ ਹਟਾਉਣ ਦੀਆਂ ਤਕਨੀਕਾਂ ਉਂਗਲਾਂ ਦੀ ਸਵੀਪ ਅਤੇ ਚੂਸਣ ਹਨ।
ਫਿੰਗਰ ਸਵੀਪ ਦੀ ਵਰਤੋਂ ਕੇਵਲ ਉਦੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜਦੋਂ ਇੱਕ ਠੋਸ ਵਸਤੂ ਨੂੰ ਸਿੱਧੇ ਰੂਪ ਵਿੱਚ ਦੇਖਿਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਚੂਸਣ ਦੀ ਵਰਤੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜਦੋਂ ਤਰਲ ਦੇਖੇ ਜਾਂ ਸ਼ੱਕੀ ਹੁੰਦੇ ਹਨ।
ਸਟ੍ਰਾਈਡੋਰ ਸਾਹ ਨਾਲੀ ਦੇ ਤੰਗ ਹੋਣ ਦਾ ਇੱਕ ਆਮ ਚਿੰਨ੍ਹ ਹੈ, ਆਮ ਤੌਰ 'ਤੇ ਕਿਸੇ ਵਿਦੇਸ਼ੀ ਸਰੀਰ, ਸੋਜ, ਜਾਂ ਸਦਮੇ ਦੁਆਰਾ ਅੰਸ਼ਕ ਰੁਕਾਵਟ ਦੇ ਕਾਰਨ।
ਇਸ ਨੂੰ ਪ੍ਰੇਰਨਾ 'ਤੇ ਉੱਚੀ ਉੱਚੀ ਸੀਟੀ ਵੱਜਣ ਵਾਲੀ ਆਵਾਜ਼ ਵਜੋਂ ਪਰਿਭਾਸ਼ਿਤ ਕੀਤਾ ਗਿਆ ਹੈ।
ਸਾਹ ਦੀ ਦਰ
ਸਾਹ ਦੀ ਦਰ ਪ੍ਰਾਇਮਰੀ ਸਰਵੇਖਣ ਦਾ ਇੱਕ ਅਹਿਮ ਹਿੱਸਾ ਹੈ।
ਜਦੋਂ ਕਿ ਆਮ ਤੌਰ 'ਤੇ "ABC's" ਵਿੱਚ "B" ਦਾ ਹਿੱਸਾ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ, ਸਾਹ ਦੀ ਦਰ ਦਾ ਮੁਲਾਂਕਣ ਆਮ ਤੌਰ 'ਤੇ ਸਾਹ ਨਾਲੀ ਦੇ ਨਾਲ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।
ਆਮ ਬਾਲਗ ਆਰਾਮ ਕਰਨ ਵਾਲੇ ਸਾਹ ਲੈਣ ਦੀ ਦਰ 12 ਤੋਂ 20 ਸਾਹ ਪ੍ਰਤੀ ਮਿੰਟ (BPM) ਹੈ।
ਬਹੁਤ ਹੌਲੀ ਸਾਹ ਲੈਣਾ (ਬ੍ਰੈਡੀਪਨੀਆ), ਬਹੁਤ ਤੇਜ਼ (ਟੈਚੀਪਨੀਆ), ਜਾਂ (ਐਪਨੀਆ) ਵਿੱਚ ਨਹੀਂ, ਇਹ ਸਭ ਆਮ ਤੌਰ 'ਤੇ ਖੇਤਰ ਵਿੱਚ ਸਥਿਤੀਆਂ ਦਾ ਸਾਹਮਣਾ ਕਰਦੇ ਹਨ।
ਬ੍ਰੈਡੀਪਨੀਆ:
ਇੱਕ ਹੌਲੀ RR ਆਮ ਤੌਰ 'ਤੇ ਤੰਤੂ ਵਿਗਿਆਨਿਕ ਸਮਝੌਤਾ ਦਾ ਨਤੀਜਾ ਹੁੰਦਾ ਹੈ, ਕਿਉਂਕਿ RR ਨੂੰ ਹਾਈਪੋਥੈਲਮਸ ਦੁਆਰਾ ਨੇੜਿਓਂ ਨਿਯੰਤਰਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਇੱਕ ਗੰਭੀਰ ਸਥਿਤੀ ਦਾ ਸੰਕੇਤ ਹੁੰਦਾ ਹੈ।
ਸ਼ੱਕੀ ਡਰੱਗ ਓਵਰਡੋਜ਼, ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਦੀ ਸੱਟ, ਦਿਮਾਗ ਦੀ ਸੱਟ, ਜਾਂ ਇੱਕ ਗੰਭੀਰ ਡਾਕਟਰੀ ਸਥਿਤੀ ਜਦੋਂ ਇੱਕ ਹੌਲੀ RR ਦਾ ਸਾਹਮਣਾ ਕਰਨਾ ਪੈਂਦਾ ਹੈ।
ਟੈਚੀਪਨੀਆ:
ਇੱਕ ਤੇਜ਼ RR ਅਕਸਰ ਸਰੀਰਕ ਮਿਹਨਤ ਦਾ ਨਤੀਜਾ ਹੁੰਦਾ ਹੈ। ਮੈਡੀਕਲ ਬਿਮਾਰੀ ਅਤੇ ਸਾਹ ਨਾਲੀ ਦੀ ਰੁਕਾਵਟ ਹੋਰ ਆਮ ਕਾਰਨ ਹਨ।
ਟੈਚੀਪਨੀਆ ਸਰੀਰ ਦੀ ਐਸਿਡ-ਬੇਸ ਸਥਿਤੀ ਵਿੱਚ ਅਸੰਤੁਲਨ ਜਾਂ ਸਾਹ ਦੀਆਂ ਮਾਸਪੇਸ਼ੀਆਂ ਦੇ ਥਕਾਵਟ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀ ਹੈ।
APNEA:
ਸਾਹ ਦੀ ਅਣਹੋਂਦ ਦਾ ਇਲਾਜ ਸਾਹ ਨਾਲੀ ਦੇ ਮੁੜ-ਮੁਲਾਂਕਣ ਨਾਲ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ, ਜਿਸ ਤੋਂ ਬਾਅਦ ਮਕੈਨੀਕਲ ਹਵਾਦਾਰੀ ਦੀ ਤੇਜ਼ੀ ਨਾਲ ਸ਼ੁਰੂਆਤ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਆਮ ਤੌਰ 'ਤੇ ਬੈਗ ਵਾਲਵ ਮਾਸਕ ਦੁਆਰਾ।
ਜਿਹੜੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਕਦੇ-ਕਦਾਈਂ ਸਾਹ ਚੜ੍ਹਦਾ ਹੈ, ਉਹਨਾਂ ਨੂੰ ਐਪਨੀਕ ਮੰਨਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ ਜਦੋਂ ਤੱਕ ਇਹ ਸਾਬਤ ਨਹੀਂ ਹੁੰਦਾ.
ਏਅਰਵੇਅ ਮੈਨੇਜਮੈਂਟ
ਅਸਧਾਰਨ ਸਾਹ ਲੈਣ ਦਾ ਇਲਾਜ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ।
ਅਸਧਾਰਨ ਦੀ ਪਰਿਭਾਸ਼ਾ ਵਿਆਪਕ ਹੈ, ਹੇਠਾਂ ਦਿੱਤੇ ਲਈ ਵੇਖੋ:
- ਖੋਖਲੀ ਛਾਤੀ ਦਾ ਵਾਧਾ ਅਤੇ ਡਿੱਗਣਾ
- ਸ਼ੋਰ-ਸ਼ਰਾਬਾ ਸਾਹ ਲੈਣਾ (ਘੁਸਰਾਉਣਾ, ਘਰਘਰਾਹਟ, ਖੁਰਕਣਾ)
- ਸਾਹ ਲੈਣ ਵਿੱਚ ਮੁਸ਼ਕਲ (ਮਾਸਪੇਸ਼ੀਆਂ ਦੀ ਵਰਤੋਂ ਗਰਦਨ/ਪਸਲੀਆਂ/ਪੇਟ, ਨੱਕ ਦਾ ਭੜਕਣਾ, ਜਾਂ ਟ੍ਰਾਈਪੌਡ ਪੋਜੀਸ਼ਨਿੰਗ।)
ਅਸਧਾਰਨ ਸਾਹ ਲੈਣ ਦਾ ਪ੍ਰਬੰਧਨ ਹੇਠ ਲਿਖੇ ਪੜਾਵਾਂ ਵਿੱਚ ਹੁੰਦਾ ਹੈ:
(ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਵਿੱਚ ਪ੍ਰਬੰਧਨ ਵਿੱਚ ਸਾਹ ਨਾਲੀ ਦੇ ਨਿਯਮਤ ਪੁਨਰ-ਮੁਲਾਂਕਣ ਅਤੇ ਉੱਚ ਪੱਧਰੀ ਦੇਖਭਾਲ ਵਿੱਚ ਤਬਦੀਲ ਹੋਣ ਤੱਕ ਆਕਸੀਜਨ ਦਾ ਪ੍ਰਬੰਧਨ ਸ਼ਾਮਲ ਹੋਵੇਗਾ।)
- ਸਾਹ ਨਾਲੀ ਨੂੰ ਖੋਲ੍ਹਣਾ
- ਪੇਟੈਂਸੀ ਲਈ ਮੁਲਾਂਕਣ (ਹਵਾ ਦਾ ਪ੍ਰਵਾਹ ਅਤੇ ਰੁਕਾਵਟ ਦੀ ਮੌਜੂਦਗੀ)
- ਨੱਕ ਦੀ ਕੈਨੁਲਾ ਜਾਂ ਮਾਸਕ ਰਾਹੀਂ ਆਕਸੀਜਨ ਦਾ ਪ੍ਰਬੰਧ ਕਰਨਾ
BVM ਨਾਲ ਸਾਹ ਲੈਣ ਵਿੱਚ ਸਹਾਇਤਾ ਕਰਨਾ ਜੇ ਮਰੀਜ਼ ਗੈਰ-ਜਵਾਬਦੇਹ ਹੈ ਜਾਂ ਜੇ ਚਮੜੀ ਨੀਲੀ ਹੈ (ਸਾਈਨੋਟਿਕ)
ਵਿਸ਼ੇਸ਼ ਅਬਾਦੀ
ਔਸਤ ਮੱਧ-ਉਮਰ ਦੇ ਬਾਲਗਾਂ ਦੀ ਤੁਲਨਾ ਵਿੱਚ ਬਾਲ ਰੋਗੀਆਂ ਅਤੇ ਜੇਰੀਏਟ੍ਰਿਕ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਆਕਸੀਜਨ ਦੀ ਵੱਖੋ ਵੱਖਰੀ ਮੰਗ ਹੁੰਦੀ ਹੈ।
ਇਹ ਸਾਹ ਦੀ ਦਰ, ਡੂੰਘਾਈ ਅਤੇ ਗੁਣਵੱਤਾ ਲਈ ਆਮ ਮੁੱਲਾਂ ਵਿੱਚ ਅੰਤਰ ਵੱਲ ਖੜਦਾ ਹੈ।
ਬਾਲ ਰੋਗ:
ਬਾਲ ਰੋਗੀ ਮੱਧ-ਉਮਰ ਦੇ ਬਾਲਗਾਂ ਨਾਲੋਂ ਬਹੁਤ ਤੇਜ਼ ਸਾਹ ਲੈਂਦੇ ਹਨ ਪਰ ਹਰ ਸਾਹ ਦੀ ਮਾਤਰਾ ਘੱਟ ਹੁੰਦੀ ਹੈ।
ਸਹੀ ਉਮੀਦ ਕੀਤੀ ਸਾਹ ਦੀ ਦਰ ਉਮਰ ਦੇ ਨਾਲ ਮਹੱਤਵਪੂਰਨ ਤੌਰ 'ਤੇ ਬਦਲਦੀ ਹੈ।
ਜਾਣੋ ਕਿ ਨਵਜੰਮੇ ਬੱਚੇ 30 ਤੋਂ 50 bpm 'ਤੇ ਹੋਣੇ ਚਾਹੀਦੇ ਹਨ, ਅਤੇ ਇੱਕ ਮਹੀਨੇ ਤੋਂ 12 ਸਾਲ ਦੇ ਬੱਚਿਆਂ ਦੀ ਉਮਰ 30 ਤੋਂ 20 ਦੇ ਵਿਚਕਾਰ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ।
ਅਸਧਾਰਨ ਸਾਹ ਲੈਣ ਵਾਲੇ ਬਾਲ ਰੋਗੀ ਮਰੀਜ਼ ਤੇਜ਼ੀ ਨਾਲ ਸੜ ਸਕਦੇ ਹਨ ਅਤੇ ਥੋੜ੍ਹੀ ਜਿਹੀ ਚੇਤਾਵਨੀ ਦੇ ਨਾਲ ਜਾਨਲੇਵਾ ਤੌਰ 'ਤੇ ਅਸਥਿਰ ਹੋ ਸਕਦੇ ਹਨ।
ਜੇਰੀਏਟ੍ਰਿਕ:
ਜੈਰੀਐਟ੍ਰਿਕ ਮਰੀਜ਼ਾਂ ਨੂੰ ਆਮ ਤੌਰ 'ਤੇ ਫੇਫੜਿਆਂ ਦੇ ਕੰਮ ਕਰਨ ਦੇ ਕੁਦਰਤੀ ਤੌਰ 'ਤੇ ਘਟਣ ਅਤੇ ਅੰਡਰਲਾਈੰਗ ਮੈਡੀਕਲ ਮੁੱਦਿਆਂ ਦੀ ਆਮ ਮੌਜੂਦਗੀ ਦੇ ਕਾਰਨ ਆਕਸੀਜਨ ਦੀ ਵੱਧਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
ਇਹ ਇੱਕ ਵਿਆਪਕ ਸਧਾਰਨ ਸੀਮਾ ਵੱਲ ਖੜਦਾ ਹੈ.
ਸਿਹਤਮੰਦ ਬਜ਼ੁਰਗ ਮਰੀਜ਼ 12 ਤੋਂ 18 ਦੀ ਦਰ 'ਤੇ ਹੋਣੇ ਚਾਹੀਦੇ ਹਨ, ਜਦੋਂ ਕਿ ਗੈਰ-ਸਿਹਤਮੰਦ ਮਰੀਜ਼ 25 ਤੱਕ ਵੱਧ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਫਿਰ ਵੀ ਆਮ ਮੰਨਿਆ ਜਾ ਸਕਦਾ ਹੈ ਜੇਕਰ ਕੋਈ ਲੱਛਣ ਨਹੀਂ ਹੈ।
ਬਾਲ ਰੋਗੀਆਂ ਦੀ ਤਰ੍ਹਾਂ, ਅਸਧਾਰਨ ਸਾਹ ਲੈਣ ਵਾਲਾ ਬਜ਼ੁਰਗ ਮਰੀਜ਼ ਤੇਜ਼ੀ ਨਾਲ ਸੜ ਸਕਦਾ ਹੈ ਭਾਵੇਂ ਉਹ ਸਥਿਰ ਜਾਪਦਾ ਹੋਵੇ।
ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ ਏਅਰਵੇਅ ਪ੍ਰਬੰਧਨ:
ਗਰਭ ਅਵਸਥਾ ਸਾਹ ਲੈਣ ਵਿੱਚ ਵਧੇਰੇ ਮੁਸ਼ਕਲ ਬਣਾਉਂਦੀ ਹੈ।
ਵਧ ਰਹੇ ਗਰੱਭਸਥ ਸ਼ੀਸ਼ੂ ਤੋਂ ਉੱਪਰ ਵੱਲ ਵਧਿਆ ਦਬਾਅ ਡਾਇਆਫ੍ਰਾਮ ਦੀ ਹੇਠਾਂ ਵੱਲ ਜਾਣ ਨੂੰ ਰੋਕਦਾ ਹੈ, ਕੁਦਰਤੀ ਤੌਰ 'ਤੇ, ਗਰਭ ਅਵਸਥਾ ਦੌਰਾਨ ਔਰਤ ਨੂੰ ਸਾਹ ਲੈਣ ਵਿੱਚ ਮੁਸ਼ਕਲ ਹੋਰ ਵਧ ਜਾਂਦੀ ਹੈ।
ਤੀਜੀ ਤਿਮਾਹੀ ਵਿੱਚ, ਬਹੁਤ ਸਾਰੀਆਂ ਔਰਤਾਂ ਸਹਾਇਕ ਮਾਸਪੇਸ਼ੀਆਂ ਦੀ ਵੱਧ ਵਰਤੋਂ ਕਰਦੀਆਂ ਹਨ ਜੋ ਕੋਸਟੋਕੌਂਡਰਾਈਟਿਸ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀਆਂ ਹਨ।
ਲੇਟਣ ਵਾਲੀਆਂ (ਝੂਠੀਆਂ ਜਾਂ ਝੁਕਣ ਵਾਲੀਆਂ) ਸਥਿਤੀਆਂ ਗਰਭ ਅਵਸਥਾ ਨਾਲ ਸਬੰਧਤ ਸਾਹ ਲੈਣ ਵਿੱਚ ਮੁਸ਼ਕਲ ਨੂੰ ਵਿਗੜਦੀਆਂ ਹਨ।
ਗਰਭ ਅਵਸਥਾ ਦੇ ਕਾਰਨ ਹੋਣ ਵਾਲੀ ਖੁਜਲੀ ਤੋਂ ਵੀ ਮਰੀਜ਼ ਨੂੰ ਉੱਪਰ ਬੈਠ ਕੇ ਜਾਂ ਮੰਜੇ ਦੇ ਸਿਰ ਨੂੰ 45° ਜਾਂ ਇਸ ਤੋਂ ਵੱਧ ਕੋਣ ਤੱਕ ਉੱਚਾ ਕਰਕੇ ਰਾਹਤ ਦਿੱਤੀ ਜਾ ਸਕਦੀ ਹੈ।
ਜੁੜਵਾਂ ਜਾਂ ਤਿੰਨ ਬੱਚਿਆਂ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਗਰੱਭਾਸ਼ਯ ਦੇ ਮਹੱਤਵਪੂਰਨ ਵਾਧੇ ਕਾਰਨ ਪੂਰਕ ਆਕਸੀਜਨ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ।
ਇਹ ਦੂਜੀ ਤਿਮਾਹੀ ਦੇ ਸ਼ੁਰੂ ਵਿੱਚ ਹੋ ਸਕਦਾ ਹੈ।
ਇਹ ਵੀ ਪੜ੍ਹੋ:
ਐਮਰਜੈਂਸੀ ਲਾਈਵ ਹੋਰ ਵੀ…ਲਾਈਵ: ਆਈਓਐਸ ਅਤੇ ਐਂਡਰੌਇਡ ਲਈ ਆਪਣੇ ਅਖਬਾਰ ਦੀ ਨਵੀਂ ਮੁਫ਼ਤ ਐਪ ਡਾਊਨਲੋਡ ਕਰੋ
ਸੜਕ ਹਾਦਸੇ ਤੋਂ ਬਾਅਦ ਏਅਰਵੇਅ ਪ੍ਰਬੰਧਨ: ਇੱਕ ਸੰਖੇਪ ਜਾਣਕਾਰੀ
ਟ੍ਰੈਕਿਅਲ ਇਨਟਿationਬੇਸ਼ਨ: ਮਰੀਜ਼ ਲਈ ਇਕ ਨਕਲੀ ਏਅਰਵੇਅ ਕਦੋਂ, ਕਿਵੇਂ ਅਤੇ ਕਿਉਂ ਬਣਾਇਆ ਜਾਵੇ
ਨਵਜੰਮੇ ਬੱਚੇ ਦੀ ਅਸਥਾਈ ਟੈਚੀਪਨੀਆ, ਜਾਂ ਨਵਜੰਮੇ ਗਿੱਲੇ ਫੇਫੜੇ ਦਾ ਸਿੰਡਰੋਮ ਕੀ ਹੈ?
ਦੁਖਦਾਈ ਨਿਊਮੋਥੋਰੈਕਸ: ਲੱਛਣ, ਨਿਦਾਨ ਅਤੇ ਇਲਾਜ
ਫੀਲਡ ਵਿੱਚ ਤਣਾਅ ਨਿਊਮੋਥੋਰੈਕਸ ਦਾ ਨਿਦਾਨ: ਚੂਸਣ ਜਾਂ ਉਡਾਉਣ?
ਨਿਊਮੋਥੋਰੈਕਸ ਅਤੇ ਨਿਊਮੋਮੀਡੀਆਸਟਿਨਮ: ਪਲਮਨਰੀ ਬਾਰੋਟ੍ਰੌਮਾ ਵਾਲੇ ਮਰੀਜ਼ ਨੂੰ ਬਚਾਉਣਾ
ਐਮਰਜੈਂਸੀ ਦਵਾਈ ਵਿੱਚ ਏਬੀਸੀ, ਏਬੀਸੀਡੀ ਅਤੇ ਏਬੀਸੀਡੀਈ ਨਿਯਮ: ਬਚਾਅ ਕਰਨ ਵਾਲੇ ਨੂੰ ਕੀ ਕਰਨਾ ਚਾਹੀਦਾ ਹੈ
ਮਲਟੀਪਲ ਰਿਬ ਫ੍ਰੈਕਚਰ, ਫਲੇਲ ਚੈਸਟ (ਰਿਬ ਵੋਲਟ) ਅਤੇ ਨਿਊਮੋਥੋਰੈਕਸ: ਇੱਕ ਸੰਖੇਪ ਜਾਣਕਾਰੀ
ਅੰਦਰੂਨੀ ਹੈਮਰੇਜ: ਪਰਿਭਾਸ਼ਾ, ਕਾਰਨ, ਲੱਛਣ, ਨਿਦਾਨ, ਗੰਭੀਰਤਾ, ਇਲਾਜ
AMBU ਬੈਲੂਨ ਅਤੇ ਸਾਹ ਲੈਣ ਵਾਲੀ ਬਾਲ ਐਮਰਜੈਂਸੀ ਵਿਚਕਾਰ ਅੰਤਰ: ਦੋ ਜ਼ਰੂਰੀ ਯੰਤਰਾਂ ਦੇ ਫਾਇਦੇ ਅਤੇ ਨੁਕਸਾਨ
ਐਮਰਜੈਂਸੀ ਮੈਡੀਸਨ ਵਿੱਚ ਟਰਾਮਾ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਸਰਵਾਈਕਲ ਕਾਲਰ: ਇਸਨੂੰ ਕਦੋਂ ਵਰਤਣਾ ਹੈ, ਇਹ ਮਹੱਤਵਪੂਰਨ ਕਿਉਂ ਹੈ
ਟਰਾਮਾ ਐਕਸਟਰੈਕਸ਼ਨ ਲਈ ਕੇਈਡੀ ਐਕਸਟ੍ਰਿਕੇਸ਼ਨ ਡਿਵਾਈਸ: ਇਹ ਕੀ ਹੈ ਅਤੇ ਇਸਨੂੰ ਕਿਵੇਂ ਵਰਤਣਾ ਹੈ
ਐਮਰਜੈਂਸੀ ਵਿਭਾਗ ਵਿੱਚ ਟ੍ਰਾਈਜ ਕਿਵੇਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ? ਸਟਾਰਟ ਅਤੇ CESIRA ਢੰਗ
ਛਾਤੀ ਦਾ ਸਦਮਾ: ਕਲੀਨਿਕਲ ਪਹਿਲੂ, ਥੈਰੇਪੀ, ਏਅਰਵੇਅ ਅਤੇ ਵੈਂਟੀਲੇਟਰੀ ਸਹਾਇਤਾ



