Infecția și prevenirea cu virusul papiloma
Virusul papiloma uman (Human Papilloma Virus = HPV) este cea mai frecventă cauză a infecției genitale la femei. Există multe tipuri de acest virus care pot infecta pielea sau membranele mucoase și diferă în conținutul lor de ADN
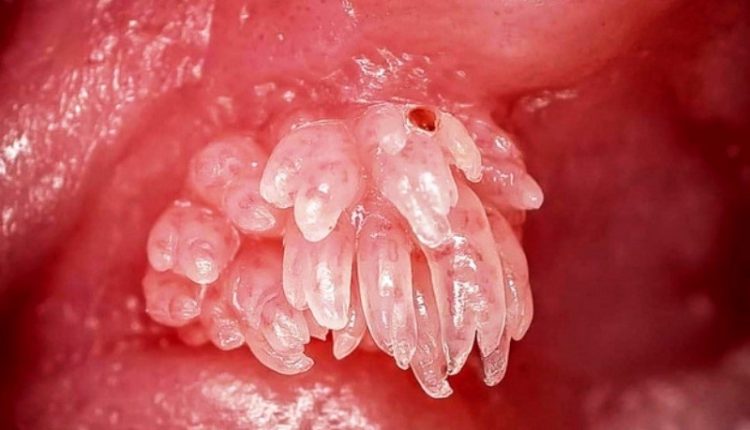
Unele tipuri provoacă veruci ale pielii, altele condiloame genitale, iar altele boli mai complexe.
Leziunile genitale pot fi diagnosticate prin test Papanicolau, colposcopie, biopsie sau teste virale specifice tipului.
Leziunile care pot fi documentate prin mijloace clinice comune nu reprezintă însă întregul rezervor de țesut al virusului, care ar fi mult mai mare, deoarece pot implica țesuturi chiar și acolo unde nu există o manifestare clinică perceptibilă.
Testele specifice pentru HPV (ViraPap) nu au utilitate clinică practică și, prin urmare, nu ar trebui recomandate.
Cum se transmite virusul papiloma
Se transmite în principal pe cale sexuală și, în general, nu provoacă plângeri.
Simptomele resimțite de pacienți se datorează aproape întotdeauna altor infecții suprapuse (micoză, trichomonas, vaginoză etc.).
Virusul papiloma poate afecta atât femeile, cât și bărbații la orice vârstă, care în majoritatea cazurilor nu știu că sunt purtători.
Este adesea dificil de stabilit de la cine a contractat infecția: papilomavirusul poate fi transmis de partenerul actual sau a fost transmis de către partenerii anteriori.
Perioada de incubație poate varia de la câteva săptămâni la câțiva ani. Transmiterea are loc și prin actul sexual anal și mai rar prin sex oral.
Virusul papiloma este tratabil, dar nu vindecabil
Noul vaccin HPV reprezintă o mare oportunitate în lupta împotriva cancerului de col uterin, deoarece poate proteja împotriva cancerului și a leziunilor precanceroase care îl preced.
Este important de reținut că vaccinul completează screening-ul periodic, care este recomandat femeilor cu vârste cuprinse între 25 și 64 de ani, dar nu îl înlocuiește: vaccinul actual este activ împotriva a 70% dintre virusurile asociate cu cancerul de col uterin, dar pentru restul de 30% singura prevenire ramane testul papanicolau.
Sistemul Național de Sănătate oferă vaccinul gratuit copiilor de 12 ani, care sunt considerați reprezentanți ideali ai barierei înainte de debutul primului contact sexual.
Acesta este considerat a fi momentul cel mai oportun pentru efectuarea vaccinului si obtinerea rezultatului maxim din punct de vedere al eficacitatii.
Nu este întotdeauna utilă distrugerea leziunilor cauzate de acest virus, mai ales dacă acestea sunt plate și nu sunt asociate cu modificări celulare.
De asemenea, eficacitatea unor medicamente precum interferonul nu este universal acceptată.
Alte medicamente antivirale nu s-au dovedit întotdeauna eficiente.
Medicamente noi (imiquimod) și medicamente homeopate (transfactor 11) sunt testate și nu sunt potrivite în toate cazurile.
Distrugerea cu bisturiul, cu temperaturi scăzute (crioterapie), cu electricitate (diatermocoagulare) sau cu terapia laser a condilomaților poate rezolva problema, aparent, înlăturând manifestările clinice ale bolii.
Cu toate acestea, biopsia relevă adesea o persistență a infecției, chiar dacă excrescentele nu mai sunt evidente.
Există, de asemenea, posibilitatea regresiei spontane a unora dintre aceste forme.
Corpul uman sănătos poate respinge o infecție inițială în câteva luni, fără a fi nevoie de terapii distructive.
De fapt, virusurile oncogene își exprimă capacitatea cancerigenă numai atunci când echilibrul gazdei este perturbat.
Acesta este motivul pentru care multe alterari celulare cauzate de papilomavirus dispar de la sine fara a fi nevoie de vreun tratament.
Alteori, însă, celulele modificate se înrăutățesc în câțiva ani (excepțional câteva luni). Rareori, severitatea modificărilor evoluează spre un carcinom.
Acesta este motivul pentru care leziunile HIGH GRADE sunt îndepărtate cu un bisturiu, un laser sau o „buclă termică” specială (LEEP) care elimină „partea bolnavă” în câteva minute.
Este bine de reținut, totuși, că orice tip de leziune de papilomavirus poate fie să persiste după tratament, fie să reapară pe o perioadă variabilă de timp.
Leziunile LOW GRADE pot fi „monitorizate” în siguranță în timp, fără a fi nevoie să distrugă nimic, ci prin verificarea periodică a stării lor.
Acest lucru face posibilă evitarea tratamentului invaziv al unui organ atât de important precum colul uterin, chiar și în scopul sarcinii și al nașterii.
Cu toate acestea, dacă trebuie efectuat un tratament (de exemplu, cu o buclă termică), aceasta nu compromite fertilitatea viitoare a femeii și nici nu afectează nașterea.
Dar nici un tratament (inclusiv îndepărtarea întregului uter) nu oferă o garanție absolută că boala virală și, prin urmare, eventuala ei transformare malignă nu vor reapare niciodată.
Prin urmare, este mai bine – dacă și atunci când este posibil – să evitați intervenția chirurgicală de demolare și „arsurile” inutile, ci să vă limitați la un control atent și regulat (test Papanicolau și colposcopie).
Impactul emoțional al unui diagnostic de infecție cu papilomavirus poate fi mai dăunător decât problemele fizice reale cauzate de virus.
În mod normal, dacă colposcopia este efectuată corect și biopsia este țintită corespunzător, marea majoritate a leziunilor de grad scăzut rămân așa sau au regresat în timp fără a fi nevoie de vreun tratament chirurgical.
Indiferent dacă se ia sau nu o decizie de tratament, două concepte trebuie să fie clare în ceea ce privește tratamentul leziunilor de virus papiloma:
- alegerea de a nu efectua un tratament chirurgical la un moment dat nu înseamnă că același tratament nu trebuie recomandat pe viitor;
- orice tratament chirurgical (de la DTC la LASER la histerectomie totala) nu garanteaza vindecarea: leziunea poate persista si mai ales recidiva.
Cum să preveniți virusul papiloma
În afară de o predispoziție genetică indubitabilă (care nu poate fi prevenită), orice suprimă apărarea imună poate duce la apariția unei infecții cu papilomavirus sau la o agravare a gradului leziunii:
- nu mai fumati;
- exercițiu,
- evitați drogurile și alcoolul;
- limita stresul;
- mâncarea sănătoasă;
- a face sex sigur.
Ele contribuie cu siguranță la creșterea apărării imunitare și pot interfera în diferite grade cu evoluția bolii, precum și fiind valabile pentru multe alte afecțiuni morbide.
Acum este dovedit că fumatul, interferând cu sistemul imunitar, poate permite virusului să stabilească o infecție și să o mențină. Fumatul nu provoacă cancer de col uterin, dar poate crește riscul de dezvoltare a leziunilor asociate cu papilomavirus (deoarece este responsabil de deteriorarea celulelor și de eșecul eliminării acestora).
Fumatul este plin de multe otrăvuri care cauzează cancer: nivelurile de nicotină din mucusul cervical sunt mai mari decât cele din sânge.
Renunțarea la fumat poate ajuta organismul să controleze o infecție cu papilomavirus.
Drogurile și alcoolul pot suprima sistemul imunitar.
O dietă săracă în grăsimi și bogată în vitamine este cu siguranță indicată, și pentru prevenirea multor alte boli.
Stresul poate epuiza sistemul imunitar.
În viața de astăzi acest factor este greu de controlat, dar ar trebui depuse toate eforturile pentru a încerca să-l limităm cât mai mult posibil.
Numărul de parteneri sexuali pe care i-a avut în viață și numărul de parteneri pe care i-a avut cu partenerul cresc riscul de a dezvolta cancer de col uterin.
Prezervativul nu protejează 100%, dar limitează posibilitatea expunerii la infecție (nu doar a papilomavirusului, ci și a tuturor bolilor cu transmitere sexuală, inclusiv desigur virusul SIDA).
Virusul este puțin rezistent în afara corpului uman, așa că nu este nevoie să luați măsuri speciale pentru lenjerie, altele decât cele de igienă zilnică normală.
Combaterea virusului cu orice preț este mai puțin eficientă decât controlul evoluției acestuia: cea mai sigură modalitate de a preveni eventualele cancere asociate cu prezența virusului papiloma la persoanele predispuse este efectuarea periodică a testelor Papanicolau și colposcopiei (cu termene limită în funcție de tipul de leziune diagnosticată) .
Nu există riscuri deosebite pentru planificarea unei sarcini la femeile cu această infecție, dacă examinările de mai sus sunt liniştitoare.
Citiți și:
Ce este virusul papiloma și cum poate fi tratat?
Ce este virusul papiloma și cum apare la bărbați?
Testul Papanicolau sau Papanicolau: Ce este și când să-l faci
Avertisment privind costul vaccinului
Vaccinul împotriva HPV scade riscul de recidivă la femeile pozitive
Vaccinul HPV: De ce este importantă vaccinarea împotriva virusului papiloma pentru ambele sexe
Cancerele ginecologice: Ce trebuie să știți pentru a le preveni
Vulvodinia: Care sunt simptomele și cum să o tratezi
Ce este Vulvodinia? Simptome, diagnostic și tratament: discutați cu expertul
Acumularea de lichid în cavitatea peritoneală: posibile cauze și simptome ale ascitei
Acumularea de lichid în cavitatea peritoneală: posibile cauze și simptome ale ascitei
Ce îți cauzează durerea abdominală și cum să o tratezi
Varicocel pelvin: ce este și cum să recunoașteți simptomele
Endometrioza poate provoca infertilitate?
Ultrasunete transvaginale: Cum funcționează și de ce este important
Candida Albicans și alte forme de vaginită: simptome, cauze și tratament
Ce este vulvovaginita? Simptome, diagnostic și tratament
Infecții vaginale: care sunt simptomele?
Chlamydia: Care sunt simptomele și cum să o tratezi
Chlamydia, simptomele și prevenirea unei infecții tăcute și periculoase
Tumorile glandei suprarenale: când componenta oncologică se unește cu componenta endocrină



