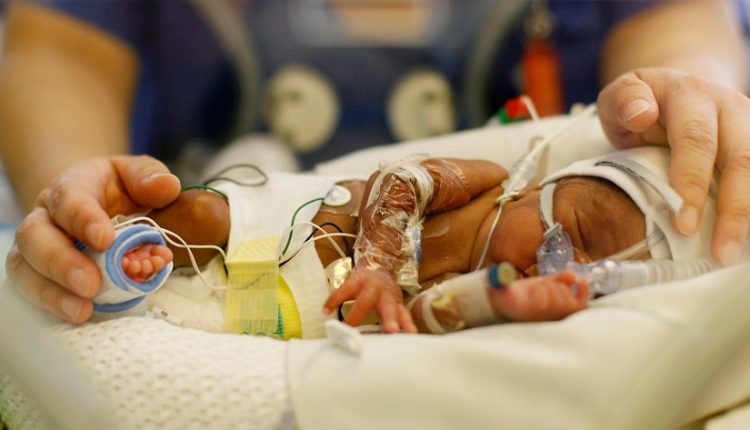
Pohotovostná pediatria / Syndróm respiračnej tiesne novorodencov (NRDS): príčiny, rizikové faktory, patofyziológia
Syndróm respiračnej tiesne novorodencov (NRDS) je respiračný syndróm charakterizovaný prítomnosťou progresívnej pľúcnej atelektázy a respiračného zlyhania, ktorý je diagnostikovaný najmä u predčasne narodených novorodencov, ktorí ešte nedosiahli úplné dozrievanie pľúc a primeranú produkciu povrchovo aktívnej látky.
Synonymá syndrómu respiračnej tiesne dojčiat sú:
- ARDS dieťaťa (ARDS znamená akútny dýchacie ťažkosti syndróm);
- ARDS novorodencov;
- ARDS u novorodencov;
- Pediatrické ARDS;
- neonatálny RDS (RDS znamená „syndróm respiračnej tiesne“);
- syndróm respiračnej tiesne novorodencov;
- syndróm akútnej respiračnej tiesne dieťaťa;
- syndróm akútnej respiračnej tiesne novorodenca.
Syndróm respiračnej tiesne bol predtým známy ako „hyalínová membránová choroba“, a preto sa používa skratka „MMI“ (teraz sa nepoužíva)
Syndróm respiračnej tiesne dojčiat sa v angličtine nazýva:
- detský syndróm respiračnej tiesne (IRDS);
- syndróm respiračnej tiesne novorodencov;
- neonatálny syndróm respiračnej tiesne (NRDS);
- porucha nedostatku surfaktantu (SDD).
Syndróm bol predtým známy ako 'hyalínová membránová choroba', a preto sa používa skratka 'HMD'.
Epidemiológia syndrómu respiračnej tiesne novorodencov
Prevalencia syndrómu je 1-5/10,000 XNUMX.
Syndróm postihuje približne 1 % novorodencov.
Výskyt klesá s postupujúcim gestačným vekom, z približne 50 % u detí narodených v 26. – 28. týždni na približne 25 % v 30. – 31. týždni.
Syndróm je častejší u mužov, belochov, dojčiat diabetických matiek a druhorodených predčasne narodených dvojčiat.
Hoci existuje mnoho foriem respiračného zlyhania postihujúceho novorodenca, NRDS je prevládajúcou príčinou u predčasne narodených detí.
Pokroky v prevencii predčasného pôrodu a liečbe novorodeneckého NRDS viedli k významnému zníženiu počtu úmrtí na tento stav, hoci NRDS je naďalej významnou príčinou morbidity a mortality.
Odhaduje sa, že približne 50 percent úmrtí novorodencov má NRSD.
Kvôli vysokej úmrtnosti by mali byť všetci neonatológovia schopní diagnostikovať a liečiť túto bežnú príčinu respiračného zlyhania.
Vek nástupu
Vek nástupu je neonatálny: symptómy a príznaky syndrómu respiračnej tiesne sa objavujú u novorodenca krátko po narodení alebo niekoľko minút/hodín po narodení.
ZDRAVIE DETÍ: ZÍSKAJTE VIAC O MEDICHILDE NAVŠTÍVENOU NÁVŠTEVOU BOTY NA EMERGENCY EXPO
Príčiny: nedostatok povrchovo aktívnej látky
Dieťa s RDS trpí nedostatkom povrchovo aktívnej látky.
Povrchovo aktívna látka (alebo „pulmonálna povrchovo aktívna látka“) je lipoproteínová látka produkovaná pneumocytmi typu II na alveolárnej úrovni približne od tridsiateho piateho týždňa gestačného veku a jej hlavnou funkciou je znižovať povrchové napätie zaručením alveolárnej expanzie pri dýchaní: jej absencia je je preto sprevádzaná zníženou alveolárnou expanziou a tendenciou uzatvárať sa s narušenou výmenou plynov, s poruchou normálneho dýchania.
Pri narodení musí byť povrchovo aktívna látka produkovaná v dostatočnom množstve a kvalite, aby sa zabránilo kolapsu alveol dieťaťa na konci výdychu.
Za produkciu tohto povrchovo aktívneho materiálu, ktorý je taký dôležitý pre postnatálnu funkciu pľúc, sú zodpovedné funkčne intaktné alveolárne bunky typu II (pneumocyty typu II).
Čím je dieťa predčasnejšie, tým menej má v čase narodenia dostatok buniek pneumocytov typu II, a preto čím je predčasnejšie, tým viac mu chýba primeraná tvorba povrchovo aktívnej látky.
Výskyt neonatálnej RDS je teda nepriamo úmerný gestačnému veku a každé predčasne narodené dieťa (gestačný vek menej ako 38 týždňov) je ohrozené týmto ochorením.
Neonatálna RDS má vysokú prevalenciu u veľkých predčasne narodených detí (gestačný vek menej ako 29 týždňov) a dojčiat s nízkou pôrodnou hmotnosťou (menej ako 1,500 XNUMX gramov).
Nedostatok alebo neprítomnosť povrchovo aktívnej látky môže byť spôsobená alebo zvýhodnená, okrem predčasnosti, aj:
- mutácie v jednom alebo viacerých génoch kódujúcich povrchovo aktívne proteíny;
- syndróm aspirácie mekónia;
- sepsa.
Genetické príčiny neonatálneho syndrómu respiračnej tiesne
Veľmi zriedkavé prípady sú dedičné a sú spôsobené mutáciami v génoch
- povrchovo aktívneho proteínu (SP-B a SP-C);
- adenozíntrifosfát A3 (ABCA3) väzbového komplexu.
Príčiny: nezrelý pľúcny parenchým
Spočiatku sa predpokladalo, že jediným problémom tohto ochorenia je znížená produkcia povrchovo aktívnej látky nezrelými pľúcami predčasne narodeného dieťaťa, zatiaľ čo novšie štúdie ukázali, že problém je určite zložitejší.
V skutočnosti predčasne narodené dieťa nielenže má znížené množstvo povrchovo aktívnej látky, ale to, čo je prítomné, je tiež nezrelé, a preto je funkčne menej účinné.
Nie je tiež jasné, ako efektívne je predčasne narodené dieťa schopné využiť existujúcu povrchovo aktívnu látku.
Novorodenec s RDS má tiež nezrelý pľúcny parenchým so zníženou plochou výmeny alveolárnych plynov, zväčšenou hrúbkou alveolárno-kapilárnej membrány, zníženým pľúcnym obranným systémom, nezrelou hrudnou stenou a zvýšenou kapilárnou permeabilitou.
Akákoľvek akútna epizóda asfyxie alebo zníženej pľúcnej perfúzie je schopná interferovať s produkciou povrchovo aktívnej látky, robiť ju nedostatočnou, a tak prispievať k patogenéze RDS alebo zvyšovať jej závažnosť.
Rizikové faktory novorodeneckého RDS sú:
- predčasný pôrod
- gestačný vek 28 týždňov alebo menej;
- nízka pôrodná hmotnosť (menej ako 1500 gramov, tj 1.5 kg)
- mužské pohlavie;
- kaukazská rasa;
- diabetický otec;
- diabetická matka;
- matka štandardne podvyživená
- matka s viacpočetným tehotenstvom;
- matka zneužíva alkohol a/alebo berie drogy;
- matka vystavená vírusu rubeoly;
- cisársky rez bez predchádzajúceho pôrodu;
- aspirácia mekónia (ktorá sa vyskytuje hlavne pri pôrodoch po termíne alebo donosených pôrodoch cisárskym rezom);
- pretrvávajúca pľúcna hypertenzia;
- prechodné tachypnoe novorodenca (syndróm mokrých pľúc u novorodencov);
- bronchopulmonálna dysplázia;
- predčasne narodených súrodencov a/alebo so srdcovými malformáciami.
Faktory, ktoré znižujú riziko novorodeneckého RDS (neonatálna respiračná tieseň), sú:
- spomalenie rastu plodu
- preeklampsia;
- eklampsia;
- hypertenzia matky;
- predĺžené pretrhnutie membrán;
- užívanie kortikosteroidov matkou.
Patofyziológie
Všetky novonarodené deti vykonávajú svoj prvý dýchací akt hneď, ako prídu na svet.
Na to musia novorodenci vyvinúť vysoký tlak na roztiahnutie pľúc, pretože pľúca sú pri narodení úplne skolabované.
V normálnych situáciách prítomnosť povrchovo aktívnej látky umožňuje zníženie povrchového napätia v alveole, umožňuje zachovať zvyškovú funkčnú kapacitu a následne začať vdychovanie na priaznivej úrovni krivky pľúcneho tlaku a objemu: pri každom úkone zvyšková funkčná kapacita sa zvyšuje, kým nedosiahne normálne hodnoty.
Abnormálna kvalita a množstvo povrchovo aktívnej látky u chorého dieťaťa má za následok kolaps alveolárnych štruktúr a nepravidelnú distribúciu ventilácie.
So zvyšujúcim sa počtom kolabujúcich alveol je dojča nútené, aby adekvátne ventilovalo, vyvíjať dynamické kompenzačné mechanizmy zamerané na zvýšenie tlaku na konci výdychu, čím sa zabráni uzavretiu alveol:
- zvyšuje negativitu intrapleurálneho tlaku počas inšpirácie;
- udržuje inspiračné svaly tonicky aktívne počas výdychu, čo robí hrudný kôš tuhším;
- zvyšuje odpor dýchacích ciest pridaním hlasiviek pri výdychu;
- zvyšuje rýchlosť dýchania a skracuje čas výdychu.
Rozťažnosť hrudnej steny, ktorá je výhodou pri pôrode, keď plod musí prejsť uterovaginálnym kanálom, môže byť nevýhodou, keď sa dieťa RDS nadýchne a pokúsi sa roztiahnuť neroztiahnuteľné pľúca, v skutočnosti Negativita intrapleurálneho tlaku generovaná pri pokuse o expanziu neroztiahnuteľných pľúc sa zvyšuje, dochádza k ťahu smerom dovnútra rebrového koša a tento jav obmedzuje expanziu pľúc.
Progresívna pľúcna atelektáza tiež vedie k zníženiu funkčného reziduálneho objemu, čo následne ďalej mení výmenu pľúcnych plynov.
Preto sa vytvárajú hyalínové membrány, zložené z proteínovej látky produkovanej poškodením pľúc, ktoré ďalej znižujú rozťažnosť pľúc; Prítomnosť týchto štruktúr preto spôsobuje, že tento patologický obraz sa označuje ako „choroba hyalínových membrán“, čo je výraz používaný v minulosti na označenie tohto syndrómu.
Proteínová tekutina vytekajúca z poškodených alveol spôsobuje inaktiváciu vzácnej prítomnej povrchovo aktívnej látky.
Prítomnosť tejto tekutiny a zhoršujúca sa hypoxémia vedú k vytvoreniu veľkých oblastí intrapulmonálneho skratu, ktoré ďalej inhibujú aktivitu surfaktantu.
Vzniká tak hrôzostrašný začarovaný kruh, charakterizovaný nepretržitým sledom
- znížená produkcia povrchovo aktívnej látky
- atelektáza;
- znížená rozťažnosť pľúc;
- zmenený pomer ventilácie/perfúzie (V/P);
- hypoxémia;
- ďalšie zníženie produkcie povrchovo aktívnych látok
- zhoršenie atelektázy
Patologická anatómia
Makroskopicky vyzerajú pľúca normálnej veľkosti, ale sú kompaktnejšie, atelektatickejšie a majú purpurovo-červenú farbu, ktorá je viac podobná pečeni. Sú tiež ťažšie ako normálne, a to natoľko, že sa ponoria do vody.
Mikroskopicky sú alveoly slabo vyvinuté a často kolabované.
V prípade skorého úmrtia dojčaťa sa v bronchioloch a alveolárnych kanálikoch pozoruje prítomnosť bunkového odpadu spôsobeného nekrózou alveolárnych pneumocytov, ktoré sú v prípade zvýšeného prežívania obalené ružovkastými hyalínovými membránami.
Tieto membrány pokrývajú respiračné bronchioly, alveolárne kanáliky a menej často alveoly a pozostávajú z fibrinogénu a fibrínu (ako aj nekrotického odpadu opísaného vyššie).
Môže sa tiež zaznamenať prítomnosť slabej zápalovej reakcie.
Prítomnosť hyalínových membrán je typickou zložkou ochorenia pľúcnej hyalínovej membrány, ale nevyskytujú sa u mŕtvo narodených detí alebo dojčiat, ktoré prežijú len niekoľko hodín.
Ak dieťa prežije viac ako 48 hodín, začnú sa objavovať reparačné javy: proliferácia alveolárneho epitelu a deskvamácia membrán, ktorých fragmenty sa rozptýlia do dýchacích ciest, kde sú trávené alebo fagocytované tkanivovými makrofágmi.
Prečítajte si tiež:
Obštrukčné spánkové apnoe: čo to je a ako ho liečiť
Obštrukčná spánková apnoe: Príznaky a liečba obštrukčnej spánkovej apnoe
Náš dýchací systém: virtuálna prehliadka nášho tela
Tracheostómia počas intubácie u pacientov COVID-19: prehľad súčasnej klinickej praxe
FDA schvaľuje liek Recarbio na liečbu bakteriálnej pneumónie získanej v nemocnici a ventilátora
Klinický prehľad: Syndróm akútnej respiračnej tiesne
Stres a úzkosť počas tehotenstva: Ako chrániť matku aj dieťa
Respiračná tieseň: Aké sú príznaky respiračnej tiesne u novorodencov?




