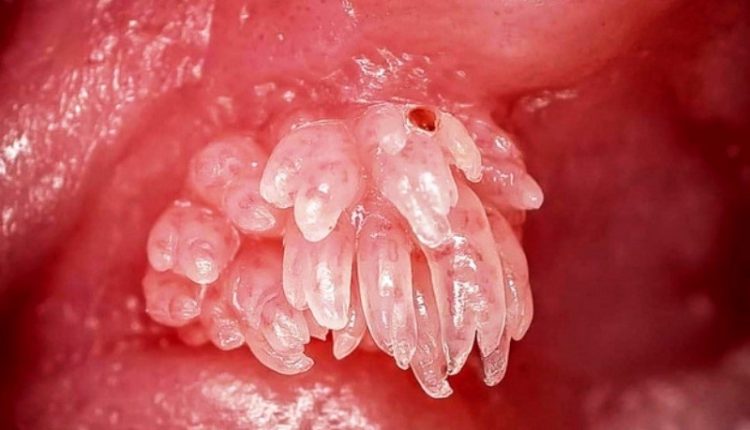
Papilloma vírus fertőzés és megelőzés
A humán papillomavírus (Human Papilloma Virus = HPV) a nők genitális fertőzésének leggyakoribb oka. Ennek a vírusnak számos típusa létezik, amelyek megfertőzhetik a bőrt vagy a nyálkahártyákat, és DNS-tartalmukban különböznek egymástól
Egyes típusok bőrszemölcsöket, mások genitális condylomákat, mások pedig összetettebb betegségeket okoznak.
A nemi szervek elváltozásait Pap-teszttel, kolposzkópiával, biopsziával vagy típusspecifikus vírusvizsgálattal lehet diagnosztizálni.
Az elterjedt klinikai eszközökkel dokumentálható elváltozások azonban nem képviselik a vírus teljes szöveti rezervoárját, amely sokkal nagyobb lenne, mivel olyan szöveteket is érinthet, ahol nincs kimutatható klinikai megnyilvánulás.
A HPV típusspecifikus tesztjei (ViraPap) nem használhatók gyakorlati klinikailag, ezért nem javasoltak.
Hogyan terjed a papillomavírus
Főleg szexuális úton terjed, és általában nem okoz panaszt.
A betegek által tapasztalt tünetek szinte mindig más átfedő fertőzések (mycosis, trichomonas, vaginosis stb.) következményei.
A papillomavírus bármely életkorban érintheti a nőket és a férfiakat is, akik a legtöbb esetben nincsenek tudatában annak, hogy hordozói.
Gyakran nehéz megállapítani, hogy kitől kapta el a fertőzést: a papillomavírust a jelenlegi partner terjesztheti, vagy a korábbi partnerek terjesztették.
A lappangási idő néhány héttől néhány évig terjedhet. A fertőzés anális közösülés útján is megtörténik, és ritkábban orális szex útján.
A papillomavírus kezelhető, de nem gyógyítható
Az új HPV-oltás nagy lehetőséget jelent a méhnyakrák elleni küzdelemben, hiszen védelmet nyújthat a rák és az azt megelőző rákmegelőző elváltozások ellen.
Fontos megjegyezni, hogy a vakcina kiegészíti az időszakos szűrést, amely 25 és 64 év közötti nők számára javasolt, de nem helyettesíti azt: a jelenlegi vakcina a méhnyakrákhoz kapcsolódó vírusok 70%-a ellen hatásos, de a a fennmaradó 30% az egyetlen megelőzés marad a pap-teszt.
Az Országos Egészségügyi Rendszer térítésmentesen kínálja a védőoltást a 12 éves korosztály számára, akiket az első szexuális kapcsolat megkezdése előtt a gát ideális képviselőjének tartanak.
Ezt tartják a legmegfelelőbb időpontnak az oltás beadására és a hatékonyság tekintetében a maximális eredmény elérésére.
Nem mindig hasznos az e vírus által okozott elváltozások elpusztítása, különösen akkor, ha azok laposak és nem járnak sejtelváltozásokkal.
Az olyan gyógyszerek hatékonysága, mint az interferon, szintén nem általánosan elfogadott.
Más vírusellenes szerek nem mindig bizonyultak hatékonynak.
Új gyógyszerek (imiquimod) és homeopátiás gyógyszerek (transzfaktor 11) tesztelés alatt állnak, és nem minden esetben alkalmasak.
A szikével, alacsony hőmérsékleten (krioterápia), elektromos árammal (diatermokoaguláció) vagy lézeres kondilómák megsemmisítése nyilvánvalóan megoldhatja a problémát, eltávolítva a betegség klinikai megnyilvánulásait.
A biopszia azonban gyakran felfedi a fertőzés fennmaradását, még akkor is, ha a növekedés már nem látható.
Ezen formák egy részének spontán visszafejlődésének lehetősége is fennáll.
Az egészséges emberi szervezet néhány hónapon belül képes elutasítani a kezdeti fertőzést, anélkül, hogy destruktív terápiákra lenne szüksége.
Az onkogén vírusok valójában csak akkor fejezik ki rákkeltő képességüket, ha a gazdaszervezet egyensúlya megbomlik.
Ez az oka annak, hogy sok papillomavírus okozta sejtelváltozás magától eltűnik kezelés nélkül.
Más esetekben azonban a megváltozott sejtek néhány éven belül (kivételesen néhány hónapon belül) rosszabbodnak. Ritkán a változások súlyossága karcinómává alakul.
Ez az oka annak, hogy a HIGH GRADE elváltozásokat szikével, lézerrel vagy speciális „termikus hurokkal” (LEEP) távolítják el, amely néhány perc alatt megszünteti a „beteg részt”.
Jó azonban emlékezni arra, hogy a papillomavírus bármilyen típusú elváltozása vagy fennmaradhat a kezelés után, vagy változó ideig kiújulhat.
Az ALACSONY MINŐSÉGŰ léziók biztonságosan „figyelhetők” az idő múlásával anélkül, hogy bármit is el kellene pusztítaniuk, hanem időnként ellenőrizni kell állapotukat.
Ez lehetővé teszi egy olyan fontos szerv invazív kezelésének elkerülését, mint a méhnyak, még terhesség és szülés céljából is.
Ha azonban valamilyen kezelést kell végezni (pl. termikus hurokkal), az nem veszélyezteti a nő jövőbeni termékenységét, és nem befolyásolja a szülést sem.
De semmiféle kezelés (beleértve a teljes méh eltávolítását sem) garantálja, hogy a vírusos betegség és így annak esetleges rosszindulatú átalakulása soha nem fog kiújulni.
Ezért jobb – ha és amikor lehetséges – elkerülni a műtét lebontását és a felesleges „égési sérüléseket”, hanem a gondos és rendszeres ellenőrzésre (Pap-teszt és kolposzkópia) korlátozni magunkat.
A papillomavírus-fertőzés diagnózisának érzelmi hatásai károsabbak lehetnek, mint a vírus által okozott tényleges fizikai problémák.
Normális esetben, ha a kolposzkópiát helyesen végzik el, és a biopsziát megfelelően célozzák meg, az alacsony fokú elváltozások túlnyomó többsége ilyen marad, vagy idővel visszafejlődik, sebészeti kezelés nélkül.
Függetlenül attól, hogy megszületik-e a kezelési döntés, két koncepciónak kell világosnak lennie a papillomavírus-elváltozások kezelésével kapcsolatban:
- az a döntés, hogy egy adott időpontban nem végeznek sebészeti kezelést, nem jelenti azt, hogy ugyanez a kezelés a jövőben ne javasolható;
- bármilyen sebészeti kezelés (a DTC-től a LASER-en át a teljes méheltávolításig) nem garantálja a gyógyulást: a lézió fennmaradhat, és különösen kiújulhat.
Hogyan lehet megelőzni a papilloma vírust
A kétségtelen genetikai hajlamon kívül (amely nem előzhető meg) minden, ami elnyomja az immunvédelmet, papillomavírus fertőzés megjelenéséhez vagy a lézió súlyosságának romlásához vezethet:
- hagyja abba a dohányzást;
- gyakorlat,
- kerülje a drogokat és az alkoholt;
- korlátozza a stresszt;
- egészséges étkezés;
- biztonságos szexet.
Minden bizonnyal hozzájárulnak az immunvédekezés fokozásához, és különböző mértékben befolyásolhatják a betegség kialakulását, valamint számos más kóros állapotra is érvényesek.
Mára bebizonyosodott, hogy a dohányzás az immunrendszer működésének megzavarásával lehetővé teszi a vírus számára, hogy fertőzést hozzon létre és fenntartsa azt. A dohányzás nem okoz méhnyakrákot, de növelheti a papillomavírussal összefüggő elváltozások előrehaladásának kockázatát (mivel felelős a sejtek károsodásáért és elmulasztásáért).
A dohányzás tele van számos rákot okozó méreggel: a méhnyaknyálkahártyában magasabb a nikotinszint, mint a vérben.
A dohányzás abbahagyása segíthet a szervezetnek a papillomavírus fertőzés megfékezésében.
A drogok és az alkohol elnyomhatják az immunrendszert.
Zsírszegény és vitamindús étrend mindenképpen tanácsos, sok más betegség megelőzésére is.
A stressz kimerítheti az immunrendszert.
A mai életben ezt a tényezőt nehéz ellenőrizni, de mindent meg kell tenni annak érdekében, hogy ezt a lehető legnagyobb mértékben korlátozzuk.
Az élete során felvett szexuális partnerek száma és a partnerrel fennálló partnerek száma növeli a méhnyakrák kialakulásának kockázatát.
Az óvszer nem véd 100%-ban, de korlátozza a fertőzés lehetőségét (nem csak a papillomavírus, hanem minden szexuális úton terjedő betegség, beleértve természetesen az AIDS vírust is).
A vírus az emberi szervezeten kívül alig ellenálló, így a fehérneművel kapcsolatban a normál napi higiénián kívül nincs szükség különleges intézkedésekre.
A vírus ellen bármi áron leküzdeni kevésbé hatékony, mint evolúciójának kontrollálása: a papillomavírus jelenlétével összefüggő rákos megbetegedések megelőzésének legbiztonságosabb módja a rendszeres Pap-teszt és kolposzkópia (a diagnosztizált elváltozás típusától függő határidőkkel) .
Ebben a fertőzésben szenvedő nőknél nincs különösebb kockázat a terhesség megtervezésére, ha a fenti vizsgálatok megnyugtatóak.
Olvassa el még:
Emergency Live Még több…Élő: Töltse le újságja új ingyenes alkalmazását IOS és Android rendszerre
Mi a papilloma vírus és hogyan lehet kezelni?
Mi az a papillomavírus és hogyan fordul elő férfiakban?
Pap -teszt vagy Pap -kenet: mi ez és mikor kell megtenni
Rocketing oltóanyagra vonatkozó figyelmeztetés
A HPV elleni vakcina csökkenti a visszaesés kockázatát a pozitív nőknél
HPV vakcina: Miért fontos mindkét nem számára a papilloma vírus elleni védőoltás
Nőgyógyászati rák: mit kell tudni a megelőzésükről
Vulvodynia: Mik a tünetei és hogyan kell kezelni
Mi az a Vulvodynia? Tünetek, diagnózis és kezelés: beszéljen a szakértővel
Folyadék felhalmozódása a peritoneális üregben: az ascites lehetséges okai és tünetei
Folyadék felhalmozódása a peritoneális üregben: az ascites lehetséges okai és tünetei
Mi okozza a hasi fájdalmat és hogyan kell kezelni
Kismedencei varicocele: mi ez és hogyan lehet felismerni a tüneteket
Az endometriózis meddőséget okozhat?
Transzvaginális ultrahang: hogyan működik és miért fontos
Candida Albicans és a hüvelygyulladás egyéb formái: tünetek, okok és kezelés
Mi az a Vulvovaginitis? Tünetek, diagnózis és kezelés
Hüvelyi fertőzések: mik a tünetei?
Chlamydia: Mik a tünetei és hogyan kell kezelni?
Chlamydia, a csendes és veszélyes fertőzések tünetei és megelőzése
A mellékvese daganatai: amikor az onkológiai komponens csatlakozik az endokrin komponenshez



