Capnografia nella pratica ventilatoria: perché abbiamo bisogno di un capnografo?
La ventilazione deve essere eseguita correttamente, è necessario un monitoraggio sufficiente: il capnografo svolge un ruolo preciso, in questo
Il capnografo nella ventilazione meccanica del paziente
Se necessario, la ventilazione meccanica nella fase preospedaliera deve essere eseguita correttamente e con un monitoraggio completo.
È importante non solo portare il paziente in ospedale, ma anche garantire un’elevata possibilità di recupero, o almeno non aggravare la gravità delle condizioni del paziente durante il trasporto e l’assistenza.
I tempi dei ventilatori più semplici con impostazioni minime (frequenza-volume) appartengono al passato.
La maggior parte dei pazienti che necessitano di ventilazione meccanica hanno una respirazione spontanea parzialmente conservata (bradipnea e ipoventilazione), che si trova nel mezzo del “range” tra apnea completa e respirazione spontanea, in cui è sufficiente l’inalazione di ossigeno.
L’ALV (Adaptive lung ventilation) in generale dovrebbe essere la normoventilazione: l’ipoventilazione e l’iperventilazione sono entrambe dannose.
L’effetto di una ventilazione inadeguata su pazienti con patologia cerebrale acuta (ictus, trauma cranico, ecc.) è particolarmente dannoso.
Nemico nascosto: ipocapnia e ipercapnia
È noto che la respirazione (o ventilazione meccanica) è necessaria per fornire ossigeno O2 al corpo e rimuovere l’anidride carbonica CO2.
Il danno della mancanza di ossigeno è evidente: ipossia e danno cerebrale.
L’eccesso di O2 può danneggiare l’epitelio delle vie respiratorie e gli alveoli dei polmoni, tuttavia, quando si utilizza una concentrazione di ossigeno (FiO2) del 50% o inferiore, non ci saranno danni significativi da “iperossigenazione”: l’ossigeno non assimilato sarà semplicemente rimosso con l’espirazione.
L’escrezione di CO2 non dipende dalla composizione della miscela fornita ed è determinata dal valore della ventilazione minuto MV (frequenza, f x volume corrente, Vt), più spesso o più profondo è il respiro, più CO2 viene escreto.
Con una mancanza di ventilazione (“ipoventilazione”) – bradipnea / respiro superficiale nel paziente stesso o ventilazione meccanica “scarseggia” l’ipercapnia (eccesso di CO2) progredisce nel corpo, in cui vi è un’espansione patologica dei vasi cerebrali, un aumento della pressione intracranica, edema cerebrale e il suo danno secondario.
Ma con un eccesso di ventilazione (tachipnea in un paziente o parametri di ventilazione eccessivi), si osserva ipocapnia nel corpo, in cui vi è un restringimento patologico dei vasi cerebrali con ischemia delle sue sezioni, e quindi anche una lesione cerebrale secondaria e l’alcalosi respiratoria aggrava anche la gravità delle condizioni del paziente. Pertanto, la ventilazione meccanica dovrebbe essere non solo “antiipossica”, ma anche “normocapnica”.
Esistono metodi per calcolare teoricamente i parametri della ventilazione meccanica, come la formula di Darbinyan (o altre corrispondenti), tuttavia sono indicativi e potrebbero non tenere conto delle reali condizioni del paziente, ad esempio.
Perché un pulsossimetro non è sufficiente
Certo, la pulsossimetria è importante e costituisce la base del monitoraggio della ventilazione, ma il monitoraggio della SpO2 non è sufficiente, ci sono una serie di problemi, limitazioni o pericoli nascosti, vale a dire: Nelle situazioni descritte, l’uso di un pulsossimetro diventa spesso impossibile.
• Quando si utilizzano concentrazioni di ossigeno superiori al 30% (solitamente FiO2 = 50% o 100% viene utilizzato con la ventilazione), i parametri di ventilazione ridotti (frequenza e volume) possono essere sufficienti per mantenere la “normoossia” poiché la quantità di O2 erogata per atto respiratorio aumenta. Pertanto, il pulsossimetro non mostrerà ipoventilazione nascosta con ipercapnia.
• Il pulsossimetro non mostra in alcun modo iperventilazione dannosa, valori costanti di SpO2 del 99-100% rassicurano falsamente il medico.
• Il pulsossimetro e gli indicatori di saturazione sono molto inerti, a causa della fornitura di O2 nel sangue circolante e nello spazio morto fisiologico dei polmoni, nonché a causa della media delle letture su un intervallo di tempo sul polso di trasporto protetto dal rumore ossimetri, in caso di evento emergenziale (disconnessione del circuito, mancanza dei parametri di ventilazione, ecc.) n.) la saturazione non diminuisce immediatamente, mentre è richiesta una più rapida risposta da parte del medico.
• Il pulsossimetro fornisce letture errate di SpO2 in caso di avvelenamento da monossido di carbonio (CO) a causa del fatto che l’assorbimento della luce dell’ossiemoglobina HbO2 e della carbossiemoglobina HbCO è simile, il monitoraggio in questo caso è limitato.
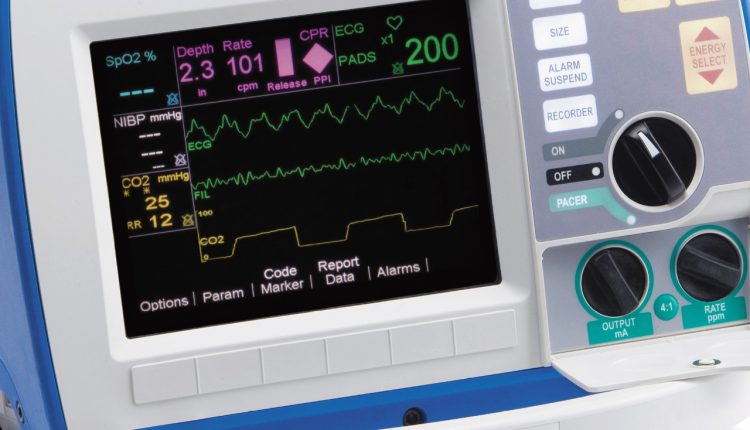
Uso del capnografo: capnometria e capnografia
Ulteriori opzioni di monitoraggio che salvano la vita del paziente.
Una preziosa e importante aggiunta al controllo dell’adeguatezza della ventilazione meccanica è la misurazione costante della concentrazione di CO2 (EtCO2) nell’aria espirata (capnometria) e una rappresentazione grafica della ciclicità dell’escrezione di CO2 (capnografia).
I vantaggi della capnometria sono:
• Indicatori chiari in qualsiasi stato emodinamico, anche durante la RCP
(a pressione arteriosa criticamente bassa, il monitoraggio viene effettuato attraverso due canali: ECG ed EtCO2)
• Cambio istantaneo degli indicatori per eventuali eventi e deviazioni, ad esempio, quando il circuito respiratorio è disconnesso
• Valutazione dello stato iniziale di respirazione in un paziente intubato
• Visualizzazione in tempo reale di ipo e iperventilazione
Ulteriori caratteristiche della capnografia sono molto estese: viene mostrata l’ostruzione delle vie aeree, i tentativi del paziente di respirare spontaneamente con la necessità di approfondire l’anestesia, le oscillazioni cardiache sul grafico con tachiaritmia, un possibile aumento della temperatura corporea con un aumento dell’EtCO2 e molto altro.
Obiettivi principali dell’utilizzo di un capnografo nella fase preospedaliera:
- Monitoraggio del successo dell’intubazione tracheale, soprattutto in situazioni di rumore e difficoltà di auscultazione: il normale programma di escrezione ciclica di CO2 con buona ampiezza non funzionerà mai se il tubo è inserito nell’esofago (tuttavia, l’auscultazione è necessaria per controllare la ventilazione del due polmoni)
- Monitoraggio del ripristino della circolazione spontanea durante la RCP: il metabolismo e la produzione di CO2 aumentano notevolmente nell’organismo “rianimato”, appare un “salto” sul capnogramma e la visualizzazione non peggiora con le compressioni cardiache (a differenza del segnale ECG)
- Controllo generale della ventilazione meccanica, specialmente nei pazienti con danno cerebrale (ictus, trauma cranico, convulsioni, ecc.)
- Misurazione “nel flusso principale” (MAINSTREAM) e “nel flusso laterale” (SIDESTREAM).
I capnografi sono di due tipi tecnici, quando si misura l’EtCO2 “nel flusso principale” viene posizionato un adattatore corto con fori laterali tra il tubo endotracheale e il circuito, su di esso viene posizionato un sensore a forma di U, viene scansionato il gas che passa e viene misurato l’EtCO2 determinato.
Quando si misura “in un flusso laterale”, una piccola porzione di gas viene prelevata dal circuito attraverso un apposito foro nel circuito dal compressore di aspirazione, viene immessa attraverso un tubo sottile nel corpo del capnografo, dove viene misurata l’EtCO2.
Diversi fattori influenzano l’accuratezza della misurazione, come la concentrazione di O2 e umidità nella miscela e la temperatura di misurazione. Il sensore deve essere preriscaldato e calibrato.
In questo senso, la misurazione “sidestream” sembra essere più accurata, perché consente di ridurre l’influenza di tali fattori distorsivi, tuttavia, in pratica,
Portabilità, 4 versioni del capnografo:
- come parte di un monitor al posto letto
- come parte di un defibrillatore multifunzionale
- mini-ugello sul circuito (“il dispositivo è nel sensore, nessun filo”)
- un dispositivo portatile tascabile (“corpo + sensore sul filo”).
Di solito, quando si parla di capnografia, si intende il canale di monitoraggio EtCO2 come parte di un monitor multifunzionale “da comodino”; nell’unità di terapia intensiva, è fissato in modo permanente sullo scaffale dell’attrezzatura.
Sebbene il supporto del monitor sia rimovibile e il monitor con capnografo sia alimentato da una batteria incorporata, rimane difficile utilizzarlo con il trasloco in appartamento o tra il mezzo di soccorso e l’unità di terapia intensiva, a causa del peso e delle dimensioni di la custodia del monitor e l’impossibilità di attaccarlo a un paziente oa una barella impermeabile, su cui si effettuava principalmente il trasporto dall’appartamento.
È necessario uno strumento molto più portatile.
Difficoltà simili si incontrano quando si utilizza un capnografo come parte di un defibrillatore multifunzionale professionale: purtroppo quasi tutti hanno ancora dimensioni e peso elevati, e in realtà non consentono, ad esempio, di posizionare comodamente un dispositivo del genere su un impermeabile barella accanto al paziente quando si scendono le scale da un piano alto; anche durante il funzionamento si verifica spesso confusione in un gran numero di fili del dispositivo.
Per approfondire
Emergency Live ancora più…live: scarica la nuova app gratuita del tuo giornale per iOS e Android
Pulsossimetro o Saturimetro: qualche informazione per il cittadino
Che cos’è l’ipercapnia e come incide nell’intervento sul paziente?
Insufficienza ventilatoria (ipercapnia): cause, sintomi, diagnosi, cure
Apparecchiature: che cos’è e a cosa serve il saturimetro (pulsossimetro)
Come scegliere e utilizzare un pulsossimetro?
Pulsossimetro, saturimetro? cos’è e come è fatto lo strumento basilare del soccorritore
Ventilatori, tutto quello che devi sapere: differenza tra ventilatori a turbina e a compressore
Intubazione endotracheale: che cos’è la VAP, Polmonite associata alla Ventilazione
Aspiratori, a cosa servono? Come si utilizzano?
Gestione del ventilatore: la ventilazione del paziente
Scopo dell’aspirazione dei pazienti durante la sedazione
Sindrome da aspirazione: prevenzione e intervento in emergenza
Ossigeno supplementare: bombole e supporti per la ventilazione negli USA
Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
Ossigeno-ozonoterapia: per quali patologie è indicata?
Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
Aspiratori, confronto tecnico fra i prodotti più venduti
Valutazione di base delle vie aeree: una panoramica d’insieme
Pneumotorace indotto dall’errato inserimento di un sondino nasogastrico: un case report
UK / Pronto Soccorso, l’intubazione pediatrica: la procedura con un bambino in gravi condizioni
Sedazione e analgesia: i farmaci per facilitare l’intubazione
L’intubazione in anestesia, come funziona?
Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
Pneumotorace traumatico: sintomi, diagnosi e trattamento
Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
Pneumotorace e pneumomediastino: soccorrere il paziente con barotrauma polmonare
Respiro di Kussmaul: caratteristiche e cause
Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
Soccorso vitale al traumatizzato: ecco quali procedure vanno adottate
Frattura costale multipla, volet costale e pneumotorace: uno sguardo d’insieme
Intubazione: rischi, anestesia, rianimazione, dolore alla gola
Triage in Pronto soccorso: codice rosso, giallo, verde, bianco, nero, blu, arancione, azzurro
Vie aeree: valutazione di ventilazione, respirazione e ossigenazione
Riduttore di ossigeno: principio di funzionamento, applicazione
Come scegliere il dispositivo medico di aspirazione?
Catetere venoso centrale (CVC): posizionamento, gestione e linee guida
Movimentazione del paziente sulle scale: la sedia portantina e da evacuazione
Ambulanza: che cos’è un aspiratore di emergenza e quando va usato?
Ventilazione e secreti: 4 segni che un paziente su un ventilatore meccanico richiede l’aspirazione
Ventilazione a pressione controllata: uno sguardo d’insieme
Holter cardiaco: come funziona e quando serve?
Holter pressorio: a cosa serve l’ABPM (Ambulatory Blood Pressure Monitoring)
Holter cardiaco, le caratteristiche dell’elettrocardiogramma delle 24 ore
Ventilatore polmonare: tre pratiche quotidiane per mantenere al sicuro i pazienti ventilati
Presidi per l’intervento in emergenza urgenza: il telo portaferiti / VIDEO TUTORIAL
Manutenzione del defibrillatore: DAE e verifica funzionale
Tecniche di immobilizzazione cervicale e spinale: uno sguardo d’insieme
Supporto avanzato di rianimazione cardiovascolare – ACLS
Guida rapida e dettagliata alla valutazione pediatrica
RCP per neonati: come trattare un neonato che soffoca e come praticare la RCP
Supporto vitale di base (BTLS) e avanzato (ALS) al paziente traumatizzato
Massaggio cardiaco: quante compressioni al minuto?
AMBU: l’incidenza della ventilazione meccanica sull’efficacia della RCP
Tecniche e procedure salvavita: PALS VS ACLS, quali sono le differenze significative?
Dispositivi medici: come leggere un monitor dei segni vitali



