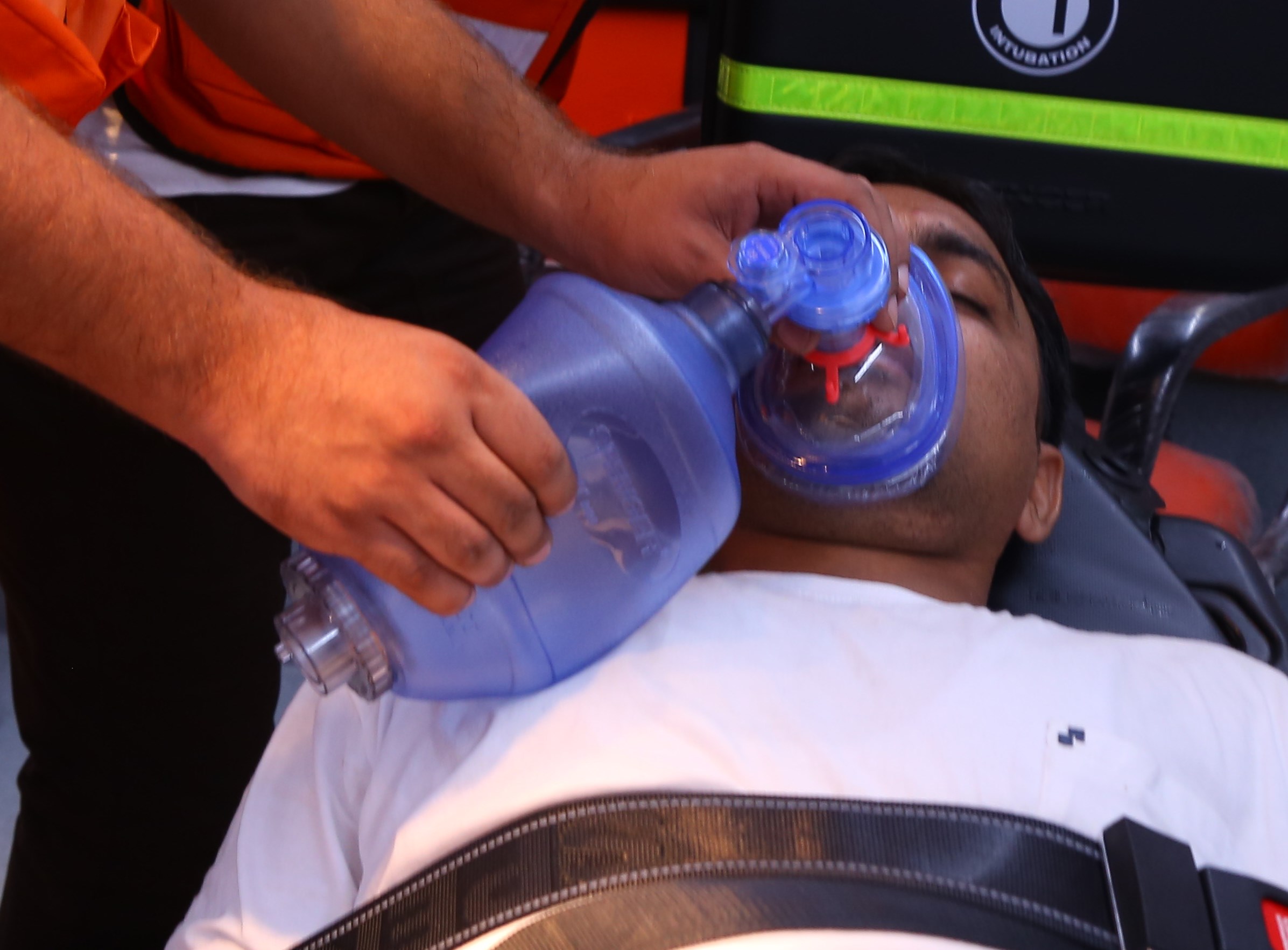
आग, धूर इनहेलेशन आणि बर्न्स: थेरपी आणि उपचारांची उद्दिष्टे
आग हे इजा, मृत्यू आणि आर्थिक नुकसानीचे प्रमुख कारण आहे. दरवर्षी, युनायटेड स्टेट्समध्ये 15 ते 25 दशलक्ष आगीच्या घटना घडतात, परिणामी अंदाजे 25,000 जखमी होतात, 5,000 मृत्यू होतात आणि $7 ते $9 अब्ज आर्थिक नुकसान होते.
धुराच्या इनहेलेशनमुळे होणारे नुकसान बर्न रूग्णांच्या मृत्यूचे प्रमाण नाटकीयपणे बिघडवते: या प्रकरणांमध्ये, धूर इनहेलेशन नुकसान बर्न नुकसान जोडले जाते, अनेकदा घातक परिणामांसह.
हा लेख बर्न्सच्या उपचारांसाठी समर्पित आहे, विशेषत: धूर घेतलेल्या बर्न रूग्णांच्या फुफ्फुसाच्या आणि प्रणालीगत नुकसानाच्या संदर्भात, तर त्वचाविज्ञानाच्या जखमांवर इतरत्र अधिक तपशीलवार चर्चा केली जाईल.
जळलेल्या रूग्णांमध्ये श्वासोच्छवासाची काळजी घेण्याचे उद्दिष्ट सुनिश्चित करणे आहे
- वायुमार्गाची तीव्रता,
- प्रभावी वायुवीजन,
- पुरेसा ऑक्सिजन,
- आम्ल-बेस संतुलन राखणे,
- हृदय व रक्तवाहिन्यासंबंधी स्थिरता राखणे,
- संक्रमणाचा त्वरित उपचार.
काही प्रकरणांमध्ये, छातीच्या हालचालीमध्ये कोणत्याही वक्षस्थळाच्या जखमेच्या ऊतींना अडथळा आणण्यापासून रोखण्यासाठी एस्कॅरोटॉमी करणे आवश्यक आहे.
त्वचेच्या जळजळीच्या उपचारांची उद्दिष्टे असतात
- अव्यवहार्य त्वचा काढून टाकणे
- सामयिक प्रतिजैविकांसह औषधी पट्ट्या वापरणे,
- त्वचेच्या तात्पुरत्या पर्यायांसह जखम बंद करणे आणि निरोगी भागातून त्वचेचे प्रत्यारोपण किंवा जळलेल्या भागात क्लोन केलेले नमुने,
- द्रव कमी होणे आणि संसर्गाचा धोका कमी करणे.
जखमेच्या दुरुस्तीसाठी आणि कॅटपोलिझम टाळण्यासाठी या विषयाला बेसल कॅलरी प्रमाणापेक्षा जास्त दिले पाहिजे.
जळलेल्या रुग्णांवर उपचार
वरच्या श्वासनलिकेला किरकोळ दुखापत झालेल्या किंवा श्वासोच्छवासात अडथळा किंवा फुफ्फुसात गुंतलेली लक्षणे असलेल्या जळलेल्या व्यक्तींचे बारकाईने निरीक्षण केले पाहिजे.
ऑक्सिजन पूरक अनुनासिक कॅन्युलाद्वारे प्रदान केले जावे आणि श्वसन कार्य कमी करण्यासाठी रुग्णाला फॉलरच्या उच्च स्थानावर ठेवले पाहिजे.
ब्रोन्कोस्पाझमचा उपचार एरोसोलमधील β-एगोनिस्ट्सने केला पाहिजे (जसे की ऑरसिप्रेनालाईन किंवा अल्ब्युटेरॉल).
जर वायुमार्गात अडथळा अपेक्षित असेल तर, योग्य कॅलिबरच्या एंडोट्रॅचियल कॅन्युलासह पॅटेंसीची खात्री केली पाहिजे.
सर्वसाधारणपणे, जळलेल्या रूग्णांमध्ये लवकर ट्रॅकोस्टोमीची शिफारस केली जात नाही, कारण ही प्रक्रिया संक्रमणाच्या उच्च घटनांशी आणि वाढत्या मृत्यूशी संबंधित आहे, जरी दीर्घकालीन श्वसन काळजीसाठी ती आवश्यक असू शकते.
असे आढळून आले आहे की इनहेलेशन इजा झालेल्या काही रूग्णांमध्ये लवकर इंट्यूबेशनमुळे क्षणिक फुफ्फुसाचा सूज येऊ शकतो.
5 किंवा 10 सेमी H2O च्या सतत सकारात्मक दाबाचा वापर (CPAP) लवकर पल्मोनरी एडेमा कमी करण्यास, फुफ्फुसाचे प्रमाण टिकवून ठेवण्यास, एडेमेटस वायुमार्गास समर्थन, वायुवीजन/परफ्यूजन प्रमाण अनुकूल करण्यास आणि लवकर मृत्यू कमी करण्यास मदत करू शकते.
एडेमाच्या उपचारांसाठी सिस्टीमिक कॉर्टिकोस्टिरॉईड्सच्या प्रशासनाची शिफारस केली जात नाही कारण संक्रमणाचा धोका वाढतो.
कोमॅटोज रूग्णांचे उपचार गंभीर हायपोक्सिया आणि सीओ विषबाधावर निर्देशित केले पाहिजे आणि ते ऑक्सिजनच्या प्रशासनावर आधारित आहे.
कार्बोक्सीहेमोग्लोबिनचे पृथक्करण आणि निर्मूलन O2 सप्लिमेंट्सच्या प्रशासनाद्वारे वेगवान होते.
ज्या व्यक्तींनी धूर इनहेल केला आहे, परंतु Hbco मध्ये थोडीशी वाढ झाली आहे (30% पेक्षा कमी) आणि सामान्य कार्डिओपल्मोनरी फंक्शन राखून ठेवले आहे, त्यांना शक्यतो 100% O2 डिलिव्हरीसह, घट्ट-फिटिंग, नॉन-ब्रेथिंग फेस मास्कद्वारे उपचार केले जावे (जो परवानगी देत नाही. ताजे श्वास सोडलेली हवा पुन्हा इनहेल करायची आहे), जलाशय भरलेला ठेवून 15 लिटर/मिनिट प्रवाह दराने.
Hbco पातळी 10% च्या खाली येईपर्यंत ऑक्सिजन थेरपी चालू ठेवावी.
100% O2 प्रशासनासह मास्क सीपीएपी हा हायपोक्सेमिया बिघडत असलेल्या रूग्णांसाठी योग्य थेरपी असू शकतो आणि चेहऱ्याला किंवा वरच्या श्वासनलिकेला सौम्य थर्मल इजा नाही.
कोमा किंवा कार्डिओपल्मोनरी अस्थिरतेशी संबंधित रीफ्रॅक्टरी हायपोक्सेमिया किंवा इनहेलेशन इजा असलेल्या रुग्णांना 100% O2 सह इंट्यूबेशन आणि श्वसन सहाय्य आवश्यक आहे आणि त्यांना हायपरबेरिक ऑक्सिजन थेरपीसाठी द्रुतपणे संदर्भित केले जावे.
नंतरचे उपचार वेगाने ऑक्सिजन वाहतूक सुधारते आणि रक्तातून CO काढून टाकण्याच्या प्रक्रियेस गती देते.
ज्या रुग्णांना लवकर फुफ्फुसाचा सूज येतो, ARDS, किंवा न्यूमोनियाला श्वासोच्छवासाच्या विफलतेचे सूचक हेमोगॅसॅनालिसिस (2 mmHg पेक्षा कमी PaO60, आणि/किंवा PaCO2 50 mmHg वर, pH 7.25 च्या खाली) च्या उपस्थितीत पॉझिटिव्ह एंड-एक्सपायरेटरी प्रेशर (PEEP) सह श्वसन सहाय्य आवश्यक असते.
जर PaO2 60 mmHg पेक्षा कमी असेल आणि FiO2 मागणी 0.60 पेक्षा जास्त असेल तर PEEP सूचित केले जाते
व्हेंटिलेटरी मदत बर्याचदा दीर्घकाळापर्यंत असणे आवश्यक आहे, कारण जळलेल्या व्यक्तींमध्ये सामान्यत: प्रवेगक चयापचय असतो, ज्यामुळे होमिओस्टॅसिस राखला जातो याची खात्री करण्यासाठी प्रति मिनिट श्वसनाचे प्रमाण वाढवणे आवश्यक होते.
अगोदर निर्देश केलेल्या बाबीसंबंधी बोलताना उपकरणे उच्च शिखर वायुमार्गाचा दाब (50 सेमी H100O पर्यंत) आणि स्थिर प्रेरणा/उच्छवास (I:E) गुणोत्तर राखून उच्च व्हॉल्यूम/मिनिट (2 लिटरपर्यंत) वितरित करण्यास सक्षम असणे आवश्यक आहे, जरी ते वाढवणे आवश्यक आहे. दबाव मूल्ये.
रेफ्रेक्ट्री हायपोक्सेमिया दबाव-आश्रित वेंटिलेशनला उलटे प्रमाणासह प्रतिसाद देऊ शकते
वायुमार्ग थुंकीपासून मुक्त ठेवण्यासाठी पुरेशी फुफ्फुसाची स्वच्छता आवश्यक आहे.
पॅसिव्ह रेस्पिरेटरी फिजिओथेरपी स्राव एकत्र करण्यास मदत करते आणि वायुमार्गात अडथळा आणि ऍटेलेक्टेसिस प्रतिबंधित करते.
अलीकडील त्वचेची कलमे छातीवर टकराव आणि कंपन सहन करत नाहीत.
घट्ट झालेल्या स्रावांपासून श्वासनलिका अनब्लॉक करण्यासाठी उपचारात्मक फायब्रोब्रोन्कोस्कोपी आवश्यक असू शकते.
शॉक, मूत्रपिंड निकामी होणे आणि फुफ्फुसाचा सूज येण्याचा धोका कमी करण्यासाठी पाण्याचे संतुलन काळजीपूर्वक राखणे आवश्यक आहे.
पार्कलँडचे फॉर्म्युला वापरून रुग्णाच्या पाण्याचे संतुलन पुनर्संचयित करणे (4 मिली आयसोटोनिक द्रावण प्रति किलो जळलेल्या त्वचेच्या पृष्ठभागाच्या प्रत्येक टक्के बिंदूसाठी, 24 तासांसाठी) आणि लघवीचे प्रमाण 30 ते 50 मिली/तास आणि मध्यवर्ती शिरासंबंधीचा दाब 2 ते 6 दरम्यान ठेवणे. mmHg, हेमोडायनामिक स्थिरता टिकवून ठेवते.
इनहेलेशनच्या दुखापती असलेल्या रूग्णांमध्ये, केशिका पारगम्यता वाढते आणि फुफ्फुसाच्या धमनी दाबाचे निरीक्षण करणे हे लघवीचे प्रमाण नियंत्रणाव्यतिरिक्त, द्रव पुन्हा भरण्यासाठी उपयुक्त मार्गदर्शक आहे.
आगींचे बळी, इलेक्ट्रोलाइट आणि ऍसिड-बेस बॅलन्सचे निरीक्षण करणे आवश्यक आहे
जळलेल्या रुग्णाच्या हायपरमेटाबॉलिक अवस्थेसाठी पोषण संतुलनाचे काळजीपूर्वक विश्लेषण करणे आवश्यक आहे, ज्याचा उद्देश स्नायूंच्या ऊतींचे अपचय टाळणे आहे.
या रूग्णांमधील चयापचय तीव्रतेचा अंदाज घेण्यासाठी भविष्यसूचक सूत्रे (जसे की हॅरिस-बेनेडिक्ट आणि कुरेरी) वापरली गेली आहेत.
सध्या, पोर्टेबल विश्लेषक व्यावसायिकरित्या उपलब्ध आहेत जे गंभीर अप्रत्यक्ष उष्मांक मोजण्यासाठी परवानगी देतात, जे पौष्टिक आवश्यकतांचे अधिक अचूक अंदाज प्रदान करण्यासाठी दर्शविले गेले आहेत.
जळलेल्या रूग्णांना (त्वचेच्या पृष्ठभागाच्या 50% पेक्षा जास्त) बर्याचदा आहार लिहून दिला जातो ज्यांचे उष्मांक त्यांच्या विश्रांतीच्या उर्जेच्या सेवनाच्या 150% असते ज्यामुळे जखम भरणे सुलभ होते आणि अपचय रोखता येते.
जळजळीत जळजळ बरे होत असताना, पौष्टिकतेचे सेवन हळूहळू बेसल चयापचय 130% पर्यंत कमी होते.
छातीच्या परिघीय जळजळीच्या बाबतीत, डाग टिश्यू छातीच्या भिंतीच्या हालचालीवर प्रतिबंध करू शकतात.
एस्कॅरोटॉमी (जळलेल्या त्वचेची शस्त्रक्रिया करून काढून टाकणे) पूर्ववर्ती अक्षीय रेषेच्या बाजूने दोन पार्श्व चीरे बनवून, हंसलीपासून दोन सेंटीमीटर खाली नवव्या ते दहाव्या आंतरकोस्टल जागेपर्यंत आणि दोन इतर आडवा चीरे आधीच्या टोकांच्या दरम्यान ताणून केले जातात, एक चौरस सीमांकित करण्यासाठी.
या ऑपरेशनने छातीच्या भिंतीची लवचिकता सुधारली पाहिजे आणि डाग टिश्यू मागे घेण्याच्या संकुचित प्रभावास प्रतिबंध केला पाहिजे.
जळलेल्या उपचारांमध्ये अव्यवहार्य त्वचा काढून टाकणे, सामयिक प्रतिजैविकांसह औषधी मलमपट्टी लावणे, त्वचेच्या तात्पुरत्या पर्यायांसह जखम बंद करणे आणि निरोगी भागातून त्वचेचे प्रत्यारोपण करणे किंवा जळलेल्या भागावर क्लोन केलेले नमुने यांचा समावेश होतो.
यामुळे द्रव कमी होणे आणि संसर्गाचा धोका कमी होतो.
संक्रमण बहुतेकदा कोगुलेस-पॉझिटिव्ह स्टॅफिलोकोकस ऑरियस आणि क्लेब्सिएला, एन्टरोबॅक्टर, एस्चेरिचिया कोली आणि स्यूडोमोनास सारख्या ग्राम-नकारात्मक जीवाणूंमुळे होते.
योग्य पृथक्करण तंत्र, वातावरणाचा दाब आणि हवा गाळण्याची प्रक्रिया हे संक्रमणापासून बचावाचे कोनशिले आहेत.
अँटीबायोटिकची निवड जखमेतून घेतलेल्या सामग्रीवर तसेच रक्त, मूत्र आणि थुंकीच्या नमुन्यांवर केलेल्या क्रमिक संस्कृतींच्या परिणामांवर आधारित आहे.
या रूग्णांमध्ये प्रतिजैविक रोगप्रतिबंधक पद्धतीने प्रशासित केले जाऊ नयेत, ज्या सहजतेने प्रतिरोधक स्ट्रॅन्स निवडले जाऊ शकतात, जे थेरपीला अपवर्तक संक्रमणासाठी जबाबदार आहेत.
दीर्घकाळ स्थिर राहणाऱ्या व्यक्तींमध्ये, हेपरिन प्रोफेलेक्सिस फुफ्फुसीय एम्बोलिझमचा धोका कमी करण्यास मदत करू शकते आणि या रोगाचा विकास रोखण्यासाठी विशेष लक्ष दिले पाहिजे. दाब फोड.
देखील वाचा
आग, स्मोक इनहेलेशन आणि बर्न्स: लक्षणे, चिन्हे, नऊचा नियम
बर्नच्या पृष्ठभागाच्या क्षेत्राची गणना करणे: लहान मुले, मुले आणि प्रौढांमध्ये 9 चा नियम
रासायनिक बर्न्स: प्रथमोपचार उपचार आणि प्रतिबंध टिपा
इलेक्ट्रिकल बर्न: प्रथमोपचार उपचार आणि प्रतिबंध टिपा
बर्न केअरबद्दल 6 तथ्ये जी ट्रॉमा परिचारिकांना माहित असणे आवश्यक आहे
स्फोटाच्या दुखापती: रुग्णाच्या आघातावर हस्तक्षेप कसा करावा
बालरोग प्रथमोपचार किटमध्ये काय असावे
भरपाई, विघटित आणि अपरिवर्तनीय शॉक: ते काय आहेत आणि ते काय ठरवतात
बर्न्स, प्रथमोपचार: हस्तक्षेप कसा करावा, काय करावे
प्रथमोपचार, बर्न्स आणि स्कॅल्ड्ससाठी उपचार
जखमांचे संक्रमण: ते कशामुळे होतात, ते कोणत्या रोगांशी संबंधित आहेत
चला वायुवीजन बद्दल बोलूया: NIV, CPAP आणि BIBAP मधील फरक काय आहेत?
बेसिक एअरवे असेसमेंट: एक विहंगावलोकन
श्वसन त्रास आणीबाणी: रुग्ण व्यवस्थापन आणि स्थिरीकरण
रेस्पिरेटरी डिस्ट्रेस सिंड्रोम (ARDS): थेरपी, मेकॅनिकल वेंटिलेशन, मॉनिटरिंग
नवजात श्वासोच्छवासाचा त्रास: विचारात घेण्याचे घटक
मुलांमध्ये श्वसनाच्या त्रासाची चिन्हे: पालक, आया आणि शिक्षकांसाठी मूलभूत गोष्टी
तुमचे व्हेंटिलेटर रुग्णांना सुरक्षित ठेवण्यासाठी दररोज तीन सराव
प्री-हॉस्पिटल ड्रग असिस्टेड एअरवे मॅनेजमेंट (DAAM) चे फायदे आणि जोखीम
क्लिनिकल पुनरावलोकन: तीव्र श्वसन त्रास सिंड्रोम
गर्भधारणेदरम्यान तणाव आणि त्रास: आई आणि मुलाचे संरक्षण कसे करावे
श्वसनाचा त्रास: नवजात मुलांमध्ये श्वासोच्छवासाच्या त्रासाची चिन्हे काय आहेत?
तीव्र श्वसन त्रास सिंड्रोम (ARDS): रुग्ण व्यवस्थापन आणि उपचारांसाठी मार्गदर्शक तत्त्वे
पॅथॉलॉजिकल ऍनाटॉमी आणि पॅथोफिजियोलॉजी: बुडण्यापासून न्यूरोलॉजिकल आणि फुफ्फुसाचे नुकसान



