Elektrokardiogram: procedury wstępne, rozmieszczenie elektrod EKG i kilka wskazówek
Jeżeli pacjent wykonuje elektrokardiogram (EKG) po raz pierwszy, ratownik, lekarz lub pielęgniarka powinni wyjaśnić pacjentowi – słowami odpowiednimi do jego poziomu zrozumienia – etapy i przydatność elektrokardiogramu
Przed przystąpieniem do elektrokardiogramu należy sprawdzić
- czy jest jakaś choroba serca;
- jakie leki przyjmuje pacjent;
- wszelkie alergie na materiały użyte do badania (np. żel ułatwiający przewodzenie sygnałów elektrycznych);
- obecność urządzeń elektronicznych, które mogłyby zakłócić śledzenie (takich jak rozrusznik serca) lub metalowych przedmiotów (takich jak naszyjniki i bransoletki);
- ewentualna konieczność trychotomii (jeśli pacjent ma zbyt dużo włosów uniemożliwiających przyleganie elektrod);
- parametry życiowe pacjenta, w szczególności ciśnienie tętnicze i tętno.
Pacjent jest pytany
- odsłonić klatkę piersiową, kostki i nadgarstki oraz w miarę możliwości przyjąć pozycję leżącą na kanapie (brzuchem do góry);
- odpocząć i nie mówić przez kilka minut.
W ciągu pół godziny poprzedzającej badanie pacjent powinien unikać palenia tytoniu oraz picia kawy i alkoholu.
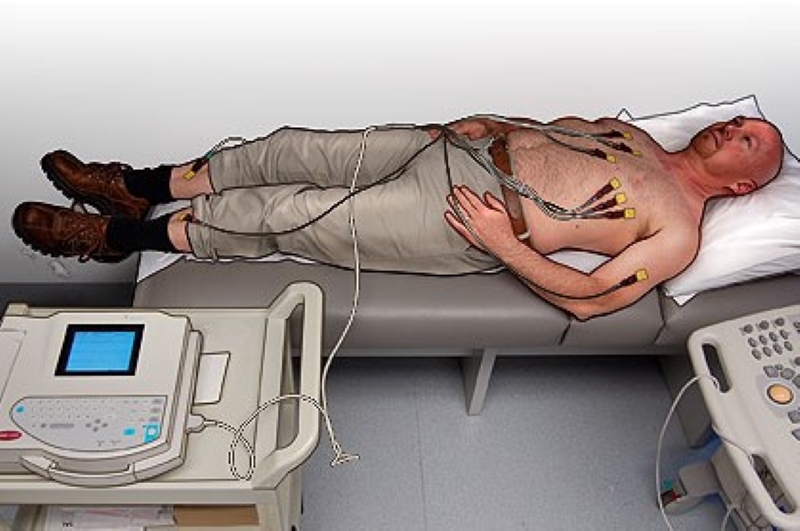
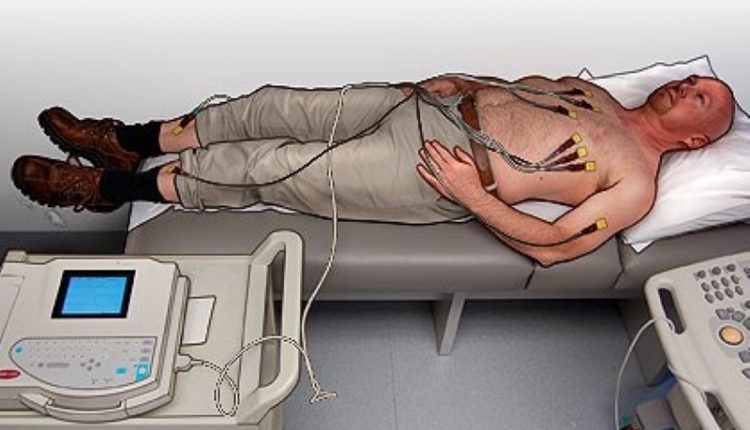
Umiejscowienie sześciu elektrod
Aby ustawić sześć odprowadzeń przedsercowych:
- Określ, gdzie umieścić elektrodę V1 (czerwoną): umieść ją po lewej stronie pacjenta; używając dołu nadmostkowego (dołek w miejscu łączenia obojczyków, widoczny w górnej części mostka) jako punkt odniesienia, umieść nad nim kciuk lewej ręki. Poszukaj pierwszej przestrzeni międzyżebrowej palcem wskazującym (rozciągając się w prawo i nieco poniżej kciuka), stąd automatycznie znajdziesz drugą przestrzeń palcem środkowym, trzecią palcem serdecznym i wreszcie małego palca znajdziesz 4. prawą przestrzeń międzyżebrową przymostkową: tam będzie umiejscowione V1.
- V2 (żółty): tuż na lewo od V1, po przeciwnej stronie mostka, znajduje się 4. lewa przestrzeń międzyżebrowa przymostkowa, tam należy ustawić V2. Ważne: mostek ma średnio nie więcej niż 4 centymetry szerokości, więc V1 i V2 nie powinny być dalej od siebie.
- Pozycja V3 (zielona) i V4 (brązowa): pierwsza pozycja V4, zlokalizuj lewy obojczyk i zamocuj punkt w połowie długości kości. Następnie z odniesieniem żebrowym V2 doceń piątą przestrzeń międzyżebrową techniką palca. Teraz zlokalizuj punkt, w którym umieszczasz V5, na przecięciu linii biegnącej od środka obojczyka i ostatecznie spotykającej się z piątą przestrzenią międzyżebrową. Tam umieszczasz elektrodę V4. V5 należy umieścić w punkcie środkowym między linią między V4 a V3, gdziekolwiek ten punkt się znajduje, nawet jeśli u kobiet występują piersi (nie przeszkadza to w wykrywaniu sygnału elektrokardiograficznego).
- Pozycja V5 (czarna): znajdź linię pachową przednią, mniej więcej tam, gdzie zaczyna się wcięcie pachowe i wzdłuż tej linii znajdź piątą przestrzeń międzyżebrową: tam pozycja V5.
- Pozycja V6 (fioletowa): zlokalizuj linię pachową środkową (mniej więcej od miejsca, w którym zaczyna się zagłębienie pachowe) i wzdłuż tej linii znajdź piątą przestrzeń międzyżebrową: tam pozycja V5. Weź pod uwagę, że V6 i V5 wznoszą się nieco w stosunku do V6, ponieważ żebra są wklęsłe ku górze.
Elektrokardiogram, pozycjonowanie czterech odprowadzeń obwodowych
Aby ustawić cztery odprowadzenia peryferyjne, należy wziąć pod uwagę kod koloru:
- Czerwony: prawa ręka
- Czarny: prawa noga
- Zielony: lewa noga
- Żółty: lewa ręka
Kontrole końcowe
Są one przeprowadzane przed odłączeniem elektrod lub, jeśli jest monitor, przed drukowaniem:
- obecność (i dokładność) daty i nazwiska;
- weryfikacja sygnału kalibracyjnego i prędkości druku;
- jakość śladu:
- obecność wszystkich przewodów;
- stabilność linii izoelektrycznej;
- brak artefaktów spowodowanych wstrząsami i prądem przemiennym;
- szukać oznak nieprawidłowego umieszczenia elektrod.
Przy prawidłowym umieszczeniu elektrod EKG ślad zdrowego pacjenta powinien dać wynik podobny do tego:
- Sprawdź, czy nie występują niefizjologiczne zmiany elektrokardiograficzne, a jeśli nie, zmień położenie elektrod lub zwróć uwagę lekarza na zapis w celu oceny i postawienia diagnozy.
komplikacje
Objawy skórne (np. zaczerwienienie lub swędzenie skóry) mogą czasami wystąpić po dłuższym stosowaniu elektrod ze względu na czas aplikacji lub wrażliwość skóry.
rada
Pamiętaj o poniższych wskazówkach i informacjach
- woda jest najlepszym przewodnikiem impulsu elektrycznego, więc aby uzyskać dobre EKG nie należy używać alkoholowych środków dezynfekujących. Będzie wyglądać gorzej. Jeśli masz pończochy lub rajstopy, zwilż gazę dość dokładnie (powinny kapać), a to ułatwi przewodzenie prądu;
- jednym z czynników poprawiających rejestrację jest umieszczenie elektrod na płaszczyznach kości, które przewodzą lepiej niż tłuszcz. Z tego powodu zawsze wybieraj piszczel i tylną część nadgarstka na urządzenia peryferyjne;
- prawidłowego ułożenia elektrod, ponieważ od tego zależy wykrycie ratujących życie nieprawidłowości elektrokardiograficznych. Niewłaściwe umieszczenie elektrod może znacznie wpłynąć na wyniki EKG.
Elektrokardiogram u pacjenta z amputowaną kończyną
U pacjentów, którym amputowano jedną lub więcej kończyn, elektrodę można przyłożyć w dowolnym miejscu na kikucie lub u nasady kończyny.
W rzeczywistości każda kończyna jest uważana, z elektrycznego punktu widzenia, za segment o niskiej rezystancji, tak że potencjał elektryczny jest zasadniczo taki sam we wszystkich jej punktach.
Oczywiście tak złożonego tematu nie można wyczerpać w jednym artykule: więcej szczegółów pojawi się później.
Czytaj także
Emergency Live jeszcze bardziej…Live: Pobierz nową darmową aplikację swojej gazety na iOS i Androida
Wykonywanie obiektywnego badania układu sercowo-naczyniowego: przewodnik
Co to jest elektrokardiogram (EKG)?
EKG: Analiza kształtu fali na elektrokardiogramie
Co to jest EKG i kiedy wykonać elektrokardiogram?
Zawał mięśnia sercowego z uniesieniem odcinka ST: co to jest STEMI?
Pierwsze zasady EKG z odręcznego filmu instruktażowego
Kryteria EKG, 3 proste zasady od Kena Grauera – EKG Rozpoznaj VT
EKG pacjenta: jak w prosty sposób odczytać elektrokardiogram
EKG: co wskazują załamki P, T, U, zespół QRS i odcinek ST
Elektrokardiogram (EKG): do czego służy i kiedy jest potrzebny
Elektrokardiogram wysiłkowy (EKG): przegląd testu
Co to jest dynamiczny elektrokardiogram EKG według Holtera?
Pełny dynamiczny elektrokardiogram według Holtera: co to jest?
Procedury przywracania rytmu serca: Kardiowersja elektryczna
Holter serca, charakterystyka 24-godzinnego elektrokardiogramu
Arteriopatia obwodowa: objawy i diagnoza
Endokawitarne badanie elektrofizjologiczne: z czego składa się to badanie?
Cewnikowanie serca, co to jest badanie?
Echo Doppler: co to jest i do czego służy
Echokardiogram przezprzełykowy: z czego się składa?
Echokardiogram pediatryczny: definicja i zastosowanie
Choroby serca i dzwonki alarmowe: dusznica bolesna
Podróbki, które są bliskie naszym sercom: choroby serca i fałszywe mity
Bezdech senny i choroby sercowo-naczyniowe: korelacja między snem a sercem
Miokardiopatia: co to jest i jak ją leczyć?
Zakrzepica żylna: od objawów do nowych leków
Cyjanogenna wrodzona wada serca: transpozycja wielkich tętnic
Tętno: co to jest bradykardia?
Konsekwencje urazu klatki piersiowej: Skoncentruj się na stłuczeniu serca
Szmer serca: co to jest i jakie są objawy?
Blok oddziału: przyczyny i konsekwencje, które należy wziąć pod uwagę
Manewry resuscytacji krążeniowo-oddechowej: postępowanie z kompresorem klatki piersiowej LUCAS
Tachykardia nadkomorowa: definicja, diagnoza, leczenie i rokowanie
Identyfikacja tachykardii: co to jest, co powoduje i jak interweniować w przypadku tachykardii
Zawał mięśnia sercowego: przyczyny, objawy, diagnoza i leczenie
Niewydolność aorty: przyczyny, objawy, diagnoza i leczenie niedomykalności zastawki aortalnej
Wrodzona wada serca: co to jest dwupłatkowa aorta?
Migotanie przedsionków: definicja, przyczyny, objawy, diagnoza i leczenie
Migotanie komór jest jednym z najpoważniejszych zaburzeń rytmu serca: dowiedzmy się o nim
Trzepotanie przedsionków: definicja, przyczyny, objawy, diagnoza i leczenie
Co to jest Echocolordoppler pni nadaortalnych (szyjnych)?
Co to jest rejestrator pętli? Odkrywanie telemetrii domowej