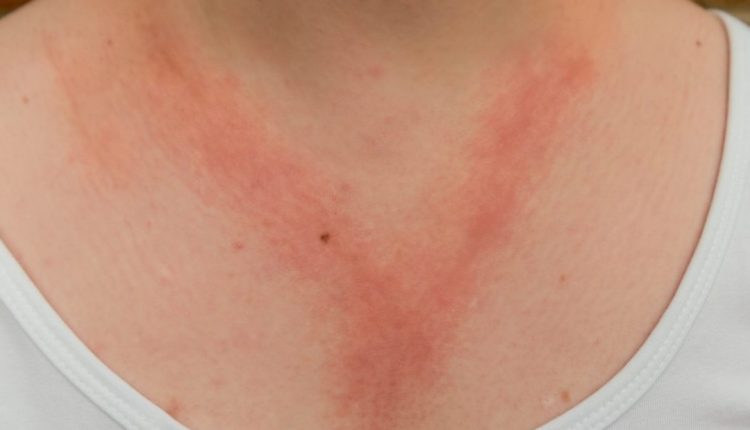
Dermatite de contato: tratamento do paciente
A dermatite de contato, uma reação de hipersensibilidade retardada tipo IV, é uma inflamação aguda ou crônica da pele resultante do contato direto da pele com produtos químicos ou alérgenos
O que é dermatite de contato?
A sensibilidade da pele na dermatite de contato pode se desenvolver após exposição curta ou prolongada.
A dermatite de contato, uma reação de hipersensibilidade retardada tipo IV, é uma inflamação cutânea aguda ou crônica resultante do contato direto da pele com produtos químicos ou alérgenos.
A inflamação e irritação da pele muitas vezes são bem demarcadas e causadas pelo contato com substâncias às quais a pele é sensível.
Existem quatro tipos básicos: alérgico, de contato, fototóxico e fotoalérgico
Dermatite alérgica. A dermatite alérgica resulta do contato direto com substâncias chamadas alérgenos.
Dermatite de contato irritante. A dermatite de contato irritante se desenvolve quando a pele entra em contato com uma substância irritante.
Dermatite de contato fototóxica. A dermatite de contato fototóxica é um distúrbio da pele semelhante à queimadura solar que resulta de dano tecidual direto após a ativação de um agente fototóxico induzido pela luz ultravioleta.
Dermatite de contato fotoalérgica. A dermatite de contato fotoalérgica é uma reação cutânea de hipersensibilidade do tipo retardada em resposta a um fotoantígeno aplicado na pele em indivíduos previamente sensibilizados à mesma substância.
Outros tipos de dermatite
- Dermatite de contato. Causada por um alérgeno ou substância irritante. A dermatite de contato irritante é responsável por 80% de todos os casos de dermatite de contato.
- Dermatite atópica. Muito comum em todo o mundo e está aumentando. Afeta homens e mulheres igualmente e responde por 10% a 20% de todos os encaminhamentos ao dermatologista. Indivíduos que vivem em áreas urbanas com baixa umidade são mais propensos a desenvolver esse tipo de dermatite.
- Dermatite herpetiforme. Aparece como consequência de uma condição gastrointestinal conhecida como doença celíaca.
- Dermatite seborreica. Mais comum em lactentes e em indivíduos entre 30 e 70 anos. Parece afetar principalmente os homens e ocorre em 85% das pessoas com AIDS.
- Dermatite numular. Um tipo menos comum de dermatite, cuja causa é desconhecida e que tende a aparecer com mais frequência em pessoas de meia-idade.
- Dermatite de estase. Esta é uma inflamação da parte inferior das pernas causada pelo acúmulo de sangue e líquido, ocorrendo com mais frequência em pessoas com varizes.
- Dermatite perioral. Um pouco semelhante à rosácea, aparece com mais frequência em mulheres entre 20 e 60 anos.
- Dermatite infecciosa. Dermatite secundária a uma infecção cutânea.
A fisiopatologia da dermatite de contato envolve patógenos que irritam a pele
- Vinculativo. O complexo hapteno (pequenas moléculas hidrofóbicas) – proteína entra no estrato córneo e se liga às células de Langerhans que apresentam o antígeno no nível epidérmico.
- Decepção. Essas células processam o antígeno e seguem para os linfonodos regionais, onde apresentam o antígeno às células T CD4 virgens.
- Proliferação. Essas células T então proliferam em células T efetoras e de memória, que causam dermatite de contato dentro de 48-96 horas após a reexposição ao alérgeno.
A incidência de dermatite de contato é generalizada em todo o mundo
80% dos casos são causados por exposição excessiva ou pelos efeitos aditivos de irritantes.
O tipo mais comum de dermatite é a dermatite de contato irritativa, que representa cerca de 80% de todos os casos de dermatite de contato.
Na dermatite de contato irritante ocupacional, a incidência de casos confirmados é de 5 por 100,000 trabalhadores.
destaque
Se houver um histórico de condições alérgicas, a pele deve ser sensível e a dermatite de contato é mais provável de se desenvolver.
Água. Pode surpreendê-lo, mas a água pode agravar a dermatite de contato devido à lavagem frequente das mãos e ao contato prolongado com a água.
Sabonetes. Todos os tipos de sabões, detergentes, xampus e outros agentes de limpeza contêm substâncias nocivas que podem irritar a pele.
Solventes. Solventes como terebintina, parafina, combustível e diluentes são substâncias fortes que são prejudiciais à pele sensível.
Extremos de temperatura. Existem pessoas que são muito sensíveis mesmo quando expostas a temperaturas extremas, que podem causar dermatite de contato.
Manifestações clínicas
Geralmente não há sintomas sistêmicos, a menos que a erupção seja generalizada.
Coceira. Quando o paciente é exposto a um irritante, ocorre coceira intensa.
Eritema. A pele fica vermelha devido à irritação.
Lesões de pele. As vesículas são uma manifestação comum da dermatite de contato.
Rasgando. O choro refere-se ao exsudato do conteúdo da vesícula, que pode ser pus ou uma substância aquosa.
Escaras. As vesículas começam a formar uma crosta que seca lentamente.
Secagem. A pele fica seca e descama.
A dermatite de contato pode levar às seguintes complicações:
Prurido crônico e pele escamosa. Uma condição da pele chamada neurodermatite começa com uma coceira na pele que, se arranhada habitualmente, pode resultar em pele espessa, coriácea e descolorida.
Infecção. Se uma erupção é coçada habitualmente, ela pode se transformar em uma ferida aberta onde as bactérias podem entrar e causar uma infecção.
Resultados de avaliação e diagnóstico
A localização da erupção cutânea e o histórico de exposição ajudam a determinar a condição.
Teste de remendo. O teste de contato da pele com agentes suspeitos pode esclarecer o diagnóstico.
Teste rápido epicutâneo da camada delgada (VERDADEIRO). O teste de patch mais comumente usado é o teste TRUE.
Gerenciamento médico
O passo mais importante no tratamento médico da dermatite é reconhecer o fator causador para que possa ser evitado.
Evitando o irritante. A chave é identificar a substância que causa a erupção para que ela possa ser evitada.
Fototerapia. Há pacientes que precisam de fototerapia para acalmar o sistema imunológico, e o método é chamado de fototerapia.
Banhos medicamentosos. Banhos medicamentosos são prescritos para áreas maiores de dermatite.
Terapia de droga
A terapia medicamentosa para dermatite de contato geralmente consiste em loções, cremes e medicamentos orais.
A hidrocortisona, um corticosteroide, pode ser prescrita para combater a inflamação em uma área localizada.
Anti-histamínicos. Os anti-histamínicos prescritos podem ser administrados se a potência dos medicamentos não prescritos for inadequada.
Creme barreira. Esses produtos podem fornecer uma camada protetora para a pele.
Antibióticos. Antibióticos tópicos ou orais podem ser usados para tratar infecções secundárias.
Gestão de enfermagem
O manejo de enfermagem de um paciente com dermatite de contato envolve o seguinte:
Avaliação de enfermagem
A avaliação da pele deve ser o foco principal de um paciente com dermatite de contato.
Características da pele. Avalie a pele, observando cor, umidade, textura e temperatura.
Lesões. Observe eritema, edema, sensibilidade, presença de erosões, escoriações, fissuras e espessamento.
Aparência. Avalie a percepção e o comportamento do paciente em relação às mudanças na aparência.
Diagnóstico de enfermagem
Com base nos dados da avaliação, os principais diagnósticos de enfermagem são:
- comprometimento da integridade da pele relacionado ao contato com irritantes ou alérgenos.
- Distúrbio da imagem corporal relacionado a lesões cutâneas visíveis.
- Risco de infecção relacionado a escoriações e rupturas da pele.
- Risco de comprometimento da integridade da pele relacionado a coceira frequente e pele seca.
Planejamento e objetivos da assistência de enfermagem
Ver artigo principal: 4 planos de cuidados de enfermagem para dermatite
Os principais objetivos para o paciente são:
- O paciente mantém a integridade da pele ideal dentro dos limites da doença, conforme evidenciado pela pele intacta.
- O paciente verbaliza seus sentimentos sobre as lesões e continua suas atividades e interações diárias.
- O paciente permanece livre de infecções secundárias.
- O paciente relata um aumento no nível de conforto e a pele permanece intacta.
Intervenções de enfermagem
Intervenções de enfermagem apropriadas para o paciente incluem:
- Cuidados com a pele. Incentive o paciente a tomar banho em água morna com sabão neutro, depois secar a pele ao ar e secá-la suavemente.
- Aplicação tópica. A aplicação usual de cremes e pomadas com esteróides tópicos é duas vezes ao dia, espalhadas de forma fina e moderada.
- Preparação para fototerapia. Prepare o paciente para a fototerapia, pois esse método utiliza ondas de luz ultravioleta A ou B para promover a cicatrização da pele.
- Reconheça os sentimentos do paciente. Permita que o paciente expresse verbalmente seus sentimentos sobre a condição da pele.
- Higiene adequada. Encoraje o paciente a manter a pele limpa, seca e bem lubrificada para reduzir o trauma da pele e o risco de infecção.
Avaliação
Os resultados esperados do paciente incluem:
- O paciente manteve a integridade da pele ideal dentro dos limites da doença, conforme evidenciado pela pele intacta.
- O paciente verbalizou seus sentimentos sobre as lesões e continuou suas atividades e interações diárias.
- O paciente permaneceu livre de infecções secundárias.
- O paciente relatou maior nível de conforto e que a pele permaneceu intacta.
Orientações de alta e cuidados domiciliares
Para reduzir a coceira e acalmar a pele inflamada, as seguintes orientações devem ser seguidas:
- Evite o irritante. Evite que a substância causadora da reação entre em contato com a pele.
- Cremes anti-coceira. Aplique cremes anti-coceira ou loções de calamina na área afetada.
- Aplicação fria. Umedeça panos macios e segure-os contra a erupção para acalmar a pele por 15 a 30 minutos.
- Evite substâncias que contenham perfume. Escolha sabonetes, pós e outros produtos pessoais sem perfume, pois podem irritar a área afetada.
Diretrizes de documentação
A documentação deve focar
- Características da lesão ou condição.
- Fatores causais e contribuintes.
- Impacto da condição na imagem pessoal e estilo de vida.
- Observações, presença de comportamento desadaptativo, alterações emocionais, nível de independência.
- Sistema de suporte disponível.
- Antibioterapia recente ou em curso.
- Sinais e sintomas do processo infeccioso.
- Plano de tratamento.
- Plano de ensino.
- Respostas às intervenções, ensino e ações realizadas.
- Realização ou progresso em direção aos resultados desejados.
- Alterações no plano de tratamento.
Leia também
Emergency Live Even More ... Live: Baixe o novo aplicativo gratuito do seu jornal para iOS e Android
Dermatite de estresse: causas, sintomas e soluções
Celulite infecciosa: o que é? Diagnóstico e Tratamento
Dermatite de contato: causas e sintomas
Doenças de pele: como tratar a psoríase?
Pitiríase Alba: o que é, como se manifesta e qual o tratamento
Dermatite atópica: tratamento e cura
Psoríase, uma doença que afeta a mente e a pele
Dermatite de contato alérgica e dermatite atópica: as diferenças
Reações adversas a medicamentos: o que são e como gerenciar os efeitos adversos
Sintomas e remédios para rinite alérgica
Conjuntivite alérgica: causas, sintomas e prevenção
O que é e como ler o teste de patch de alergia
Eczema ou dermatite fria: aqui está o que fazer
Psoríase, uma doença de pele sem idade
Manifestações clínicas da dermatite atópica
Dermatomiosite: o que é e como tratar
Dermatite atópica: sintomas e diagnóstico
Dermatite: os diferentes tipos e como distingui-los



