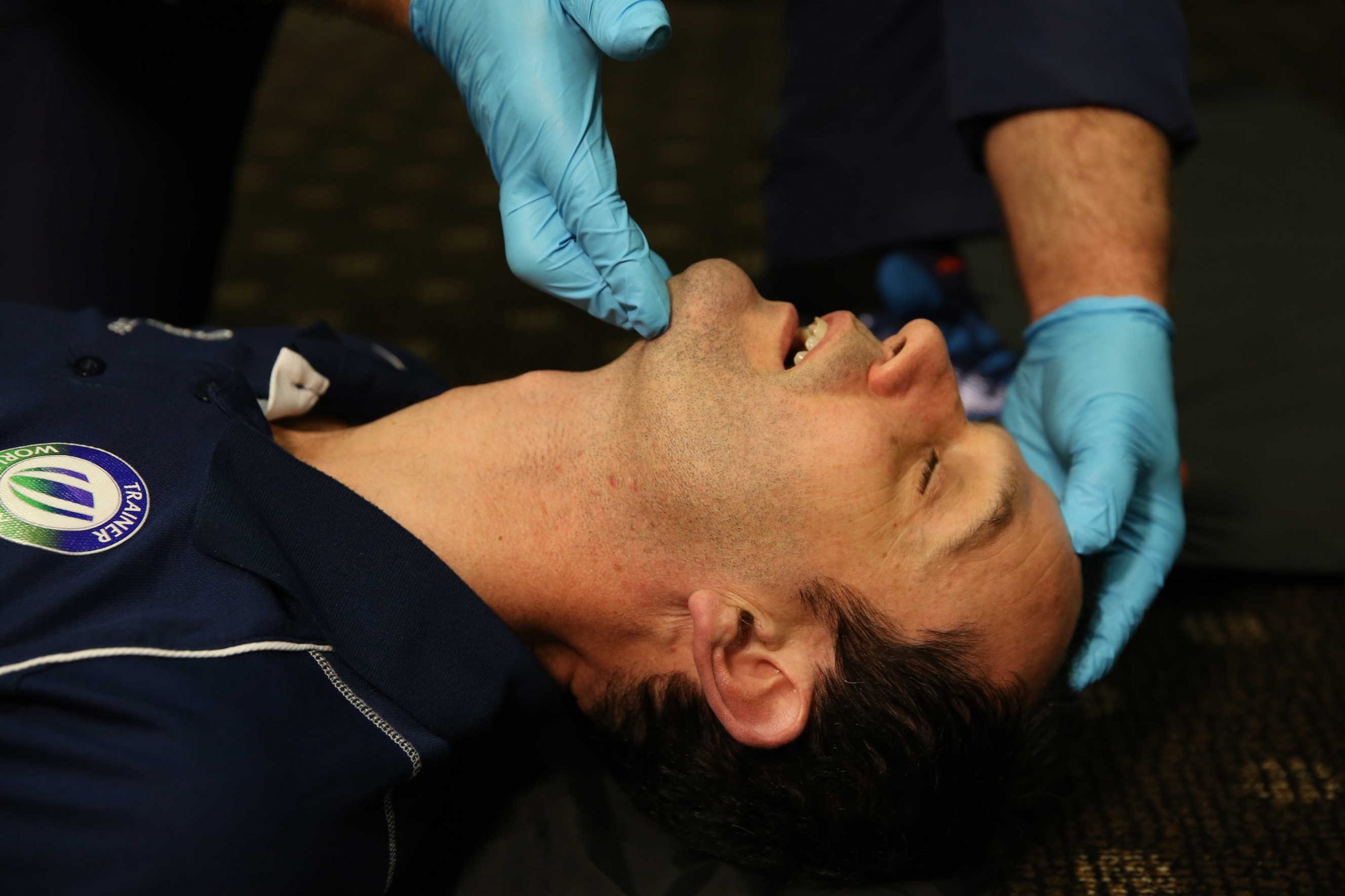
Основна оцінка дихальних шляхів: огляд
Основне обстеження будь-якого пацієнта, «азбука», починається з дихальних шляхів, скомпрометовані дихальні шляхи є одним із найшвидших вбивць у всій медицині, тому точна оцінка є пріоритетом
У цьому розділі буде розглянуто оцінку пацієнта, який не реагує, пацієнта, який реагує, і кількох особливих ситуацій, які змінюють типове лікування.
Оцінка дихальних шляхів: пацієнт не реагує
Пацієнтам, які не реагують на лікування, слід відкривати та підтримувати дихальні шляхи вручну.
Нетравматичні механізми ушкодження повинні призводити до застосування техніки нахилу голови та підняття підборіддя.
У той час як пацієнти з травматичними ушкодженнями, які можуть скомпрометувати C-хребет, обмежуються технікою щелепного штовхання.
Це запобігає потенційному погіршенню нестабільної ситуації Спинний мозок травми.
Якщо у пацієнта з травмою хребта дихальні шляхи не можуть бути підтримані за допомогою висунення щелепи, доцільно обережно виконати маневр підняття підборіддя та вручну утримувати C-подібне вирівнювання хребта з нахиленою головою.
Це дозволено через те, що прохідність дихальних шляхів є одним із ключових аспектів виживання.
СТАТУС ДИХАЛЬНИХ ШЛЯХІВ:
Єдиним абсолютним показником стану дихальних шляхів у пацієнтів, які не реагують на лікування, є рух повітря.
Спостереження за конденсацією в кисневих масках, відчуття руху повітря та використання моніторів CO2 у кінці припливу – все це хороші способи забезпечити вентиляцію.
ДИХАЛЬНІ ШЛЯХИ, ЗНАКИ НЕБЕЗПЕКИ:
Хропіння, булькання, задуха та кашель є потенційними ознаками пошкодження дихальних шляхів у пацієнтів без свідомості.
Якщо вони трапляються, доцільно змінити положення пацієнта або розглянути питання про втручання, пов’язані з дихальними шляхами.
Оцінка дихальних шляхів: реагуючий пацієнт
Найкращою ознакою прохідності дихальних шляхів у реагуючих пацієнтів є здатність вести розмову без змін у голосі чи відчуття задишки.
Однак дихальні шляхи пацієнта все ще можуть бути під загрозою, навіть якщо вони розмовляють.
Сторонні тіла або речовини в ротовій порожнині можуть пізніше порушити дихальні шляхи, тому їх необхідно видалити.
ВИДАЛЕННЯ ЧУРОЖОГО ТІЛА:
Техніки видалення сторонніх тіл або субстанцій включають змахування пальцем і відсмоктування.
Змахування пальцем використовується лише тоді, коли безпосередньо візуалізується твердий об’єкт, а всмоктування використовується, коли видно або підозрюється рідина.
Стридор є поширеною ознакою звуження дихальних шляхів, як правило, внаслідок часткової обструкції стороннім тілом, набряком або травмою.
Він визначається як високий свист при вдиху.
Частота дихання
Частота дихання є важливою частиною первинного обстеження.
Хоча зазвичай вважається частиною «B» в «ABC», частота дихання зазвичай оцінюється одночасно з дихальними шляхами
Нормальна частота дихання у стані спокою у дорослої людини становить від 12 до 20 дихальних рухів за хвилину (BPM).
Занадто повільне (брадипное), надто швидке (тахіпное) або дихання без дихання (апное) — це стани, які зазвичай зустрічаються в польових умовах.
БРАДІПНОЕ:
Повільний RR, як правило, є результатом неврологічного компромісу, оскільки RR тісно контролюється гіпоталамусом, це, як правило, ознака важкого стану.
Підозра на передозування наркотиків, травму хребта, черепно-мозкову травму або важкий медичний стан при зустрічі з повільним RR.
тахіпное:
Швидка ЧР найчастіше є результатом фізичного навантаження. Іншими поширеними причинами є захворювання та обструкція дихальних шляхів.
Тахіпное може призвести до дисбалансу кислотно-лужного стану організму або виснаження дихальних м'язів.
апное:
Відсутність дихання слід лікувати повторною оцінкою дихальних шляхів з наступним швидким початком механічної вентиляції, як правило, через маску з мішковим клапаном.
Пацієнтів, які періодично задихаються, слід лікувати як апное, доки не буде доведено протилежне.
Управління дихальними шляхами
Ненормальне дихання слід лікувати.
Визначення ненормального є широким, шукайте наступне:
- Неглибоке підняття і опускання грудей
- Шумне дихання (булькання, хрипи, хропіння)
- Утруднене дихання (задіяння м’язів шия/ребра/живіт, розширення носа або розташування штатива.)
Лікування ненормального дихання відбувається за такими етапами:
(У більшості випадків лікування складатиметься з регулярних повторних оцінок дихальних шляхів і введення кисню до переведення на вищий рівень догляду.)
- відкриття дихальних шляхів
- оцінка прохідності (потік повітря та наявність обструкції)
- введення кисню через носову канюлю або маску
Допомога в диханні за допомогою BVM, якщо пацієнт не реагує або якщо шкіра синя (ціанотична)
Спеціальні групи населення
Педіатричні пацієнти та пацієнти літнього віку мають різні потреби в кисні порівняно з дорослими середнього віку.
Це призводить до відмінностей у нормальних значеннях частоти, глибини та якості дихання.
ПЕДІАТРІЯ:
Педіатричні пацієнти дихають набагато швидше, ніж дорослі середнього віку, але мають менший об’єм кожного вдиху.
Точна очікувана частота дихання значно змінюється з віком.
Знайте, що у новонароджених має бути від 30 до 50 ударів на хвилину, а у дітей від одного місяця до 12 років – від 30 до 20.
Педіатричні пацієнти з аномальним диханням можуть швидко декомпенсувати та стати нестабільними, що загрожують життю, без попередження.
ГЕРІАТРИЧНИЙ:
Пацієнти літнього віку зазвичай мають підвищену потребу в кисні, враховуючи природне зниження функції легень і загальну наявність основних медичних проблем.
Це призводить до широкого нормального діапазону.
Норма здорових пацієнтів похилого віку повинна бути від 12 до 18, у той час як нездорові пацієнти можуть досягати 25 і все ще вважатися нормальними, якщо інакше протікають безсимптомно.
Подібно до педіатричних пацієнтів, літні пацієнти з аномальним диханням можуть швидко декомпенсувати, навіть якщо вони здаються стабільними.
УПРАВЛІННЯ ДИХАЛЬНИМИ ШЛЯХАМИ ПІД ЧАС ВАГІТНОСТІ:
Вагітність ускладнює дихання.
Підвищений тиск зростаючого плоду вгору обмежує рух діафрагми вниз, природно, утруднення дихання зростає, чим далі вагітна жінка.
У третьому триместрі багато жінок посилено використовують допоміжні м’язи, що може спричинити ребернохондрит.
Положення лежачи (лежачи або напівлежачи) посилюють утруднене дихання, пов’язане з вагітністю.
Задишку, спричинену вагітністю, також можна полегшити, посадивши пацієнтку або піднявши узголів’я ліжка на 45° або більше.
Пацієнтам з двійнею або трійнею може знадобитися додатковий кисень через значне зростання матки.
Це може статися вже в другому триместрі.
Читайте також:
Emergency Live Ще більше… Live: завантажте нову безкоштовну програму вашої газети для iOS та Android
Управління дихальними шляхами після ДТП: огляд
Інтубація трахеї: коли, як і навіщо створювати штучні дихальні шляхи для пацієнта
Що таке транзиторна тахіпное у новонароджених або неонатальний синдром вологих легенів?
Травматичний пневмоторакс: симптоми, діагностика та лікування
Діагностика напруженого пневмотораксу в області: відсмоктування або продування?
Пневмоторакс і пневмомедіастинум: рятування хворого з баротравмою легенів
Правило ABC, ABCD та ABCDE у невідкладній медицині: що повинен робити рятувальник
Множинні переломи ребер, грудна клітка (реберний волет) і пневмоторакс: огляд
Внутрішня кровотеча: визначення, причини, симптоми, діагностика, тяжкість, лікування
Шийний комір у травматологів у невідкладній медицині: коли його використовувати, чому це важливо
Пристрій для екстракції KED для видалення травм: що це таке і як ним користуватися
Як проводиться сортування у відділенні невідкладної допомоги? Методи START і CESIRA
Травма грудної клітки: клінічні аспекти, терапія, дихальна та вентиляційна допомога



