ایئر وے کی بنیادی تشخیص: ایک جائزہ
کسی بھی مریض کی بنیادی تشخیص، "ABC's" ایئر وے سے شروع ہوتی ہے، ایک سمجھوتہ شدہ ایئر وے تمام ادویات میں تیز ترین قاتلوں میں سے ایک ہے، جس سے درست تشخیص کو ترجیح دی جاتی ہے۔
یہ سیکشن غیر جوابی مریض، ذمہ دار مریض، اور عام انتظام کو تبدیل کرنے والے کئی خاص حالات کی تشخیص کا جائزہ لے گا۔
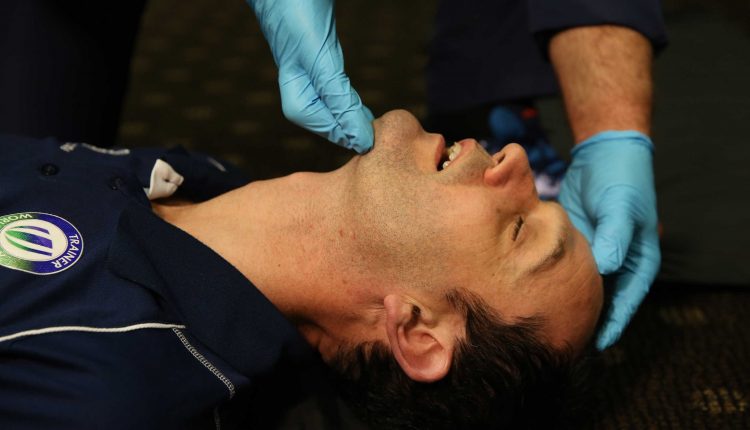
ایئر وے کی تشخیص: غیر ذمہ دار مریض
غیر ذمہ دار مریضوں کو اپنے ایئر وے کو دستی طور پر کھولنا اور برقرار رکھنا چاہئے۔
چوٹ کے غیر تکلیف دہ میکانزم کو سر جھکاؤ اور ٹھوڑی اٹھانے کی تکنیک کا استعمال کرنا چاہیے۔
جبکہ تکلیف دہ چوٹوں والے مریض جو سی ریڑھ کی ہڈی سے سمجھوتہ کر سکتے ہیں وہ جبڑے کے زور کی تکنیک تک محدود ہیں۔
یہ غیر مستحکم کی ممکنہ خرابی کو روکتا ہے ریڑھ کی ہڈی چوٹ.
اگر ریڑھ کی ہڈی کے صدمے کے مریض میں جبڑے کے زور کے ساتھ ایئر وے کو برقرار نہیں رکھا جا سکتا ہے، تو یہ مناسب ہے کہ ٹھوڑی اٹھانے کی تدبیر کو احتیاط سے انجام دیں اور دستی طور پر سی-ریڑھ کی سیدھ کو سر کو جھکا کر رکھیں۔
بقا کے اہم پہلوؤں میں سے ایک ہونے کی وجہ سے ہوا کے راستے کی پیٹنسی کی وجہ سے اس کی اجازت ہے۔
ایئر وے کی حالت:
غیر ذمہ دار مریضوں میں ایئر وے کی حیثیت کا واحد مطلق اشارہ ہوا کی حرکت ہے۔
آکسیجن ماسک میں گاڑھا ہونا، ہوا کی نقل و حرکت کو محسوس کرنا، اور اختتامی سمندری CO2 مانیٹر کا استعمال یہ یقینی بنانے کے تمام اچھے طریقے ہیں کہ وینٹیلیشن ہو رہا ہے۔
ایئر وے، خطرے کے نشانات:
خراٹے، گھنگھرو، دم گھٹنا، اور کھانسی یہ سب بے ہوش مریضوں میں ہوا کی نالیوں سے سمجھوتہ کرنے کے ممکنہ اشارے ہیں۔
اگر یہ واقع ہو رہے ہیں تو یہ دانشمندی ہوگی کہ مریض کی جگہ تبدیل کی جائے یا ہوا کے راستے سے متعلق مداخلتوں پر غور کیا جائے۔
ایئر وے کی تشخیص: ذمہ دار مریض
جوابدہ مریضوں میں ایئر وے پیٹنسی کی بہترین علامت آواز میں تبدیلی یا سانس لینے میں تکلیف کے احساس کے بغیر بات چیت کرنے کی صلاحیت ہے۔
تاہم، مریض کی ایئر وے اب بھی خطرے میں ہو سکتی ہے یہاں تک کہ جب وہ بات چیت کر رہے ہوں۔
منہ میں غیر ملکی اجسام یا مادے بعد میں ہوا کے راستے کو خراب کر سکتے ہیں اور انہیں ہٹانا ضروری ہے۔
غیر ملکی جسم کو ہٹانا:
غیر ملکی جسموں یا مادوں کو ہٹانے کی تکنیک انگلیوں میں جھاڑو اور سکشن ہے۔
انگلی جھاڑو صرف اس وقت استعمال ہوتا ہے جب کسی ٹھوس چیز کو براہ راست دیکھا جاتا ہے اور جب مائعات کو دیکھا جاتا ہے یا اس کا شبہ ہوتا ہے تو سکشن کا استعمال کیا جاتا ہے۔
سٹرائڈر ایئر وے کے تنگ ہونے کی ایک عام علامت ہے، عام طور پر کسی غیر ملکی جسم کی طرف سے جزوی رکاوٹ، سوجن، یا صدمے کی وجہ سے۔
اس کی تعریف الہام پر ایک اونچی آواز والی سیٹی کی آواز کے طور پر کی گئی ہے۔
سانس کی رفتار
سانس کی شرح بنیادی سروے کا ایک اہم حصہ ہے۔
جب کہ عام طور پر "ABC's" میں "B" کا حصہ سمجھا جاتا ہے، عام طور پر سانس کی شرح کا اندازہ اسی وقت لگایا جاتا ہے جیسے ایئر وے
عام بالغ آرام کرنے والے سانس کی شرح 12 سے 20 سانس فی منٹ (BPM) ہے۔
بہت سست سانس لینا (بریڈیپنیا)، بہت تیز (ٹیچیپنیا)، یا (اپنیا) پر نہیں، یہ سب میدان میں عام طور پر سامنے آنے والے حالات ہیں۔
بریڈیپینیا:
ایک سست RR عام طور پر اعصابی سمجھوتہ کا نتیجہ ہوتا ہے، کیونکہ RR کو ہائپوتھیلمس کے ذریعے قریب سے کنٹرول کیا جاتا ہے یہ عام طور پر ایک شدید حالت کی علامت ہے۔
مشتبہ منشیات کی زیادہ مقدار، ریڑھ کی ہڈی کی چوٹ، دماغ کی چوٹ، یا سست RR کا سامنا کرتے وقت شدید طبی حالت۔
ٹیکیپنیا:
تیز رفتار آر آر اکثر جسمانی مشقت کا نتیجہ ہوتا ہے۔ طبی بیماری اور ہوا کے راستے میں رکاوٹ دیگر عام وجوہات ہیں۔
Tachypnea جسم کی تیزابیت کی کیفیت میں عدم توازن یا سانس کے پٹھوں کی تھکن کا باعث بن سکتا ہے۔
APNEA:
سانس کی عدم موجودگی کا علاج ایئر وے کے دوبارہ جائزہ کے ساتھ کیا جانا چاہئے جس کے بعد میکینیکل وینٹیلیشن کی تیزی سے شروعات کی جائے، عام طور پر بیگ والو ماسک کے ذریعے۔
جو مریض کبھی کبھار ہانپتے ہیں ان کو اس وقت تک اپنیک سمجھا جانا چاہئے جب تک کہ دوسری صورت ثابت نہ ہوجائے۔
ایئر وے مینجمنٹ
غیر معمولی سانس لینے کا علاج کیا جانا چاہئے۔
غیر معمولی کی تعریف وسیع ہے، درج ذیل کو دیکھیں:
- اتلی سینے کا عروج اور گرنا
- شور سانس لینا (گھرگھراہٹ، خراٹے، خراٹے)
- سانس لینے میں دشواری (پٹھوں کا استعمال گردن/پسلیاں/پیٹ، ناک بھڑکنا، یا تپائی پوزیشننگ۔)
غیر معمولی سانس لینے کا انتظام درج ذیل مراحل میں ہوتا ہے:
(زیادہ تر معاملات میں انتظام ایئر وے کے باقاعدگی سے دوبارہ جائزہ اور اعلی سطح کی دیکھ بھال میں منتقل ہونے تک آکسیجن کے انتظام پر مشتمل ہوگا۔)
- ایئر وے کھولنا
- پیٹنسی کا اندازہ لگانا (ہوا کا بہاؤ اور رکاوٹ کی موجودگی)
- ناک کی کینول یا ماسک کے ذریعے آکسیجن کا انتظام
BVM کے ساتھ سانس لینے میں مدد کرنا اگر مریض غیر ذمہ دار ہے یا اگر جلد نیلی ہے (سیانوٹک)
خاص آبادی
اوسطا ادھیڑ عمر کے بالغوں کے مقابلے میں بچوں کے مریضوں اور جیریاٹرک مریضوں میں آکسیجن کی مختلف مانگ ہوتی ہے۔
اس سے سانس کی شرح، گہرائی اور معیار کے لیے عام اقدار میں فرق ہوتا ہے۔
اطفال:
اطفال کے مریض درمیانی عمر کے بالغوں کے مقابلے میں بہت تیزی سے سانس لیتے ہیں لیکن ان کی ہر سانس کا حجم کم ہوتا ہے۔
عین متوقع سانس کی شرح عمر کے ساتھ نمایاں طور پر مختلف ہوتی ہے۔
جان لیں کہ نوزائیدہ بچوں کی رفتار 30 سے 50 bpm پر ہونی چاہیے، اور ایک ماہ سے 12 سال کے بچوں کی عمر 30 سے 20 کے درمیان ہونی چاہیے۔
غیر معمولی سانس لینے والے بچوں کے مریض تیزی سے سڑ سکتے ہیں اور تھوڑی سی وارننگ کے ساتھ جان لیوا طور پر غیر مستحکم ہو سکتے ہیں۔
جراثیمی:
جراثیمی مریضوں کو عام طور پر پھیپھڑوں کے فنکشن میں کمی اور بنیادی طبی مسائل کی عام موجودگی کی وجہ سے آکسیجن کی ضرورت بڑھ جاتی ہے۔
یہ ایک وسیع عام رینج کی طرف جاتا ہے۔
صحت مند بزرگ مریضوں کی شرح 12 سے 18 تک ہونی چاہیے، جبکہ غیر صحت مند مریضوں کی تعداد 25 تک ہو سکتی ہے اور اگر بصورت دیگر علامات ظاہر نہ ہوں تو اسے نارمل سمجھا جائے۔
اطفال کے مریضوں کی طرح، غیر معمولی سانس لینے والا بوڑھا مریض تیزی سے گل سکتا ہے یہاں تک کہ بظاہر مستحکم ہو۔
حمل کے دوران ایئر وے کا انتظام:
حمل سانس لینے کو زیادہ مشکل بناتا ہے۔
بڑھتے ہوئے جنین سے اوپر کی طرف بڑھتا ہوا دباؤ ڈایافرام کی نیچے کی طرف حرکت کو روکتا ہے، قدرتی طور پر، حمل کے دوران عورت کو سانس لینے میں دشواری اور بڑھ جاتی ہے۔
تیسرے سہ ماہی میں، بہت سی خواتین آلات کے پٹھوں کا زیادہ استعمال کرتی ہیں جو کوسٹوکونڈرائٹس کا سبب بن سکتی ہیں۔
لیٹے ہوئے (جھوٹ یا ٹیک لگائے ہوئے) پوزیشنیں حمل سے متعلق سانس لینے میں دشواری کو مزید خراب کرتی ہیں۔
حمل کی وجہ سے ہونے والی ڈیسپنیا بھی اسی طرح مریض کو اوپر بٹھا کر یا بستر کے سر کو 45° یا اس سے زیادہ زاویہ پر بلند کر کے آرام حاصل کر سکتی ہے۔
جڑواں یا تین بچوں والے مریضوں کو بچہ دانی کی نمایاں نشوونما کی وجہ سے اضافی آکسیجن کی ضرورت پڑ سکتی ہے۔
یہ دوسری سہ ماہی کے اوائل میں ہوسکتا ہے۔
یہ بھی پڑھیں:
سڑک حادثے کے بعد ایئر وے مینجمنٹ: ایک جائزہ
ٹریچیل انٹوبیشن: مریض کے لئے مصنوعی ایئر وے کب ، کیسے اور کیوں بنانا ہے
نوزائیدہ، یا نوزائیدہ گیلے پھیپھڑوں کا سنڈروم کیا ہے؟
ٹرومیٹک نیوموتھورکس: علامات، تشخیص اور علاج
کھیت میں تناؤ نیوموتھوریکس کی تشخیص: سکشن یا اڑانا؟
نیوموتھوریکس اور نیومومیڈیاسٹینم: پلمونری باروٹراوما کے مریض کو بچانا
ایمرجنسی میڈیسن میں اے بی سی، اے بی سی ڈی اور اے بی سی ڈی ای کا اصول: بچانے والے کو کیا کرنا چاہیے
ایک سے زیادہ پسلی کا فریکچر، فلیل چیسٹ (پسلی والیٹ) اور نیوموتھوریکس: ایک جائزہ
اندرونی ہیمرج: تعریف، وجوہات، علامات، تشخیص، شدت، علاج
AMBU بیلون اور بریتھنگ بال ایمرجنسی کے درمیان فرق: دو ضروری آلات کے فائدے اور نقصانات
ایمرجنسی میڈیسن میں ٹراما کے مریضوں میں سروائیکل کالر: اسے کب استعمال کیا جائے، یہ کیوں ضروری ہے
صدمے کو نکالنے کے لئے KED نکالنے کا آلہ: یہ کیا ہے اور اسے کیسے استعمال کیا جائے۔
ایمرجنسی ڈیپارٹمنٹ میں ٹرائیج کیسے کی جاتی ہے؟ اسٹارٹ اور سیسیرا کے طریقے
سینے کا صدمہ: طبی پہلو، تھراپی، ایئر وے اور وینٹیلیٹری اسسٹنس



