Синдром на Айзенменгер: разпространение, причини, симптоми, признаци, диагноза, лечение, спортни дейности
Синдромът на Айзенменгер е набор от симптоми и признаци, причинени от рядка и сложна асоциация на сърдечно-съдови аномалии, водещи до белодробна хипертония с двупосочен или обратен шънт с интракардиална или аорто-белодробна комуникация
Синдромът на Айзенменгер често води до внезапна смърт
Исторически произход
Синдромът на Айзенменгер е кръстен на Виктор Айзенменгер, който го описва за първи път през 1897 г.
През 1958 г. Пол Ууд е първият, който използва термина „комплекс на Айзенменгер“.
радиопредаване
Разпространението е 1-9/10000.
Възраст на начало
Синдромът на Айзенменгер обикновено се развива преди пубертета, но може да се появи и в юношеството или в ранна зряла възраст.
Започва след двегодишна възраст, средно около четиринадесетгодишна възраст.
Засяга както мъже, така и жени.
ЕКГ ОБОРУДВАНЕ И ДЕФИБРИЛАТОРИ? ПОСЕТЕТЕ ЩАДКАТА НА ZOLL НА СПЕШНОТО ЕКСПО
Причини
Синдромът на Айзенменгер се дължи на комуникацията между двете сърдечни камери, в резултат на вроден дефект или хирургично създаден шънт, който позволява на кислородната кръв да рециркулира обратно в дясната камера и в белите дробове.
С течение на времето може да се развие повишаване на белодробната резистентност, което в крайна сметка води до тежка белодробна хипертония, двупосочен шънт с прогресивно нарастващ дясно-ляв шънт.
Сърдечни малформации, водещи до синдром на Айзенменгер
Дефект на междукамерната преграда (присъстващ самостоятелно или в тетралогията на Fallot или пенталогия на Fallot), ако не се лекува, може да доведе до развитие на синдрома.
Други сърдечни дефекти, които могат да доведат, ако не се лекуват, до синдрома на Айзенменгер са:
- pervious arteriosus;
- аорто-белодробен прозорец;
- предсърдно септален дефект;
- частично аномално венозно връщане (някои белодробни вени се свързват с дясното предсърдие вместо с лявото предсърдие);
- truncus arteriosus.
Рискови фактори
Бебетата, които имат голям дефект на камерната преграда, дефект на предсърдната преграда или персистиращ открит артериален дуктус при раждане, имат по-висок риск от развитие на синдрома на Айзенменгер.
Предотвратяване
Синдромът на Айзенменгер може да бъде предотвратен чрез коригираща хирургия, преди да настъпят промени в белите дробове.
Симптоми и признаци на синдрома на Айзенменгер
Клиничните симптоми на синдрома включват:
- липса на въздух (особено по време на тренировка),
- умора,
- летаргия,
- виене на свят,
- цианоза (синкав цвят на кожата),
- синкоп,
- хепатомегалия,
- периферни отоци,
- разтягане на шия вени,
- болка в гърдите
- сърцебиене,
- предсърдни и камерни аритмии.
Ляво-десният шънт, дължащ се на синдрома на Айзенменгер, е отговорен за системната кислородна десатурация, водеща до:
- хемоптиза (по-късен признак),
- вторична полицитемия,
- хипервискозитет, хемоптиза,
- събития от централната нервна система (като мозъчни абсцеси или инсулти),
- тромбоза на белодробната артерия,
- последствия от повишен оборот на червените кръвни клетки, като напр
- хиперурикемия, причиняваща подагра
- хипербилирубинемия, причиняваща холелитиаза,
- дефицит на желязо със или без анемия.
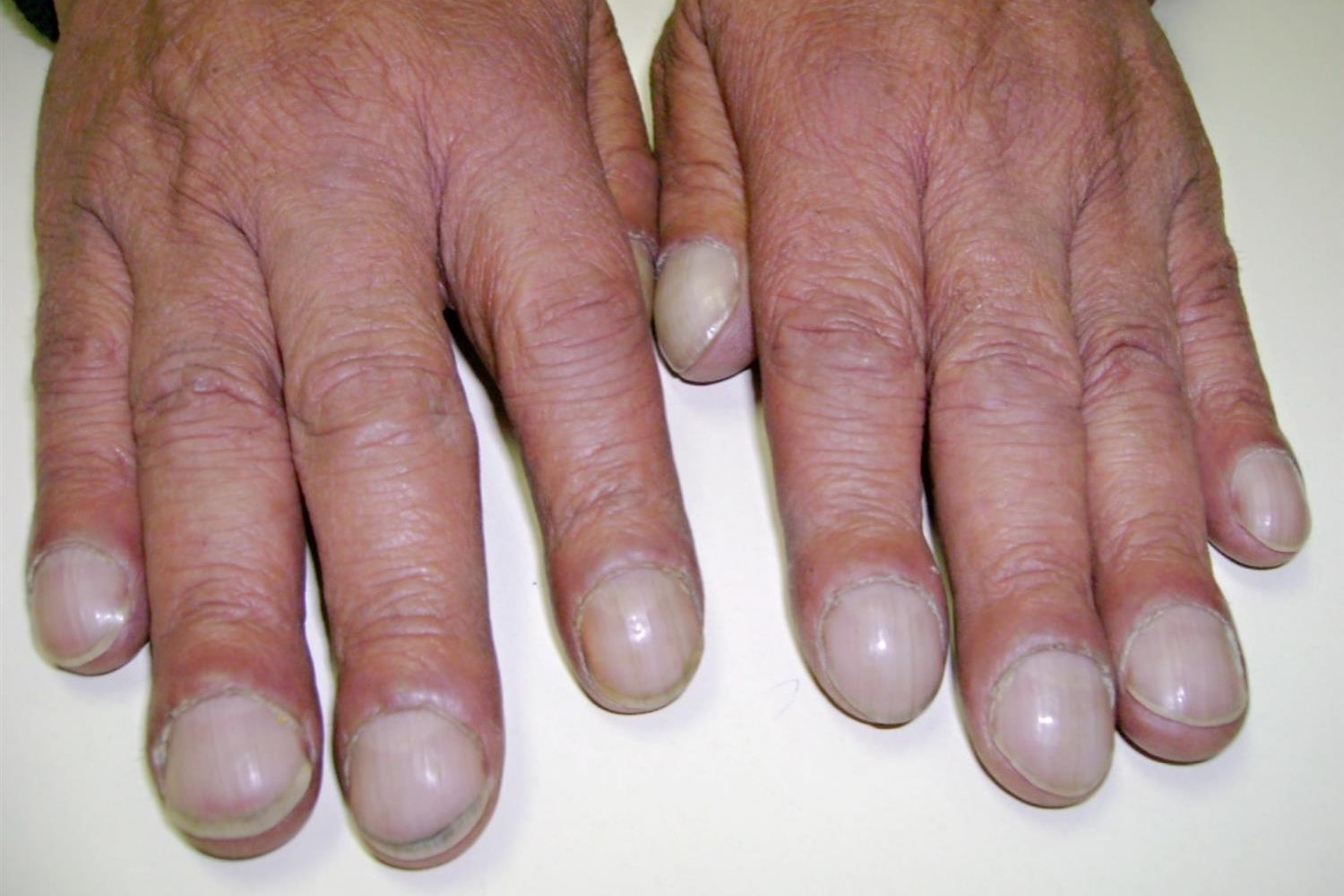
Възможно е да има дигитален хипократизъм („пръсти на тъпанчето“, вижте изображението по-долу) и сърдечни шумове.
- мозъчни емболии,
- ендокардит,
- дясно сърдечна недостатъчност (свързана с хепатомегалия, периферен оток, разширение на югуларните вени),
- внезапна смърт.
Вторичната полицитемия обикновено причинява следните симптоми и признаци:
- преходна исхемична атака с неясен говор,
- зрителни проблеми,
- главоболие,
- повишена умора,
- признаци на тромбоемболизъм.
Болката в корема може да е резултат от холелитиаза.
Болезненият подагрозен артрит може да е резултат от хиперурикемия.
Пациентите са изложени на висок риск от заболеваемост и смъртност при раждане.
Диагноза
Диагнозата на синдрома на Айзенменгер се основава на клиничната картина, аномалиите на електрокардиограмата и образната диагностика.
При физикален преглед се забелязват централна цианоза и дигитален хипократизъм.
Често се отбелязват признаци на декомпенсация на дясната камера (като хепатомегалия, периферен оток, раздуване на вените на врата).
При палпация се открива дясната камера.
При аускултация може да се чуе холосистолен шум от трикуспидална недостатъчност в долната лява граница на гръдната кост; рязко намаляващ протодиастоличен шум от белодробна недостатъчност може също да се чуе по лявата граница на гръдната кост.
Силен, единичен втори сърдечен тон (S2) е постоянна находка, а щракането на белодробно изтласкване е често.
Диагнозата се потвърждава с електрокардиограма, ехокардиография с цветен доплер, рентгенография на гръдния кош, катетеризация на сърцето и измерване на налягането в белодробната артерия.
Лабораторни тестове
При пациенти със синдром на Айзенменгер, лабораторните изследвания показват полицитемия с хематокрит > 55%.
Повишеният оборот на еритроцитите може да отразява състояние на дефицит на желязо (напр. таласемия), хиперурикемия и хипербилирубинемия.
Дефицитът на желязо може да бъде свързан с желязодефицитна анемия и може да бъде идентифициран чрез измерване на сатурация на трансферин и феритин.
електрокардиограма
При пациент със синдром на Айзенменгер електрокардиограмата показва:
- хипертрофия на дясната камера,
- дясно аксиално отклонение,
- случайна дилатация и хипертрофия на дясното предсърдие.
Рентгенова снимка на гърдите
При пациент със синдром на Айзенменгер рентгеновата снимка на гръдния кош показва:
- изпъкнали централни белодробни артерии,
- ампутация на белодробни съдови окончания,
- уголемяване на дясното сърце.
Терапия
Няма специфична терапия, която да излекува синдрома: основният фокус на грижите за пациенти със синдром на Айзенменгер е да се избягват състояния, които могат да влошат синдрома, като бременност, намален циркулационен обем, изометрични упражнения, пушене на цигари или дейности на голяма надморска височина.
Допълнителният кислород може да осигури известна полза. Хирургията по принцип е противопоказана, а при възрастни са възможни само сърдечни и белодробни трансплантации.
Доказано е обаче, че лекарства, способни да намалят белодробното артериално налягане, поне леко увеличават шанса за оцеляване.
Аналозите на простациклин (трепростинил, епопростенол...), ендотелиновите антагонисти (бозентан) и инхибиторите на фосфодиестераза-5 (силденафил, тадалафил...) подобряват ефективността при 6-минутния тест за ходене и намаляват N-терминалния сегмент на мозъчния натриуретичен пропептид.
Агресивната терапия с лекарства за белодробни вазодилататори доведе – при малък брой пациенти – до ясен шънт отляво надясно, което позволява хирургично възстановяване на основния сърдечен дефект и значително намаляване на средното налягане в белодробната артерия.
Полезна е профилактиката на ендокардит преди стоматологично лечение или хирургични процедури, които са склонни да причинят бактериемия.
Симптоматичната полицитемия може да се лекува с предпазливо пускане на кръв, докато хематокритът се понижи от 65% на 55%, докато обемът се попълни с физиологичен разтвор.
Компенсираната асимптоматична полицитемия обаче не изисква кръвопускане, независимо от хематокрита.
Хиперурикемията може да се управлява с алопуринол 300 mg перорално веднъж дневно.
Превантивната антикоагулантна терапия е спорна, тъй като рискът от тромбоза на белодробната артерия и други тромбоемболични явления трябва да бъде балансиран спрямо риска от белодробен кръвоизлив.
Трансплантацията на сърцето и белодробната трансплантация могат да увеличат продължителността на живота, но са запазени за пациенти с тежки симптоми и неприемливо качество на живот.
Спортна дейност
Пациентите със синдрома на Айзенменгер трябва да избягват спортни състезания и всички атлетически дейности с определено ниво на усилие, особено на голяма надморска височина, като каране на ски.
Прогноза на синдрома на Айзенменгер
Синдромът може да бъде избегнат чрез хирургично коригиране на аномалиите, преди те да доведат до белодробни промени; за съжаление, ако дефектите не бъдат коригирани навреме, синдромът се развива и прогнозата се влошава много.
Продължителността на живота зависи от вида и тежестта на дефекта и функцията на дясната камера и средно варира между 20 и 50 години.
Рисковите фактори, които могат да влошат прогнозата са:
- кръвоизливи,
- треска,
- повръщане,
- диария,
- бременността,
- пуерпериум,
- затлъстяване,
- пушене на цигари,
- тежка спортна дейност,
- живеещи на голяма надморска височина,
- живеещи в силно замърсена среда.
смъртност
Феталната смъртност при бременни пациенти със синдром на Айзенменгер е около 25%.
Коефициентът на майчината смъртност надвишава 50%, което означава, че половината от всички жени със синдром на Айзенменгер умират по време на бременност.
Прочетете още:
Педиатрия, нова техника за аблация при тахикардия в Bambino Gesù в Рим
Тахикардия: важни неща, които трябва да имате предвид за лечение
Какво представлява аблацията на тахикардиите с повторно влизане?
Аблация на предсърдно мъждене: какво представлява и как да се лекува
Лечение на предсърдно мъждене с перкутанно затваряне на лявото предсърдие
Предсърдно мъждене: какво представлява и как да го лекуваме