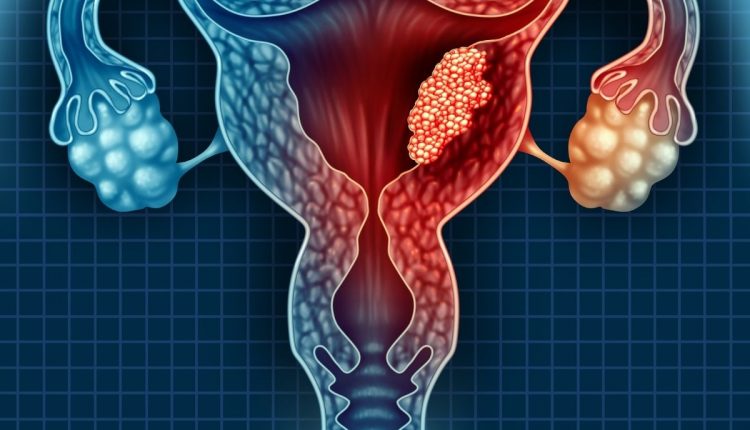
ગર્ભાશયનું કેન્સર: કારણો, લક્ષણો, નિદાન અને સારવાર
ગર્ભાશયની ગાંઠ (ગર્ભાશયનું કેન્સર) - સગર્ભાવસ્થા દરમિયાન ગર્ભને આવકારવા માટે વપરાતું ઊંધુ-નીચું ફનલ-આકારનું સ્ત્રી અંગ - બંને શરીરને અસર કરી શકે છે, એટલે કે ઉપરનો, પહોળો ભાગ, અને ગરદન અથવા સર્વિક્સ, એટલે કે નીચેનો ભાગ જોડાયેલ છે. યોનિ માટે
આ બે ભાગોમાંના દરેક વિવિધ પ્રકારના પેશીના બનેલા છે, જેમાં કોષોનો ઉપયોગ વિવિધ કાર્યો કરવા માટે થાય છે.
ગર્ભાશયનું શરીર આંતરિક અસ્તર સ્તરથી બનેલું છે, જેને એન્ડોમેટ્રીયમ કહેવાય છે.
એન્ડોમેટ્રીયમ એ ઉપકલા અને ગ્રંથીયુકત કોષોથી બનેલું છે, અને માયોમેટ્રીયમ તરીકે ઓળખાતું જાડું બાહ્ય પડ, જે સ્નાયુ કોષોથી બનેલું છે.
ગર્ભાશય સર્વિક્સ, યોનિ સાથે સીધા જોડાણમાં, તેના બદલે બે ભાગોથી બનેલું હોય છે જેને એન્ડોસેર્વિક્સ કહેવાય છે (ગર્ભાશયના શરીરની સૌથી નજીકનો ભાગ) અને એક્ટોસેર્વિક્સ અથવા એક્સોસેર્વિક્સ (યોનિની સૌથી નજીકનો ભાગ).
ગર્ભાશય, કેન્સરના પ્રકારો
આ બે વિસ્તારોને આવરી લેતા કોષો બે અલગ-અલગ પ્રકારના હોય છે: સ્ક્વોમસ એક્ટોસેર્વિક્સમાં જોવા મળે છે અને ગ્રંથીયુકત કોષો એન્ડોસેર્વિક્સમાં જોવા મળે છે.
બે સેલ પ્રકારો કહેવાતા સંક્રમણ ઝોનમાં મળે છે.
ગર્ભાશયની લગભગ તમામ ગાંઠો એન્ડોમેટ્રાયલ કોશિકાઓમાંથી ઉદ્દભવે છે અને તેને એન્ડોમેટ્રાયલ એડેનોકાર્સિનોમાસ કહેવામાં આવે છે (કારણ કે તેઓ ઉપકલા કોશિકાઓ અને ગ્રંથીઓ બંનેને અસર કરે છે જે આ પેશી બનાવે છે).
જો કે, જ્યારે માયોમેટ્રીયમમાં ગાંઠનો વિકાસ થાય છે, ત્યારે તે ગર્ભાશયના સાર્કોમાની હાજરીમાં હોય છે.
જ્યાં સુધી એડેનોકાર્સિનોમાસ સંબંધિત છે, ત્યાં વિવિધ પ્રકારો છે અને તેમાંના મોટાભાગના (80%) કહેવાતા એન્ડોમેટ્રિઓઇડ એડેનોકાર્સિનોમાસ દ્વારા રજૂ થાય છે.
અન્ય દુર્લભ અને વધુ આક્રમક સ્વરૂપો છે: સેરસ કાર્સિનોમા, ક્લિયર સેલ કાર્સિનોમા, મ્યુસીનસ એડેનોકાર્સિનોમા, અવિભાજિત કાર્સિનોમા અને કાર્સિનોસારકોમા, જેમાં વિવિધ જોખમ પરિબળો છે.
સંદર્ભે, જો કે, ની ગાંઠો ગરદન અથવા સર્વિક્સ, તેઓ જે કોષોમાંથી ઉદ્ભવે છે તેના આધારે વર્ગીકૃત કરવામાં આવે છે અને મુખ્યત્વે બે પ્રકારના હોય છે:
- સ્ક્વામસ સેલ કાર્સિનોમા (આશરે 80% સર્વાઇકલ કેન્સર)
- એડેનોકાર્સિનોમા (લગભગ 15%).
અમે સ્ક્વોમસ સેલ કાર્સિનોમા વિશે વાત કરીએ છીએ જ્યારે કેન્સર એંડોસેર્વિક્સના ગ્રંથીયુકત કોષોમાંથી ઉદભવે ત્યારે એક્સોસેર્વિક્સ અને એડેનોકાર્સિનોમાની સપાટીને આવરી લેતા કોષોમાંથી ગાંઠ ઉદભવે છે.
છેવટે, ઓછા સામાન્ય હોવા છતાં (3-5% સર્વાઇકલ ગાંઠ), ત્યાં સર્વિક્સની ગાંઠો હોય છે જેમાં મિશ્ર મેટ્રિક્સ હોય છે અને તેથી તેને એડેનોસ્ક્વામસ કાર્સિનોમાસ તરીકે વ્યાખ્યાયિત કરવામાં આવે છે.
ગર્ભાશયનું કેન્સર કેટલું સામાન્ય છે? જ્યાં સુધી ગર્ભાશયના શરીરનો સંબંધ છે, એન્ડોમેટ્રાયલ નિયોપ્લાઝમ લગભગ તમામ કેસ બનાવે છે: સ્ત્રીઓમાં સૌથી વધુ નિદાન કરાયેલ ગાંઠોમાં આવર્તન દ્વારા તે પાંચમા સ્થાને છે.
આ એવા કેન્સર છે જે મુખ્યત્વે મેનોપોઝ પછી પુખ્ત વયના લોકોને અસર કરે છે, જેમાં 50 વર્ષથી વધુ ઉંમરના લોકોનું પ્રમાણ સૌથી વધુ હોય છે.
ગર્ભાશય સર્વિક્સના સંદર્ભમાં, જો કે, એવું કહી શકાય કે લાંબા સમયથી કેન્સરનું આ સ્વરૂપ સ્ત્રીઓ માટે વિશ્વભરમાં સૌથી વધુ વારંવાર જોવા મળે છે, પરંતુ તાજેતરમાં પરિસ્થિતિ નોંધપાત્ર રીતે બદલાઈ ગઈ છે.
વિકસિત દેશોમાં કેસો અને મૃત્યુની સંખ્યામાં ઘટાડો થવાનું ચાલુ રહે છે, કારણ કે સ્ક્રીનીંગ ટેસ્ટ - પેપ-ટેસ્ટ અને HPV ટેસ્ટ - જે કેન્સરના પ્રારંભિક નિદાન માટે અત્યંત અસરકારક છે.
ગર્ભાશય, શરીરની ગાંઠના લક્ષણો
ગર્ભાશયના શરીરના કેન્સરના કિસ્સામાં, એક લાક્ષણિક લક્ષણ યોનિમાર્ગ રક્તસ્રાવ છે, જે આ હોઈ શકે છે:
- જાતીય સંભોગ પછી
- આંતરમાસિક
- મેનોપોઝ પછી
જો રોગ અદ્યતન તબક્કામાં હોય, તો રક્તસ્રાવ પેલ્વિક પીડા સાથે સંકળાયેલ હોઈ શકે છે, જે નીચલા અંગોને પણ અસર કરી શકે છે, અને વજનમાં ઘટાડો (કોઈ દેખીતા કારણોસર, તેથી મૂળભૂત રીતે આહારની ગેરહાજરીમાં).
સર્વાઇકલ કેન્સરની હાજરીનું બીજું અભિવ્યક્તિ અસામાન્ય યોનિમાર્ગ સ્ત્રાવમાં વધારો હોઈ શકે છે.
સર્વાઇકલ કેન્સરનો કિસ્સો કંઈક અલગ છે
આ કિસ્સામાં, હકીકતમાં, કેન્સરના પ્રારંભિક તબક્કા સામાન્ય રીતે એસિમ્પટમેટિક હોય છે અને ઘણીવાર અંતિમ અભિવ્યક્તિઓ અન્ય બિન-ગાંઠ પેથોલોજીઓ સાથે જોડાઈ શકે છે.
લક્ષણોના કિસ્સામાં, અમે સાક્ષી આપીએ છીએ:
- અસામાન્ય રક્તસ્રાવ (સંભોગ પછી, પીરિયડ્સ વચ્ચે અથવા મેનોપોઝ દરમિયાન)
- રક્તહીન યોનિમાર્ગ સ્રાવ અથવા ડિસપેર્યુનિયા (સંભોગ દરમિયાન દુખાવો).
ગર્ભાશયનું કેન્સર: કારણો
જ્યાં સુધી એન્ડોમેટ્રાયલ કેન્સરનો સંબંધ છે, એસ્ટ્રોજન મુખ્ય કારણ હોવાનું જણાય છે.
હવે તે લગભગ સ્થાપિત થઈ ગયું છે કે પ્રોજેસ્ટેરોન (એક સેક્સ હોર્મોન જે એસ્ટ્રોજનની વિરુદ્ધ પ્રવૃત્તિ કરે છે) દ્વારા પૂરતા પ્રમાણમાં સંતુલિત ન હોય તેવી એસ્ટ્રોજેનિક પ્રવૃત્તિ આ પ્રકારની ગાંઠ થવાનું જોખમ વધારે છે.
ભૂતકાળમાં, હકીકતમાં, મેનોપોઝલ ડિસઓર્ડરનો સામનો કરવાના હેતુથી અને ફક્ત એસ્ટ્રોજન પર આધારિત હોર્મોનલ ઉપચારનો ઉપયોગ, એન્ડોમેટ્રાયલ કેન્સરની ઘટનાઓમાં ટોચનું કારણ બને છે.
આ ધારણાથી શરૂ કરીને, તે તમામ સ્થિતિઓ કે જે એસ્ટ્રોજનના સંપર્કમાં વધારો કરે છે, જેમ કે માસિક ચક્રની વહેલી શરૂઆત, અંતમાં મેનોપોઝ અને ગર્ભાવસ્થાની ગેરહાજરી, એન્ડોમેટ્રાયલ કેન્સરની શરૂઆત માટે સંભવિત જોખમી પરિબળો છે.
આ દૃષ્ટિકોણથી, ગર્ભનિરોધક ગોળીનો ઉપયોગ, જેમાં એસ્ટ્રોજન અને પ્રોજેસ્ટેરોનના સંતુલિત ડોઝનો સમાવેશ થાય છે, તે રક્ષણાત્મક પરિબળનું પ્રતિનિધિત્વ કરે છે.
વધુ પૂર્વસૂચક પરિબળો વય (50 વર્ષ પછી ટોચની ઘટનાઓ), સ્થૂળતા, ડાયાબિટીસ મેલીટસ અને હાયપરટેન્શન છે, જે સામાન્ય વસ્તીની તુલનામાં કેન્સર થવાનું જોખમ લગભગ 3-4 ગણું વધારે છે.
જો આપણે તેના બદલે સર્વાઇકલ કેન્સર વિશે વાત કરીએ, તો મુખ્ય જોખમ પરિબળ હ્યુમન પેપિલોમાવાયરસ (HPV) ચેપ દ્વારા રજૂ થાય છે જે મુખ્યત્વે જાતીય રીતે પ્રસારિત થાય છે.
કોન્ડોમ, આ કિસ્સામાં, ચેપ સામે સંપૂર્ણપણે રક્ષણ આપતું નથી, કારણ કે કોન્ડોમ દ્વારા આવરી લેવામાં આવતી ન હોય તેવા ત્વચાના વિસ્તારોના સંપર્ક દ્વારા પણ વાયરસ પ્રસારિત થઈ શકે છે.
જાતીય પ્રવૃત્તિની પ્રારંભિક શરૂઆત, બહુવિધ જાતીય ભાગીદારો અથવા એક અવિભાજ્ય ભાગીદાર ચેપનું જોખમ વધારી શકે છે, તેમજ રોગપ્રતિકારક સ્થિતિ જે ઘણા કારણો સાથે સંકળાયેલ હોઈ શકે છે (ઉદાહરણ તરીકે એચઆઈવી, એઈડ્સ વાયરસ અથવા અગાઉના અંગ સાથેનો ચેપ. ટ્રાન્સપ્લાન્ટ).
કોઈ પણ સંજોગોમાં, એ યાદ રાખવું જરૂરી છે કે એચપીવીની 100 થી વધુ જાતોમાંથી માત્ર કેટલીક જ ઓન્કોજેનિક સંભવિતતા ધરાવે છે અને પેપિલોમાના સંપર્કમાં આવનારી મોટાભાગની સ્ત્રીઓ ભવિષ્યના પરિણામો વિના માત્ર તેમની પોતાની રોગપ્રતિકારક શક્તિને કારણે ચેપને નાબૂદ કરવામાં સક્ષમ છે. આરોગ્ય
છેવટે, સર્વાઇકલ કેન્સરનું જોખમ વધારવા માટે સક્ષમ અન્ય પરિબળો સિગારેટનું ધૂમ્રપાન, કુટુંબમાં આ ગાંઠ સાથે નજીકના સંબંધીઓની હાજરી, ફળો અને શાકભાજીનો ઓછો ખોરાક, સ્થૂળતા અને કેટલાક અભ્યાસો અનુસાર, ક્લેમીડીયલ કેન્સર પણ છે. ચેપ
ગર્ભાશયના કેન્સરનું નિદાન
કોર્પસ ગર્ભાશયની ગાંઠના સંદર્ભમાં, નિદાનના દૃષ્ટિકોણથી, ટ્રાંસવાજિનલ અલ્ટ્રાસાઉન્ડ એ પ્રથમ પરીક્ષા છે જેમાં દર્દીને આધિન કરવામાં આવે છે, જે એન્ડોમેટ્રાયલ મ્યુકોસાના સંભવિત જાડા થવાની ચકાસણી કરવા માટે છે.
અહીં, જો યોગ્ય હોય તો, ઉપકલા પેશીઓના નમૂનાના અનુગામી પ્રયોગશાળા વિશ્લેષણ માટે બાયોપ્સી પણ કરવામાં આવશે.
આ હેતુ માટે સૌથી વધુ ઉપયોગમાં લેવાતી પ્રક્રિયા હિસ્ટરોસ્કોપી છે, જે સ્ત્રીરોગચિકિત્સકને ગર્ભાશયની પોલાણની કલ્પના કરવાની મંજૂરી આપે છે - ટોચ પર નાના વિડિયો કેમેરાથી સજ્જ હિસ્ટરોસ્કોપ દ્વારા - અને સંભવતઃ બાયોપ્સી સાથે આગળ વધો.
ગર્ભાશયનું કેન્સર, કઈ પરીક્ષાઓ કરવી?
એકવાર ઑન-સાઇટ નિદાન પૂર્ણ થઈ જાય, પછી લસિકા ગાંઠો અથવા અન્ય અવયવોમાં રોગના સંભવિત પ્રસારનું મૂલ્યાંકન કરવા માટે ડાયગ્નોસ્ટિક ઇમેજિંગ (Tac, MRI, Pet) નો ઉપયોગ જરૂરી છે.
બીજી તરફ, જો પેપ સ્મીયર અથવા એચપીવી પરીક્ષણ નિયમિતપણે કરવામાં આવે તો સર્વાઇકલ કેન્સરનું નિદાન ખૂબ જ પ્રારંભિક અથવા તો પૂર્વ-કેન્સર અવસ્થામાં થઈ શકે છે.
પરીક્ષણોના પરિણામોના આધારે, સ્ત્રીરોગચિકિત્સક એ મૂલ્યાંકન કરશે કે કયા હસ્તક્ષેપને અપનાવવો જોઈએ, પૂર્વ-કેન્સરિયસ ફેરફારના જોખમને આધારે.
વિસંગતતાઓના કિસ્સામાં, કોલપોસ્કોપી સાથે આગળ વધવું શક્ય છે, એક બહારના દર્દીઓની પરીક્ષા કે જે પેશીઓના વિસ્તૃત દૃશ્ય દ્વારા સર્વિક્સના સ્તરે કોઈપણ ફેરફારોને ઓળખવા માટે પરવાનગી આપે છે.
જો જરૂરી હોય તો, વધુ ઊંડાણપૂર્વકની તપાસ મેળવવા માટે આ તબક્કે લક્ષિત બાયોપ્સી પણ કરવામાં આવે છે.
જ્યારે સર્વાઇકલ કેન્સરનું નિદાન થાય છે, ત્યારે ગાંઠની હદનું વધુ સચોટ મૂલ્યાંકન કરવા માટે કમ્પ્યુટેડ ટોમોગ્રાફી (CT), મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ અથવા પોઝીટ્રોન એમિશન ટોમોગ્રાફી (PET) જેવા પરીક્ષણોનો આદેશ આપવામાં આવી શકે છે.
ઇવોલ્યુશન
FIGO (ઇન્ટરનેશનલ ફેડરેશન ઑફ ગાયનેકોલોજી એન્ડ ઑબ્સ્ટેટ્રિક્સ) વર્ગીકરણ પ્રણાલી મુજબ, કોર્પસ યુટેરી તેમજ સર્વિક્સના કેન્સરને, શરીરમાં તે કેટલું વ્યાપક છે તેના આધારે, I થી IV સુધીના ચાર તબક્કામાં વિભાજિત કરી શકાય છે. .
અન્ય કેન્સરની જેમ, સ્ટેજ જેટલો ઓછો હોય છે (અને પરિણામે કેન્સર ઓછું સામાન્ય હોય છે) અને ઈલાજની શક્યતાઓ વધારે હોય છે.
ગર્ભાશયના કેન્સરની સારવાર
ગર્ભાશયના કેન્સરની સારવાર કયા તબક્કે તેનું નિદાન થાય છે તેનાથી પ્રભાવિત થાય છે.
આવશ્યકપણે ત્રણ સંભવિત અભિગમો છે: સર્જરી, કીમોથેરાપી અને રેડિયોથેરાપી (ક્યારેક સંયોજનમાં).
રેડિકલ હિસ્ટરેકટમી, એટલે કે સમગ્ર અંગને દૂર કરવું એ સૌથી વધુ વારંવાર લાગુ પડતો સારવાર વિકલ્પ છે.
એવા કિસ્સાઓમાં કે જ્યાં રોગ વધુ અદ્યતન તબક્કામાં હોય, એ પણ ધ્યાનમાં લેતા કે નિયોપ્લાઝમ લગભગ હંમેશા મેનોપોઝલ સ્ત્રીઓમાં થાય છે (હિસ્ટરેકટમીમાં પ્રજનનક્ષમતાનું નુકસાન સામેલ છે), અંડાશય અને ફેલોપિયન ટ્યુબને દૂર કરવાનું પણ શક્ય છે.
શસ્ત્રક્રિયા રેડિયોથેરાપી દ્વારા અનુસરવામાં આવે છે, જે આ કિસ્સામાં આંતરિક પણ હોઈ શકે છે. બ્રેકીથેરાપી યોનિમાર્ગ દ્વારા નાના ઇંડા દાખલ કરીને શક્ય છે જે એકવાર સર્વિક્સ સુધી પહોંચે ત્યારે કિરણોત્સર્ગ ઉત્સર્જન કરવામાં સક્ષમ હોય છે.
કોઈ પણ સંજોગોમાં, રેડિયોથેરાપી રોગ પછી ગર્ભવતી થવાની સંભાવનાને બાકાત રાખતી નથી (જો તમે પ્રજનનક્ષમતા જાળવણીની સારવાર પસાર કરી હોય તો).
બીજી બાજુ, કીમોથેરાપી એ ગર્ભાશયના શરીરના કેન્સરના વધુ અદ્યતન સ્વરૂપો માટે આરક્ષિત પ્રક્રિયા છે.
ફાર્માકોલોજિકલ દૃષ્ટિકોણથી, જ્યાં ગાંઠમાં એસ્ટ્રોજન અથવા પ્રોજેસ્ટોજેન્સ માટે ચોક્કસ રીસેપ્ટર્સ હોય છે - હોર્મોન ઉપચાર પણ સોંપવામાં આવી શકે છે, હોર્મોનલ પ્રવૃત્તિને અવરોધિત કરવામાં સક્ષમ પદાર્થોનું સંચાલન કરીને, જે રોગના વિકાસના પરિબળોમાંના એક માનવામાં આવે છે.
હાલમાં, જો આપણે પ્રોફીલેક્સિસ વિશે વિચારીએ, તો એન્ડોમેટ્રાયલ કેન્સર માટે કોઈ ચોક્કસ પગલાં નથી પરંતુ માત્ર નાની યુક્તિઓ છે જે જોખમ ઘટાડવામાં મદદ કરી શકે છે.
સારી ટેવો
પોષણ અને હોર્મોનલ ઉપચારો, ઉદાહરણ તરીકે, મહત્વપૂર્ણ ભૂમિકા ભજવે છે અને તેથી તંદુરસ્ત આહારનું પાલન કરવું અને શરીરનું સામાન્ય વજન જાળવવું ઇચ્છનીય રહેશે.
નિયમિત શારીરિક વ્યાયામ પણ કરો અને, જો હોર્મોન રિપ્લેસમેન્ટ થેરાપીનો ઉપયોગ કરવો જરૂરી હોય, તો ગાયનેકોલોજિસ્ટ સાથે મળીને જોખમો અને ફાયદાઓનું મૂલ્યાંકન કરો, તમારી જરૂરિયાતોને અનુરૂપ સારવાર પસંદ કરો.
સર્વાઇકલ કેન્સરના કિસ્સામાં, રોગનિવારક અભિગમની પસંદગી મુખ્યત્વે રોગના તબક્કા સાથે જોડાયેલી હોય છે (પરંતુ વધુ સામાન્ય સિદ્ધાંતો જેમ કે વ્યક્તિની આરોગ્યની સ્થિતિ, ઉંમર અને જરૂરિયાતો સાથે પણ).
પ્રારંભિક તબક્કામાં, જ્યારે ગાંઠ પૂર્વ-આક્રમક તબક્કામાં હોય અને જખમ ઓછા-ગ્રેડના હોય, ત્યારે ક્રાયોસર્જરી અથવા લેસર સર્જરીનો ઉપયોગ કરી શકાય છે, જે રોગગ્રસ્ત કોષોને સ્થિર કરવા અથવા બાળવા માટે અનુક્રમે ઠંડા અથવા લેસર બીમનો ઉપયોગ કરે છે.
આ તકનીકોને વિનાશક તરીકે વ્યાખ્યાયિત કરવામાં આવે છે, કારણ કે હિસ્ટોલોજીકલ નમૂનાનો નાશ થાય છે અને તેથી વધુ ઊંડાણપૂર્વક વિશ્લેષણ માટે ઉપલબ્ધ નથી.
કિસ્સાઓમાં, મધ્યમ અથવા ગંભીર ડિસપ્લેસિયાને બદલે, પસંદગી કહેવાતા કોનાઇઝેશન પર પડી શકે છે, એક ઓપરેશન જેમાં અંગના કાર્ય અને બાળકોની સંભાવના સાથે સમાધાન કર્યા વિના જખમ સાથેના પત્રવ્યવહારમાં પેશીઓના શંકુને દૂર કરવામાં આવે છે.
સૌથી આક્રમક તકનીકો
જો, બીજી બાજુ, ગાંઠ વધુ વ્યાપક હોય, તો હિસ્ટરેકટમી કરવામાં આવે છે, એક ઓપરેશન જેમાં ગર્ભાશયને સંપૂર્ણ રીતે દૂર કરવાનો સમાવેશ થાય છે.
રેડિયેશન થેરાપી, જે કિરણોત્સર્ગ સાથે કેન્સરના કોષોને લક્ષ્ય બનાવે છે, તે સ્થાનિક રીતે અદ્યતન રોગ માટે માન્ય સારવાર છે, સામાન્ય રીતે કીમોથેરાપી (રેડિયોકેમોથેરાપી) સાથે સંયોજનમાં.
પરંપરાગત રેડિયોથેરાપી જેમાં કિરણોત્સર્ગનો સ્ત્રોત બાહ્ય હોય છે, તેમાં બ્રેકીથેરાપી પણ ઉમેરવી જોઈએ, એટલે કે કિરણોત્સર્ગનું ઉત્સર્જન કરતા નાના ઇંડાના ગર્ભાશયમાં દાખલ કરવું.
બાહ્ય ઉપચાર અને બ્રેકીથેરાપી બંને પ્રજનન પ્રણાલીને અકબંધ રાખે છે અને, ઘણા કિસ્સાઓમાં, સામાન્ય જાતીય જીવન જીવવાની ક્ષમતામાં ફેરફાર કરતા નથી.
સર્વાઇકલ કેન્સરની સારવાર માટેની ત્રીજી રીત, જોકે અદ્યતન અથવા આક્રમક પ્રકારો માટે આરક્ષિત છે, તે કિમોચિકિત્સા છે: ગાંઠ સામે વિવિધ દવાઓનો નસમાં વહીવટ, ઘણીવાર એકબીજા સાથે જોડાય છે, જેમાં સિસ્પ્લેટિન, પેક્લિટાક્સેલ અને એલ એન્ટિએન્જીયોજેનિક બેવેસીઝુમાબનો સમાવેશ થાય છે.
પણ વાંચો
ઇમરજન્સી લાઇવ હજી વધુ…લાઇવ: આઇઓએસ અને એન્ડ્રોઇડ માટે તમારા ન્યૂઝપેપરની નવી ફ્રી એપ ડાઉનલોડ કરો
ગર્ભાશય-યોનિમાર્ગ પ્રોલેપ્સ: સૂચવેલ સારવાર શું છે?
પેશાબની નળીઓનો વિસ્તાર ચેપ: સિસ્ટીટીસના લક્ષણો અને નિદાન
સિસ્ટીટીસ, એન્ટિબાયોટિક્સ હંમેશા જરૂરી નથી: અમે બિન-એન્ટીબાયોટિક પ્રોફીલેક્સિસ શોધીએ છીએ
પોલિસિસ્ટિક અંડાશય સિન્ડ્રોમ: ચિહ્નો, લક્ષણો અને સારવાર
Vulvodynia: લક્ષણો શું છે અને તેની સારવાર કેવી રીતે કરવી
Vulvodynia શું છે? લક્ષણો, નિદાન અને સારવાર: નિષ્ણાત સાથે વાત કરો
પેરીટોનિયલ પોલાણમાં પ્રવાહીનું સંચય: એસાઇટિસના સંભવિત કારણો અને લક્ષણો
તમારા પેટના દુખાવાનું કારણ શું છે અને તેની સારવાર કેવી રીતે કરવી
પેલ્વિક વેરીકોસેલ: તે શું છે અને લક્ષણોને કેવી રીતે ઓળખવા
શું એન્ડોમેટ્રિઓસિસ વંધ્યત્વનું કારણ બની શકે છે?
ટ્રાન્સવાજિનલ અલ્ટ્રાસાઉન્ડ: તે કેવી રીતે કામ કરે છે અને તે કેમ મહત્વનું છે
Candida Albicans અને યોનિમાર્ગના અન્ય સ્વરૂપો: લક્ષણો, કારણો અને સારવાર
Vulvovaginitis શું છે? લક્ષણો, નિદાન અને સારવાર
પોલિસિસ્ટિક અંડાશય સિન્ડ્રોમ: ચિહ્નો, લક્ષણો અને સારવાર
રેડિયોથેરાપી: તેનો શું ઉપયોગ થાય છે અને તેની અસરો શું છે
અંડાશયના કેન્સર: લક્ષણો, કારણો અને સારવાર
પોલિસિસ્ટિક અંડાશય સિન્ડ્રોમ (PCOS): તેના લક્ષણો શું છે અને તેની સારવાર કેવી રીતે કરવી
યુરેથ્રલ સ્ટેનોસિસ: વ્યાખ્યા, કારણો, લક્ષણો, નિદાન અને સારવાર
મૂત્રાશય પ્રોલેપ્સ: શું તમે તેનાથી પીડાય છે? તમારે શું કરવાની જરૂર છે તે અહીં છે



