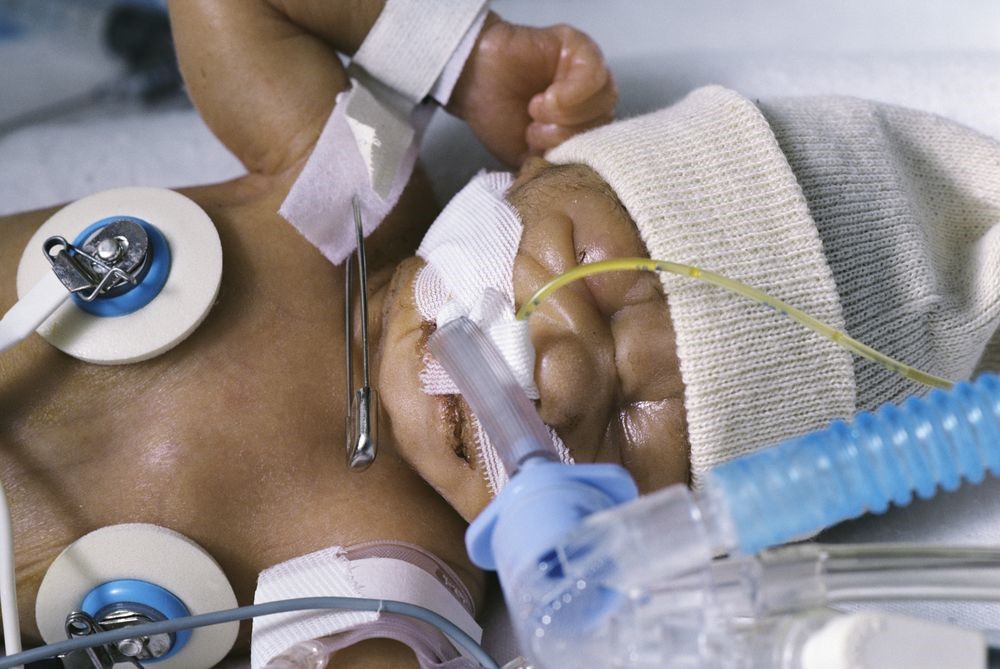
Педиатрическая интубация: достижение хорошего результата
Детская интубация — это процедура, которую необходимо полностью понимать: недоношенность и незрелое развитие легочной системы, тяжелые заболевания, травмы, передозировка, аспирация и другие сердечно-легочные состояния требуют защиты дыхательных путей и создания безопасных и надежных средств для вентиляции.
Младенцы и дети претерпевают анатомические изменения по мере взросления, причем различия наиболее выражены в возрасте до 2 лет.
Между 2 и 8 годами дыхательные пути находятся в переходном состоянии, и к 8 годам анатомия сравнима с маленьким взрослым человеком.1
У детей есть несколько отличий в анатомии дыхательных путей, включая более крупный язык, более крупный и гибкий надгортанник, узкое перстневидное кольцо и более высокое и более переднее отверстие голосовой щели.
В младенчестве голосовая щель расположена на уровне С1, перемещаясь вниз к С3-С5 примерно в возрасте 7 лет и, наконец, достигая С4-С6.1
Трахея короче, уже и более податлива.2
От рождения до примерно 2 лет наблюдается меньший контроль дыхания, неэффективное использование дыхательной мускулатуры, другая механика дыхательных путей и легких и более высокая скорость основного обмена (повышает риск быстрой десатурации во время интубации).
Эти факторы приводят к более высокому риску сердечно-дыхательной недостаточности, которая еще более выражена во время процедуры интубации у новорожденных и детей.
Общая емкость легких (ОЕЛ) и функциональная остаточная емкость (ФОЕ) ниже, грудная клетка более податлива, в то время как легкие менее податливы.
Эти проблемы вызывают повышенную тенденцию к захвату воздуха и раннему закрытию конечных дыхательных путей.2
Подготовка к детской интубации
Обучение неонатальной/педиатрической интубации может проводиться с использованием моделирования, чтобы обеспечить контролируемую и безопасную обстановку, дать команде время для улучшения коммуникации, попрактиковаться в использовании различных вспомогательных средств для интубации и отработать различные сценарии, чтобы подготовиться к изменяющимся условиям или особым обстоятельствам.
Наличие контрольного списка интубации оказалось очень полезным, чтобы убедиться, что все Оборудование доступны и функционируют, соответствующие лекарства и соответствующие дозы были проверены и подготовлены, а бригада интубаторов подготовлена и готова к процедуре.
Образцы контрольных списков легко доступны, и при необходимости команда может настроить их в соответствии с особенностями своего учреждения.2-3
Оценка состояния пациента перед интубацией необходима для оценки анатомии и проверки гемодинамического и легочного статуса.
Из-за анатомических различий, упомянутых выше, плечевой валик или свернутое полотенце могут быть полезны для позиционирования головы и тела. шея чтобы можно было визуализировать голосовые связки и голосовую щель.
Исторически ЭТТ без манжеты чаще всего использовалась у новорожденных, но использование трубок с манжетой растет, поскольку исследования показали, что они могут быть лучшим выбором.4
Оротрахеальная интубация также является наиболее часто используемым путем, но назотрахеальная интубация является доступным вариантом и может быть рассмотрена, поскольку публикуется больше исследований, показывающих благоприятные результаты.5
Размеры ЭТТ для новорожденных часто определяются массой пациента (трубка 2.5 мм, если <1,000 г, трубка 3.0, если 1,000–2,000 г, трубка 3.5 мм, если 2,000–3,000 г, трубка 3.5 или 4.0 мм, если >3,000 г)3.
Выбор правильного размера ЭТТ был сложной задачей, поскольку доступно несколько предложенных моделей прогнозирования размера.
В статье, опубликованной в 2022 году, сравнивались четыре метода оценки трубок правильного размера для педиатрических пациентов и был сделан вывод, что ультразвуковая оценка перстневидного хряща и трахеи была лучшим подходом, а использование диаметра мизинца было лучшим из традиционных подходов. 6
ЗДОРОВЬЕ РЕБЕНКА: УЗНАЙТЕ БОЛЬШЕ О MEDICHILD, посетив стенд на EMERGENCY EXPO
Детская процедура интубации
Для интубации пациент должен быть правильно расположен и преоксигенирован.
Если возможно, для облегчения интубации могут быть полезны лекарства (седативные и паралитические).
Во время процедуры следует продолжать кислородную вентиляцию и искусственную вентиляцию легких, чтобы избежать десатурации и очистить выдыхаемый СО2.
Седативный эффект часто достигается с помощью фентанила (4 мкг/кг) с последующей промывкой физиологическим раствором, затем следует рассмотреть возможность введения атропина (20 мкг/кг) с последующим промыванием физиологическим раствором, чтобы уменьшить проблемы с рефлекторной брадикардией и сухими выделениями.
Для паралича вводят суксаметоний (2 мг/кг) с последующим промыванием физиологическим раствором, после чего следует немедленно провести интубацию.
Процедуру следует прекратить, если интубация не завершена в течение 30 секунд с момента введения ларингоскопа, если в любое время возникает брадикардия <70 ударов в минуту или если сатурация кислорода падает <70%.
Используйте искусственную вентиляцию легких с кислородом, чтобы восстановить хороший исходный уровень перед возобновлением процедуры.3 Катетер-буж может быть использован для установления пути через голосовую щель и обеспечения прохождения ЭТТ по катетеру в нижние дыхательные пути.
Видеоларингоскопия может быть полезна, если голосовая щель не визуализируется.
Правильное положение в дыхательных путях затруднено у новорожденных и детей младшего возраста из-за короткой длины трахеи.
Модели прогнозирования использовались для предоставления рекомендаций по глубине ETT, но было проведено несколько исследований, которые выявили проблемы со многими рекомендациями. Работа по улучшению этих моделей продолжается.2,8
Подтверждение размещения ЭТТ включает физикальное обследование, аускультацию грудной клетки и эпигастрия, капнографию, рентгенографию грудной клетки, использование устройств, передающих свет/звук, и УЗИ.2
Движение головы (за счет сгибания или разгибания шеи или поворота головы из стороны в сторону) перемещает ЭТТ вверх или вниз в трахее.
Это может привести к неправильному расположению ЭТТ, поэтому необходимо соблюдать особую осторожность, чтобы убедиться, что трубка находится в правильном месте и не смещена во время процедур или перемещения пациента (т. е. транспортировки, удерживания, изменения положения в постели)2.
Защита дыхательных путей
После того, как ЭТТ вставлен и проверен на правильность положения, его необходимо закрепить. ЭТТ можно зафиксировать лентой или с помощью устройства для удержания трубки.
При любом подходе необходимо соблюдать особую осторожность, чтобы избежать раздражения кожи, повреждения кожи и пролежней.
При использовании тейпа предварительное тейпирование прозрачной повязкой, такой как Tegaderm от 3M, Duoderm OpSite от Convatec или защитная пленка No Sting от 3M, помогает повысить адгезию ленты и защитить кожу.
Для использования доступно несколько лент, включая такие продукты, как Leukoplast или Elastoplast от Beiersdorf Inc, или WetPruf от Kendall Healthcare Products.
Не рекомендуется использовать соединения бензоина для облегчения приклеивания ленты к коже для фиксации ЭТТ младенцев, поскольку при снятии ленты может произойти повреждение кожи.9
Использование ленты для фиксации ЭТТ затруднено у новорожденных и детей из-за большого количества выделений из ротовой полости.
Во многих учреждениях используются удерживающие устройства ETT, которые эффективно защищают дыхательные пути. На рынке доступен ряд устройств, в том числе держатель для эндотрахеальной трубки AnchorFast, Cooper Surgical Neo-fit, держатель Smiths Medical Portex ETTube, Neotech Neo Bar, Ambu Держатель ETT и держатель Laerdal Thomas Tube.9
Детская интубация, заключение
Интубация у новорожденных и педиатрических пациентов является интенсивной и может вызывать стресс.
Для успеха требуются навыки, знания, практика и правильная команда, правильное оборудование, хорошее общение и правильное время.
За этими пациентами нельзя ухаживать как за «маленькими взрослыми», но они требуют особой заботы из-за их размера и хрупкого характера.
Меньше свободы действий, меньше места для маневра, чтобы все было правильно; разместить трубку нужного размера в правильном положении сложнее.
Рекомендации
- С веб-сайта Anesthesia Key: Интубация педиатрического пациента | Ключ анестезии (aneskey.com).
- Вольско Т.А. Лекция Киттреджа: Безопасность дыхательных путей в неонатологии и педиатрии. Респираторная помощь. 2022 1 июня; 67 (6): 756-68.
- Абдельхади А.А. и соавт. Несрочная эндотрахеальная интубация новорожденного: практическое управление. 2022 март.
- Чен Л. и др. Эндотрахеальные трубки с манжетой и без манжеты в педиатрии: метаанализ. Открытая медицина. 2018 1 января; 13 (1): 366-73.
- Кристиан К.Э. и др. Использование и результаты назотрахеальной интубации у пациентов, которым требуется искусственная вентиляция легких в отделениях интенсивной терапии США. Ped Crit Care Med. 2020 11 марта; 21 (7): 620-4.
- Путра СР. Сравнение точности между четырьмя методами оценки диаметра эндотрахеальной трубки для педиатрических пациентов: наблюдательное поперечное исследование.
- Чжоу М и др. Видеоларингоскопия улучшает успех интубации трахеи у новорожденных для новичков, но не для опытного медицинского персонала. Границы в педиатрии. 2020 6 августа; 8:445.
- Вольско Т.А. и соавт. Разработка и внутренняя проверка уравнения с использованием антропометрических измерений для прогнозирования правильной глубины введения эндотрахеальной трубки. Can J Resp Ther. 2022;58:9.
- Эндрюс Д. и др. Крепление детских эндотрахеальных трубок: заклейте скотчем так, как задумано! Australasian Emerg Nurs J. 2007 марта 1 г .; 10 (1): 30-3.
- Аткинс Д.Л. и соавт. 2022 г. Временное руководство для медицинских работников по базовой и ACLS у взрослых, детей и новорожденных с подозрением или подтвержденным диагнозом COVID-19. Кровообращение: качество сердечно-сосудистой системы и исходы. 2022 апр;15(4):e008900.
Читайте также
Насколько распространено повреждение головного мозга при рождении?
Черепно-мозговые травмы в детском возрасте: общий обзор
Неонатальная/детская эндотрахеальная аспирация: общие характеристики процедуры
Пошаговое руководство по интубации
Удушье с обструкцией пищей, жидкостями, слюной у детей и взрослых: что делать?
Управление вентилятором: вентиляция пациента
Неонатальная/детская эндотрахеальная аспирация: общие характеристики процедуры
Три повседневных правила для обеспечения безопасности пациентов с аппаратами ИВЛ
Скорая помощь: что такое аварийный аспиратор и когда его следует использовать?
Цель аспирации пациентов во время седации
Дополнительный кислород: баллоны и вентиляционные опоры в США
Базовая оценка дыхательных путей: обзор
Дыхательная недостаточность: каковы признаки дыхательной недостаточности у новорожденных?
EDU: Направленный всасывающий катетер
Аспиратор для неотложной помощи, решение в двух словах: Spencer JET
Управление дыхательными путями после дорожно-транспортного происшествия: обзор
Интубация трахеи: когда, как и зачем создавать искусственные дыхательные пути для пациента
Что такое преходящее тахипноэ у новорожденных или неонатальный синдром влажных легких?
Асфиксия: симптомы, лечение и как скоро вы умрете
Удушье (удушье или асфиксия): определение, причины, симптомы, смерть
Первая помощь при ожоге: как лечить ожог горячей водой
Пошаговое руководство по интубации
Электрический ожог: первая помощь и советы по профилактике
Экстренные вмешательства: 4 стадии, предшествующие смерти от утопления
Реанимация при утоплении для серферов
ERC 2018 – Нефели спасает жизни в Греции
Первая помощь при утоплении, предложение о новом способе вмешательства
Собаки-спасатели на воде: как их дрессируют?
Предупреждение утопления и спасение на воде: обратное течение
Спасение на воде: первая помощь при утоплении, травмы при нырянии
RLSS UK внедряет инновационные технологии и использует дроны для спасения на воде / ВИДЕО
Лето и высокие температуры: обезвоживание у парамедиков и служб экстренного реагирования
Первая помощь: первичная и госпитальная помощь пострадавшим от утопления
Первая помощь при обезвоживании: как действовать в ситуации, не обязательно связанной с жарой
Дети подвержены риску заболеваний, связанных с жарой, в жаркую погоду: что делать
Летняя жара и тромбоз: риски и профилактика
Сухое и вторичное утопление: значение, симптомы и профилактика
Утопление в соленой воде или бассейне: лечение и первая помощь
Спасение на воде: дрон спас 14-летнего мальчика от утопления в Валенсии, Испания
Смерть от удушья: признаки, симптомы, стадии и сроки