คำแนะนำทีละขั้นตอนสำหรับการใส่ท่อช่วยหายใจ
การใส่ท่อช่วยหายใจสามารถสร้างความแตกต่างระหว่างความเป็นและความตายได้ แพทย์และพยาบาลทำหัตถการนี้กับผู้ป่วยที่ไม่สามารถหายใจได้ด้วยตนเอง
ผู้ป่วยอาจต้องใส่ท่อช่วยหายใจขณะดมยาสลบระหว่างการผ่าตัด หรือเนื่องจากอาการป่วยร้ายแรงที่ส่งผลต่อระบบทางเดินหายใจ
เจ้าหน้าที่ทางการแพทย์ที่เชี่ยวชาญทักษะนี้สามารถช่วยชีวิตได้มากขึ้นและช่วยเพิ่มอัตราความพึงพอใจของผู้ป่วย
การใส่ท่อช่วยหายใจเป็นขั้นตอนสำคัญสำหรับการผ่าตัดและมาตรการช่วยชีวิตอื่นๆ
ทักษะที่สำคัญนี้อาจทั้งน่าตื่นเต้นและน่าหวาดหวั่นสำหรับบุคลากรทางการแพทย์มือใหม่
เป็นสิ่งสำคัญอย่างยิ่งสำหรับพยาบาลวิชาชีพที่มีประสบการณ์ (APRN) เช่น วิสัญญีพยาบาล ในการเรียนรู้วิธีการใส่ท่อช่วยหายใจที่ถูกต้องในสถานพยาบาล
การใส่ท่อช่วยหายใจคืออะไร?
เมื่อเข้าสู่วงการการแพทย์ พยาบาลและบุคลากรทางการแพทย์ที่มีความมุ่งมั่นส่วนใหญ่เรียนรู้อย่างรวดเร็วถึงความสำคัญของการจัดการทางเดินหายใจที่เหมาะสม และโดยเฉพาะอย่างยิ่ง บทบาทของการใส่ท่อช่วยหายใจในกระบวนการนี้
การใส่ท่อช่วยหายใจเป็นกระบวนการของการใส่ท่อทางปากของผู้ป่วยและเข้าไปในทางเดินหายใจ
ใช้สำหรับผู้ป่วยที่ต้องใช้เครื่องช่วยหายใจขณะดมยาสลบ ยาระงับประสาท หรืออาการป่วยหนัก
Nasogastric intubation คือการใส่ท่อพลาสติก (nasogastric tube หรือ NG) ผ่านทางจมูก ลำคอ และกระเพาะอาหาร
Nasotracheal intubation คือ การใส่ท่อช่วยหายใจผ่านรูจมูกเข้าไปในโพรงหลังจมูกและหลอดลม
Orogastric intubation คือการใส่ท่อพลาสติก (orogastric tube) เข้าทางปาก
Orotracheal intubation เป็นท่อช่วยหายใจชนิดหนึ่งที่มักจะใส่ผ่านทางปาก (orotracheal) หรือจมูก (nasotracheal)
การใส่ท่อช่วยหายใจด้วยไฟเบอร์ออปติกเป็นเทคนิคที่ใช้กล้องเอนโดสโคปแบบยืดหยุ่นที่มีท่อช่วยหายใจที่บรรจุตามความยาวผ่านสายเสียง
การใส่ท่อช่วยหายใจ vs. tracheostomy
บางคนสับสนระหว่างคำว่า 'intubation' และ 'tracheostomy' อย่างไรก็ตาม แนวคิดทั้งสองนี้แตกต่างกัน
การใส่ท่อช่วยหายใจคือกระบวนการใส่ท่อทางปากแล้วเข้าไปในทางเดินหายใจ
ขั้นตอนนี้ดำเนินการเพื่อช่วยให้ผู้ป่วยหายใจได้เมื่อติดเครื่องช่วยหายใจ
Tracheostomy เป็นขั้นตอนทางการแพทย์ที่บุคลากรทางการแพทย์สร้างช่องเปิดในร่างกายของผู้ป่วย คอ เพื่อใส่ท่อเข้าไปในหลอดลมของผู้ป่วย
สิ่งนี้ทำให้อากาศเข้าสู่ปอด
เมื่อใส่ท่อช่วยหายใจ ผู้ป่วยอาจหายใจได้โดยไม่ต้องใช้เครื่องช่วยหายใจ
โดยปกติแล้ว ผู้ป่วยจะต้องใส่ท่อช่วยหายใจเพื่อจุดประสงค์เดียวในการให้ออกซิเจนผ่านเครื่อง (เช่น สำหรับการผ่าตัด การระงับประสาท หรือการเจ็บป่วย)
จุดประสงค์ของการใส่ท่อช่วยหายใจคืออะไร?
การใส่ท่อช่วยหายใจเป็นขั้นตอนทั่วไปที่ทำกับผู้ป่วยที่ไม่สามารถรักษาทางเดินหายใจได้ ในผู้ป่วยที่ไม่สามารถหายใจได้หากไม่ได้รับความช่วยเหลือ หรือทั้งสองอย่างร่วมกัน
สาเหตุทั่วไปของการใส่ท่อช่วยหายใจ
- ผู้ป่วยได้รับการดมยาสลบ
- ผู้ป่วยมีอาการหายใจไม่อิ่ม มีหลายสาเหตุที่ผู้ป่วยอาจป่วยเกินกว่าจะหายใจได้ด้วยตัวเอง:
- เขาอาจได้รับบาดเจ็บที่ปอด
- เขาอาจเป็นโรคปอดบวมขั้นรุนแรง
- เขาอาจมีปัญหาเกี่ยวกับระบบทางเดินหายใจ เช่น โรคปอดอุดกั้นเรื้อรัง (COPD)
ใช้เวลานานเท่าใดในการใส่ท่อช่วยหายใจ?
ในกรณีส่วนใหญ่ การใส่ท่อช่วยหายใจสามารถทำได้ภายในเวลาเพียง 30 วินาที
หากไม่มีภาวะแทรกซ้อน กระบวนการทั้งหมด (ตั้งแต่การเตรียมการจนเสร็จสิ้น) ควรใช้เวลาไม่เกินห้านาที
เมื่อเสร็จแล้ว แพทย์ผู้ดูแลจะตรวจสอบตำแหน่งของท่อ ฟังการหายใจของผู้ป่วย ตรวจสอบระดับ CO2 หรือเอกซเรย์ทรวงอก
ใครเป็นผู้ทำการใส่ท่อช่วยหายใจ?
การใส่ท่อช่วยหายใจสามารถทำได้โดยบุคลากรทางการแพทย์หลายคน เช่น แพทย์ วิสัญญีแพทย์ วิสัญญีพยาบาล และผู้ปฏิบัติการพยาบาลอื่นๆ (APRN)
เจ้าหน้าที่กู้ชีพและแพทย์สามารถทำการใส่ท่อช่วยหายใจได้
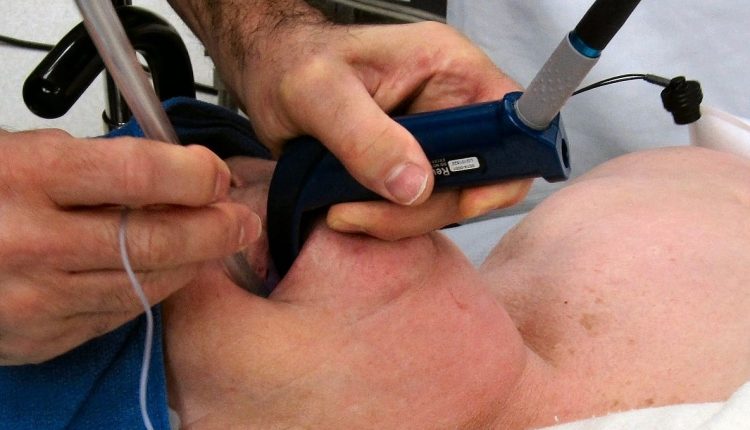
ขั้นตอนการใส่ท่อช่วยหายใจ
เมื่อทบทวนขั้นตอนต่อไปนี้ คุณจะเริ่มเรียนรู้เพิ่มเติมเกี่ยวกับกระบวนการใส่ท่อช่วยหายใจได้
เช่นเดียวกับทักษะอื่นๆ การใส่ท่อช่วยหายใจต้องใช้เวลาและฝึกฝนอย่างมากจึงจะปฏิบัติได้อย่างถูกต้อง
การเตรียมตัวสำหรับการใส่ท่อช่วยหายใจ
การเตรียมการอาจแตกต่างกันอย่างมากในแต่ละสถานการณ์
หากพบปัญหาทางเดินหายใจติดขัด อาจต้องทำการ 'เปิดท่อช่วยหายใจ'
เนื่องจากการทดสอบทางเดินหายใจอย่างละเอียดใช้เวลานานและมักไม่สามารถทำได้ในกรณีฉุกเฉิน
การใช้กฎง่ายๆ 1-2-3 สำหรับการทดสอบทางเดินหายใจจะช่วยให้คุณตรวจพบปัญหาทางเดินหายใจที่อาจเกิดขึ้นได้ภายในหนึ่งนาทีหรือน้อยกว่านั้น
อย่างไรก็ตาม เมื่อใดก็ตามที่เป็นไปได้ การเตรียมพร้อมด้านจิตใจจะดีที่สุดสำหรับผู้ป่วยเสมอ
พยายามอธิบายขั้นตอนให้ดีที่สุดในแง่พื้นฐาน
ยาระงับประสาทยังสามารถใช้เพื่อสร้างความสบายโดยไม่กระทบต่อทางเดินหายใจ
จากข้อมูลของ NCBI การเตรียมการประเภทอื่นอาจรวมถึง 'การดมยาสลบทางเดินหายใจโดยการใช้ยาชาเฉพาะที่และการบล็อกเส้นประสาทที่เหมาะสม'
ขั้นตอนการใส่ท่อช่วยหายใจ
ต่อไปนี้คือแนวทางทั่วไปบางประการที่ต้องปฏิบัติตามเมื่อใส่ท่อช่วยหายใจให้ผู้ป่วยในสภาพแวดล้อมที่มีการควบคุม:
- ก่อนการใส่ท่อช่วยหายใจ ผู้ป่วยมักจะถูกทำให้สลบหรือหมดสติเพื่อให้ปากและทางเดินหายใจได้ผ่อนคลาย บ่อยครั้งที่ผู้ป่วยนอนหงาย โดยผู้ให้บริการด้านการแพทย์จะยืนอยู่ใกล้ด้านบนของเตียง โดยหันหน้าไปทางเท้าของผู้ป่วย
- ปากของผู้ป่วยเปิดออกอย่างนุ่มนวล การใช้เครื่องมือเพื่อทำให้ลิ้นแบนและจุดไฟที่คอ ท่อจะถูกนำเข้าไปในลำคอและเคลื่อนเข้าสู่ทางเดินหายใจ
- บอลลูนขนาดเล็กรอบๆ ท่อจะพองขึ้นเพื่อยึดให้อยู่กับที่และป้องกันไม่ให้อากาศเล็ดลอดออกไป เมื่อลูกโป่งพองตัวแล้ว จะต้องมัดหรือพันท่อเข้ากับปาก
- การตรวจสอบตำแหน่งที่ประสบความสำเร็จนั้นทำได้โดยการฟังปอดด้วยเครื่องฟังเสียง และสามารถตรวจสอบเพิ่มเติมได้ด้วยการเอ็กซ์เรย์ทรวงอก
หมายเหตุ: การให้ออกซิเจนล่วงหน้าและการติดตามระหว่างการใส่ท่อช่วยหายใจเป็นสิ่งสำคัญ
หลอดถอดง่ายกว่าวาง ขั้นแรก ให้ถอดเนคไทหรือเทปที่ยึดไว้ออก
จากนั้น เป่าลูกโป่งให้ยุบเพื่อให้สามารถถอดท่อออกได้อย่างระมัดระวัง
การใส่ท่อช่วยหายใจ
ในบางกรณีจะมีการใส่ท่อช่วยหายใจเข้าทางจมูกแทนทางปาก
สิ่งนี้เรียกว่าการใส่ท่อช่วยหายใจ
จะดำเนินการหากปากหรือคอได้รับความเสียหายหรือจำเป็นต้องได้รับการผ่าตัด
ในระหว่างขั้นตอนนี้ ท่อช่วยหายใจ (NT) จะเข้าสู่จมูก ลงมาทางด้านหลังของลำคอและไปถึงทางเดินหายใจส่วนบน
อย่างไรก็ตาม การใส่ท่อช่วยหายใจประเภทนี้พบได้น้อยกว่ามาก เนื่องจากง่ายต่อการใส่ท่อช่วยหายใจโดยใช้ปากเปิด นอกจากนี้ ในกรณีส่วนใหญ่ไม่จำเป็น
ท่อช่วยหายใจในเด็ก
แม้ว่าขนาดของ อุปกรณ์ มีขนาดเล็กกว่า กระบวนการใส่ท่อช่วยหายใจที่แท้จริงมักจะเหมือนกันสำหรับผู้ใหญ่และเด็กโต
อย่างไรก็ตาม สิ่งสำคัญคือต้องจำไว้ว่าเด็กต้องใช้ท่อขนาดเล็กกว่าผู้ใหญ่
ขั้นตอนนี้ต้องการความแม่นยำในระดับที่มากขึ้น เนื่องจากทางเดินหายใจมีขนาดเล็กลงด้วย
การใส่ท่อช่วยหายใจเป็นที่นิยมสำหรับทารกและเด็ก
นอกจากนี้ มีหลายขั้นตอนที่ต้องปฏิบัติตามเพื่อเตรียมเด็กให้พร้อมสำหรับขั้นตอนนี้
การกู้คืนท่อช่วยหายใจ
เจ้าหน้าที่สาธารณสุขถอดท่อออกเมื่อผู้ป่วยไม่มีปัญหาในการหายใจอีกต่อไป
หลังจากทำหัตถการแล้ว ผู้ป่วยอาจมีอาการเจ็บคอเล็กน้อยหรือกลืนลำบากบ้าง แต่อาการข้างเคียงนี้จะหายไปอย่างรวดเร็ว
อุปกรณ์ที่จำเป็นในการช่วยหายใจผู้ป่วย
อุปกรณ์ที่แนะนำสำหรับการใส่ท่อช่วยหายใจมีดังนี้
- Laryngoscope: อุปกรณ์โลหะหรือพลาสติกที่มีด้ามจับและใบมีดโค้งเชื่อมต่อกับแสง มันถูกสอดเข้าไปในส่วนบนของลำคอเพื่อให้มองเห็นฝาปิดกล่องเสียง
- ท่อช่วยหายใจ: ท่อที่บางและยืดหยุ่นพร้อมบอลลูนพอง (ข้อมือ) ที่สอดเข้าไปในทางเดินหายใจ
- สไตลัส: แท่งหรือลวดที่บางและยืดหยุ่นซึ่งวางอยู่ภายในท่อเพื่อความสะดวกในการสอด
- หลอดฉีดยา: เครื่องมือนี้ใช้เพื่อขยายบอลลูนภายในหลอด
- Suction catheter: ท่อสำหรับดูดสารคัดหลั่งและป้องกันการสำลัก
- เครื่องตรวจจับก๊าซคาร์บอนไดออกไซด์: อุปกรณ์ที่ใช้ในการตรวจสอบตำแหน่งของท่อช่วยหายใจโดยการวัดก๊าซคาร์บอนไดออกไซด์ที่หายใจออก
- ทางเดินหายใจในช่องปาก: อุปกรณ์ที่ปรับให้เข้ากับรูปร่างของลิ้นและวางไว้ในปากเพื่อให้ทางเดินหายใจโล่ง
- ทางเดินหายใจทางจมูก: อุปกรณ์ที่ช่วยให้ทางเดินหายใจโล่งจมูก
- หน้ากากวาล์วแบบถุง: หน้ากากที่ใช้สำหรับการให้ออกซิเจนล่วงหน้า เช่น การให้ออกซิเจนแก่ผู้ป่วยก่อนใส่ท่อช่วยหายใจ สิ่งนี้ทำเพื่อยืดเวลา 'เวลาหยุดหายใจที่ปลอดภัย'
- Nasal cannula: ท่อที่มีปลายสองอันสอดเข้าไปในรูจมูกและให้ออกซิเจนเสริม
- ความเสี่ยงที่อาจเกิดขึ้นหรือภาวะแทรกซ้อนของการใส่ท่อช่วยหายใจ
- แม้ว่าโดยทั่วไปจะเป็นขั้นตอนที่มีความเสี่ยงต่ำ แต่ความเสี่ยงร้ายแรงหรือภาวะแทรกซ้อนของการใส่ท่อช่วยหายใจอาจรวมถึงเงื่อนไขบางประการต่อไปนี้:
- การบาดเจ็บที่ฟัน ปาก ลิ้น และ/หรือกล่องเสียง
- การใส่ท่อช่วยหายใจเข้าไปในหลอดอาหาร (ท่ออาหาร) แทนการใส่หลอดลม (ท่อลม) โดยไม่ได้ตั้งใจ
- การบาดเจ็บที่หลอดลม
- เลือดออก
- ไม่สามารถหย่านมจากเครื่องช่วยหายใจได้ ต้องทำ tracheostomy
- ปณิธานของ อาเจียนน้ำลายหรือของเหลวอื่นๆ ขณะใส่ท่อช่วยหายใจ
- โรคปอดบวมในกรณีที่สำลัก
- เจ็บคอ
- การมีเสียงแหบ
- การสึกกร่อนของเนื้อเยื่ออ่อนในกรณีที่ใส่ท่อช่วยหายใจเป็นเวลานาน
อย่างไรก็ตาม ปฏิกิริยาที่พบบ่อยที่สุดต่อการใส่ท่อช่วยหายใจคืออาการเจ็บคอเล็กน้อยหรือการกลืนลำบาก (ชั่วคราว)
ปัญหาเหล่านี้สามารถหลีกเลี่ยงได้โดยทำตามขั้นตอนที่เหมาะสม เป็นความจริงที่ว่าการฝึกฝนทำให้สมบูรณ์แบบ
เคล็ดลับระดับมืออาชีพสำหรับการเรียนรู้ศิลปะการใส่ท่อช่วยหายใจ
เคล็ดลับการใส่ท่อช่วยหายใจแบบมืออาชีพจำนวนมากเกี่ยวข้องกับเทคนิค ความรู้ด้านเครื่องมือ และการจัดการเคสที่ใส่ท่อช่วยหายใจยาก
- วัตถุประสงค์เริ่มต้นคือการค้นหาฝาปิดกล่องเสียง หากคุณสอดใบมีดเข้าไปในปากช้ามาก (ประมาณครั้งละ 1 ซม.) การลุกลามจะเป็นลิ้น ลิ้น ลิ้น ปลายลิ้นปี่ เทคนิคการใส่ใบมีดอย่างช้า ๆ โดยเจตนานี้มอบโอกาสที่ดีที่สุดในการสอดใบมีดเข้าไปใน vallecula
- หากคุณเห็นแต่ข้าวต้มสีชมพู นั่นไม่ใช่ลิ้นและคุณต้องถอยออกมา ทุกคนรู้ว่าลิ้นมีลักษณะอย่างไรและเห็นได้ชัดว่าฝาปิดกล่องเสียงเป็นฝาปิดกล่องเสียง ดังนั้น สิ่งที่อ่อนเพียงอย่างเดียวในปัจจุบันคือหลอดอาหาร (และในทางเทคนิคคือคอหอยส่วนหลัง)
- หากคุณผ่านฝาปิดกล่องเสียง คุณกำลังมองที่หลอดลมหรือคุณติดปลายใบมีดเข้าไปในหลอดอาหาร โปรดทราบว่าเมื่อหลอดอาหารถูกยกขึ้น มันจะเปิดเหมือนหลอดลมและดูเหมือนหลอดลมที่ไม่มีสายเสียง
- เมื่อใช้ใบมีดมิลเลอร์ (คือแบบตรง) หากลิ้นเคลื่อนที่ในมุมมองของคุณ ให้เลื่อนใบมีดไปทางขวาของเส้นกึ่งกลางของลิ้นเล็กน้อย ด้วยวิธีนี้ลิ้นจะถูกเลื่อนไปทางซ้ายและไม่ถูกกีดขวาง
- ด้วยใบมีด Macintosh ให้อ้าปากให้กว้างแล้วสอดใบมีดไปทางด้านขวาของปาก จากนั้นหมุนที่จับของใบมีด 90 องศาเพื่อให้ที่จับเกือบหันเข้าหาหูซ้ายของคุณ เลื่อนไปที่ความลึกของฝาปิดกล่องเสียงและหมุนกลับไปที่ตำแหน่งปกติ (ตั้งฉากกับฟันและหันไปทางมุมห้อง)
- วิธียืนยันว่าคุณอยู่ในหลอดลมในกรณีฉุกเฉินหรือสภาพแวดล้อมที่มีเสียงดัง: Capnography คือทางออก ทันทีที่คุณใส่ท่อเข้าไปในหลอดลม ก๊าซคาร์บอนไดออกไซด์จะออกมาจากท่อพร้อมกับการหายใจออกแต่ละครั้ง หากคุณมีแคปโนมิเตอร์เชิงปริมาณ คุณจะได้รับ CO2 ระดับ 30 หรือ 40 องศาทันที หากคุณมีแคปโนมิเตอร์เชิงคุณภาพ มันจะเปลี่ยนจากสีม่วงเป็นสีเหลืองทันทีที่คุณอยู่ในหลอดลม แต่ต้องระวังให้มาก
- กุญแจสำคัญในการระบายอากาศคือการใช้เทคนิค C-clamp ที่เห็นในชั้นเรียน แต่อย่าลืมดึงคางขึ้นและเข้าหาหน้ากาก อย่ากดหน้ากากเข้ากับใบหน้าของคุณ ใช้นิ้วเดียวเกี่ยวคางแล้วดันเข้าไปในหน้ากาก พยายามวางนิ้วก้อยไว้ที่มุมกรามแล้วดึงขึ้น
หากคุณปฏิบัติตามคำแนะนำเหล่านี้ทั้งหมดแล้ว แต่ยังมองไม่เห็นเส้นเสียง มีแนวโน้มว่าผู้ป่วยจะเป็น 'ท่อเสียงแข็ง'
คุณควรขอให้คนอื่นใส่ท่อช่วยหายใจให้เขาหรือลองใส่ท่อช่วยหายใจแบบอื่น
อ่านเพิ่มเติม
Emergency Live More…Live: ดาวน์โหลดแอปฟรีใหม่สำหรับหนังสือพิมพ์ของคุณสำหรับ IOS และ Android
การจัดการเครื่องช่วยหายใจ: การระบายอากาศของผู้ป่วย
การใส่ท่อช่วยหายใจ: คืออะไร ปฏิบัติเมื่อใด และอะไรคือความเสี่ยงที่เกี่ยวข้องกับกระบวนการ
เฝือกสูญญากาศ: ด้วย Res-Q-Splint Kit โดย Spencer เราอธิบายว่ามันคืออะไรและโปรโตคอลการใช้งาน
อุปกรณ์ฉุกเฉิน: เอกสารพกพาฉุกเฉิน / วิดีโอสอน
เทคนิคการตรึงกระดูกสันหลังส่วนคอและกระดูกสันหลัง: ภาพรวม
การปฐมพยาบาลในอุบัติเหตุทางถนน: ถอดหมวกกันน็อคของผู้ขับขี่รถจักรยานยนต์หรือไม่? ข้อมูลสำหรับพลเมือง
สหราชอาณาจักร / ห้องฉุกเฉิน, การใส่ท่อช่วยหายใจในเด็ก: ขั้นตอนกับเด็กในภาวะร้ายแรง
การใส่ท่อช่วยหายใจ: เมื่อใด อย่างไร และทำไมต้องสร้างทางเดินหายใจเทียมสำหรับผู้ป่วย
การใส่ท่อช่วยหายใจ: VAP คืออะไร, โรคปอดบวมที่เกี่ยวข้องกับเครื่องช่วยหายใจ
ยาระงับประสาทและยาแก้ปวด: ยาเพื่ออำนวยความสะดวกในการใส่ท่อช่วยหายใจ
AMBU: ผลกระทบของการระบายอากาศทางกลต่อประสิทธิผลของการทำ CPR
การระบายอากาศด้วยตนเอง 5 สิ่งที่ควรทราบ
FDA อนุมัติ Recarbio เพื่อรักษาโรคปอดบวมจากแบคทีเรียที่ได้มาจากโรงพยาบาลและเครื่องช่วยหายใจ
การระบายอากาศในปอดในรถพยาบาล: การเพิ่มเวลาพักของผู้ป่วยการตอบสนองที่เป็นเลิศที่จำเป็น
การปนเปื้อนของจุลินทรีย์บนพื้นผิวรถพยาบาล: ข้อมูลที่เผยแพร่และการศึกษา
Ambu Bag: ลักษณะและวิธีการใช้บอลลูนแบบขยายได้เอง
ความแตกต่างระหว่าง AMBU Balloon และ Breathing Ball Emergency: ข้อดีและข้อเสียของอุปกรณ์สำคัญสองอย่าง
Anxiolytics and Sedatives: บทบาท หน้าที่ และการจัดการด้วยการใส่ท่อช่วยหายใจและการระบายอากาศทางกลไก
โรคหลอดลมอักเสบและโรคปอดบวม: พวกเขาจะแยกแยะได้อย่างไร?
ใส่ท่อช่วยหายใจ: ความเสี่ยง, การวางยาสลบ, การช่วยชีวิต, อาการปวดคอ
การใส่ท่อช่วยหายใจคืออะไรและทำไมจึงทำ?
การใส่ท่อช่วยหายใจคืออะไรและเหตุใดจึงจำเป็น การใส่ท่อเพื่อป้องกันทางเดินหายใจ
การใส่ท่อช่วยหายใจ: วิธีการใส่ท่อช่วยหายใจ ข้อบ่งชี้ และข้อห้าม
Ambu Bag ความรอดสำหรับผู้ป่วยที่หายใจไม่ออก
เครื่องช่วยหายใจแบบสอดใส่คนตาบอด (BIAD's)
การจัดการทางเดินหายใจ: เคล็ดลับสำหรับการใส่ท่อช่วยหายใจอย่างมีประสิทธิภาพ



