آریتمی ، هنگامی که قلب "لکنت" می کند: اکستراسیستول
اکستراسیستول یک شکل بسیار رایج از آریتمی است و به طور کلی خطرناک نیست: فقط در درصد کمی از بیماران قلبی ممکن است اکستراسیستول شگفتی ایجاد کند
Extrasystoles ، هنگامی که قلب "لکنت" می کند
تصور این است که قلب "غرغر" می کند و باعث ایجاد ناخوشایندی می شود که سرفه را مجبور می کند تا مهمترین ماهیچه بدن ما را به حالت عادی برگرداند.
اینها به اصطلاح اکستراسیستول ها هستند ، یک شکل بسیار رایج و به طور کلی بدون تهدید آریتمی: فقط در درصد کمی از بیماران قلبی ممکن است اکستراسیستول شگفتی ایجاد کند.
بنابراین نکته مهم این است که بفهمیم آیا این ناهنجاری ریتم قلب در قلب رخ می دهد یا در زمینه بیماری قلبی و بر اساس آن عمل کنیم.
اکستراسیستول چیست؟
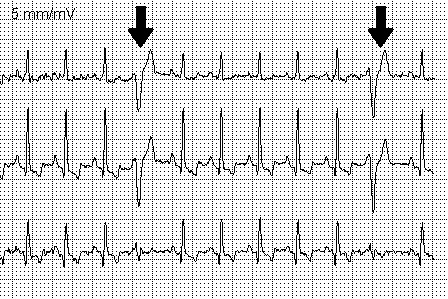
این یک ضربان قلب "زودرس" است که پر شدن طبیعی و کامل قلب را بین یک ضربان و ضربان دیگر قطع می کند و باعث ایجاد ضربان تقریباً نامحسوس می شود ، که اغلب به عنوان "جهش در قلب" توصیف می شود ، و به دنبال آن نبض قوی تر ( "ضربه" در مرکز قفسه سینه) ، اثر "تنظیم مجدد" ضربان قلب طبیعی است.
این دنباله (ضربان قلب "سقط شده"/نبض قوی) ممکن است چندین بار در روز رخ دهد و بدون توجه یا به سختی قابل توجه باشد ، اما اغلب می تواند ناخوشایند باشد.
آیا اکستراسیستول ها برای سلامت قلب خطرناک هستند؟
اگر ماهیچه قلب سالم باشد ، هم از نظر "ساختاری" و هم از نظر خواص الکتریکی غشای سلولی ، بعید است که اکستراسیستول مشکلات جدی برای بیمار ایجاد کند.
برعکس ، در صورت وجود بیماری قلبی ، هم اکستراسیستولهای فوق بطنی (منشأ دهلیزی دارند و بنابراین "بی گناه" تلقی می شوند) و هم اکستراسیستولهای بطنی (منشاء آنها از بطنها است و بنابراین بیشتر از آن می ترسند) می توانند "محرک" ، یعنی آغازگرهای پیچیده تر شوند. آریتمی ها
مانند تاکی کاردی های طولانی تر و فیبریلاسیون دهلیزی "بدنام" ، در مورد خارج سیستولهای فوق بطنی.
یا تاکی کاردی بطنی یا فیبریلاسیون وحشتناک بطنی در مورد اکستراسیستولهای بطنی.
با این حال ، دومی دارای ویژگی خاصی است.
آن چیست؟
"تعداد کل" اکستراسیستولهای بطنی در 24 ساعت مهمترین عامل در ارزیابی شدت آنها محسوب نمی شود.
با این حال ، هنگامی که آنها 20-30 of از کل ضربان روزانه را تشکیل می دهند (یعنی حداقل 15,000 تا 20,000 اکستراسیستول بطنی در روز وجود دارد) ، ممکن است "عملکرد پمپ" قلب به تدریج بدتر شود ، به طوری که حتی یک بیمار سالم ممکن است به آستانه نارسایی قلبی برسد.
چگونه اکستراسیستول ها تشخیص داده می شوند و خطر آنها چگونه ارزیابی می شود؟
فرایند تشخیص شامل معاینه قلب با نوار قلب (نوار قلب) است.
سابقه دقیق خانوادگی (بیماری قلبی یا مرگ ناگهانی در خانواده) و سابقه شخصی بسیار مهم است.
در واقع ، اکستراسیستول ها اغلب با رفتار نادرست (استفاده بیش از حد از محرک ها ، مانند چای ، قهوه ، الکل ، شکلات ، اما همچنین یک شیوه زندگی بی تحرک ، اضافه وزن ، رفلاکس معده ، آپنه خواب و غیره) تسهیل می شود.
یک عنصر مهم در سابقه پزشکی فرد "سنکوپ" است ، یعنی دوره های غش کردن ، به ویژه اگر علت مشخصی وجود نداشته باشد.
در صورت عدم تشخیص بیماری های قلبی - همانطور که در اکثر موارد چنین است - می توان با برخی توصیه های رفتاری (به عنوان مثال کاهش استفاده از محرک ها و غیره) به بیمار اطمینان خاطر داد و او را مرخص کرد.
در غیر این صورت ، تحقیقات بیشتری انجام می شود.
کدامیک؟
متداول ترین و شناخته شده ترین آزمایش ، نوار قلب پویای هولتر ("ECG هولتر") است ، یعنی ثبت نوار قلب به مدت 24 ساعت.
این آزمایش تعداد اکستراسیستول ها را در یک روز ثبت می کند و آن را با تعداد کل ضربان قلب مقایسه می کند.
علاوه بر این ، ارزیابی می شود که آیا اکستراسیستول ها در هنگام بیداری یا خواب ، در حین فعالیت بدنی یا استراحت غالب هستند. این که آیا آنها یک به یک اتفاق می افتند (جدا شده) یا در دنباله های دو ، سه یا چند ضربه (تکراری) ؛ این که آیا آنها در فواصل منظم (بیگمینیسم ، تریگمینیسم) رخ می دهند یا خیر.
یکی دیگر از عوامل مهم زودرس بودن آنها است ، یعنی رابطه زمانی بین برون سستول و ضربات قبلی (که اغلب به نوعی در منشاء خود اکستراسیتول است).
در نهایت ، ECG هولتر به ما اجازه می دهد تا از هرگونه تغییر در ظاهر برخی از اجزای الکتروکاردیوگرام (به عنوان مثال ، امواج T یا فاصله QT) ، که می تواند با هر بیماری زمینه ای قلبی ارتباط داشته باشد و برای عواقب احتمالی ارزیابی شود ، قدردانی کنیم.
برای به دست آوردن تمام این اطلاعات ، لازم است نوار قلب هولتر یک ضبط الکتروکاردیوگرافی "کامل" ، مانند "12 سرب" ، مانند ردیابی ECG معمولی ارائه دهد.
آیا نوار قلب هولتر برای ارائه تصویر تشخیصی کامل اکستراسیستول کافی است؟
ECG هالتر یک ارزیابی کاملاً الکتریکی از پدیده اکستراسیستول ارائه می دهد.
برای ارزیابی مورفولوژیکی و عملکردی قلب ، لازم است از سایر معاینات ، عمدتا سرپایی و غیر تهاجمی استفاده شود.
اول از همه ، اکوکاردیوگرام داپلر رنگی اطلاعات زیادی را ارائه می دهد.
در موارد منتخب ، تصویربرداری رزونانس مغناطیسی قلبی نیز در حال حاضر موجود است که اطلاعات مکمل اکوکاردیوگرام را ارائه می دهد.
از سوی دیگر ، آزمون استرس چرخه ارگومتر ، ساده ترین "تست استرس" برای ارزیابی رفتار اکستراسیستول ها در حین ورزش ، در شرایط کنترل شده و ایمن است.
ممکن است گاهی اوقات آزمایشات تهاجمی نیز ضروری باشد: به عنوان مثال ، کرونوگرافی ، که در فرضیه منشاء ایسکمیک آریتمی ها مفید است ، و مطالعات الکتروفیزیولوژیکی ، که آسیب پذیری بافت قلب را در برابر آریتمی های پیچیده تر ارزیابی می کند (که - همانطور که گفتیم - همین اکستراسیستولها می توانند باعث شوند) و به ما این امکان را می دهد که منشاء اکستراسیستولها را با دقت بسیار "نقشه برداری" کنیم ، به لطف سرنخهای وارد شده در حفره های قلبی.
این معاینات تهاجمی مستلزم اقامت کوتاه مدت در بیمارستان است و بیماران باید همیشه در مورد خطرات احتمالی و نسبت خطر/فایده چنین آزمایشاتی به خوبی آگاه باشند.
آیا درمان extrasystoles پس از آن محدود به تغییر در شیوه زندگی است؟
این امر اغلب اتفاق می افتد ، به ویژه در صورت عدم وجود بیماری قلبی.
با این حال ، اگر علائم برای روند عادی فعالیت های روزانه ناتوان کننده باشد ، می توان درمان دارویی با هدف کاهش اکستراسیستول ها را آغاز کرد.
متداول ترین داروهای تجویز شده ، مسدود کننده های بتا یا مسدود کننده های کانال کلسیم هستند.
در موارد منتخب ، از داروهای ضد آریتمی اصلی استفاده می شود که مکانیسم عمل پیچیده تری دارند و مسئولیت انحصاری متخصصان است.
در مورد بیماران مبتلا به بیماری قلبی؟
در بیماران مبتلا به بیماری های قلبی ، درمان اکستراسیستول همزمان با درمان آسیب شناسی زمینه ای است و اغلب مکمل آن است.
برای برخی از بیماران ، چه آنها بیماری قلبی داشته باشند یا نداشته باشند ، که بسیار علامت دار هستند ، ممکن است سرانجام تلاشی برای حذف اکستراسیستولها پیشنهاد شود: این یک درمان تهاجمی است که مکمل مطالعه الکتروفیزیولوژیکی است ، با هدف بازیابی ناحیه ای از بافت اکستراسیستولها بوسیله احتیاط منعکس می شوند که فعالیت آنها را خاموش می کند.
برای بیماران مبتلا به بیماری قلبی شدید و پیش آگهی ضعیف، کاشت خودکار قلب ضفبرلترس (AICD) هنوز باید در نظر گرفته شود، زیرا هیچ تضمینی وجود ندارد که درمان دارویی اکستراسیستول ها و همراه با آنها خطر آریتمی های جدی تر، حتی کشنده را از بین ببرد.
چرا اعتقاد بر این است که اکستراسیستول می تواند در اثر رفلاکس معده ایجاد شود؟
یک رابطه علت و معلولی قطعی بین برون سلولی و رفلاکس معده هرگز به طور کامل اثبات نشده است ، اما این یک امر رایج است که هضم دشوار و رفلاکس معده می تواند محرک ایجاد اکستراسیستول باشد.
به طور خاص ، در مورد خارج سیستولهای فوق بطنی ، این فرضیه مطرح شده است که مجاورت آناتومیکی بین مری و دهلیز قلب چپ ممکن است تحریک مخاط مری را به دلیل رفلکس اسید از معده به قلب منتقل کند و باعث افزایش اکستراسیتول شود.
بنابراین ، آیا آنتی اسید کافی است؟
گاهی اوقات ... اما هرگز نباید شتابزده تشخیص دهید.
حتی اکستراسیستولهای فوق بطنی "بی گناه" می توانند نشانه ای از فشار خون شریانی کنترل نشده یا آسیب شناسی اولیه دریچه های قلب باشند.
بنابراین ، متخصص قلب باید بسیار مراقب و دقیق باشد ، حتی اگر آگاه باشد که - در اکثر موارد - اکستراسیستول ها یک علامت خوش خیم هستند و بدون عواقب قابل توجه باقی می مانند.
همچنین بخوانید:
نارسایی قلبی: علل ، علائم ، آزمایشات تشخیص و درمان
بیماران قلبی و گرما: توصیه های متخصص قلب برای تابستانی امن
سکته قلبی خاموش: سکته قلبی خاموش چیست و چه عوارضی دارد؟



