EMS: પીડિયાટ્રિક SVT (સુપ્રવેન્ટ્રિક્યુલર ટાકીકાર્ડિયા) વિ સાઇનસ ટાકીકાર્ડિયા
સુપ્રાવેન્ટ્રિક્યુલર ટાકીકાર્ડિયા (એસવીટી) એ બાળકોમાં જોવા મળતો સામાન્ય નોન-અરેસ્ટ ડિસરિથમિયા છે, ખાસ કરીને બાલ્યાવસ્થામાં, અને તે કાર્ડિયાક-સંબંધિત અસ્થિરતાનું મુખ્ય કારણ છે.
SVT ધરાવતા મોટાભાગના શિશુઓ સ્થાયી અસરો વિના સિન્ડ્રોમને આગળ વધારશે. ફરિયાદનો ઇતિહાસ એ SVT અને ઝડપી સાઇનસ ટાકીકાર્ડિયા વચ્ચેના યોગ્ય તફાવતની ચાવી છે.
બાળ આરોગ્ય: ઇમર્જન્સી એક્સ્પોમાં બૂથની મુલાકાત લઈને તબીબી વિશે વધુ જાણો
SVT ની શરૂઆત સામાન્ય રીતે સામાન્ય બાળકમાં જોવા મળે છે જે તાજેતરની બીમારી અથવા ઈજાના કોઈ ઈતિહાસ સાથે અચાનક બગડતી હોય છે. જો કે, યોગ્ય સારવાર લાગુ કરવામાં આવી છે તેની ખાતરી કરવા માટે તેનું કાળજીપૂર્વક મૂલ્યાંકન કરવું આવશ્યક છે.
તમે ઝડપી સાઇનસ ટાકીકાર્ડિયા અનુભવી રહેલા બાળકને કાર્ડિયોવર્ટ અથવા એડેનોસિનનું સંચાલન કરવા માંગતા નથી અને SVT નહીં.
શું બાળક બીમાર હતું? સાઇનસ ટેચ વિચારો! શ્રેષ્ઠ સારવાર પદ્ધતિનો હેતુ અંતર્ગત કારણને શોધવા અને તેને સુધારવાનો રહેશે.
એચ એન્ડ ટીને ભૂલશો નહીં!
બાળરોગમાં SVT v/s સાઇનસ ટેચ
- દર્દીનો ઈતિહાસ: ઈએમએસ સહાય માટે કૉલ કરવા સુધીની ઘટનાઓનો ઈતિહાસ બાળક માટે યોગ્ય સારવાર પદ્ધતિ પસંદ કરવા માટે મૂલ્યવાન માહિતી પ્રદાન કરી શકે છે:
- શું બાળક બીમાર છે?
- શું તે નિર્જલીકૃત છે?
- શું ત્યાં રક્તસ્ત્રાવ છે જે આંચકા સાથે સંકળાયેલ હોઈ શકે છે?
- શું તેને કોઈ જાણીતી તબીબી સમસ્યાઓ છે?
- શું આ પહેલા થયું છે અને જો થયું છે, તો તેને સુધારવા માટે શું કરવામાં આવ્યું?
- શું બાળકને કોઈ જાણીતી દવાની એલર્જી છે?
- હાર્ટ રેટ: ઇવેન્ટ દરમિયાન સતત ધબકારા
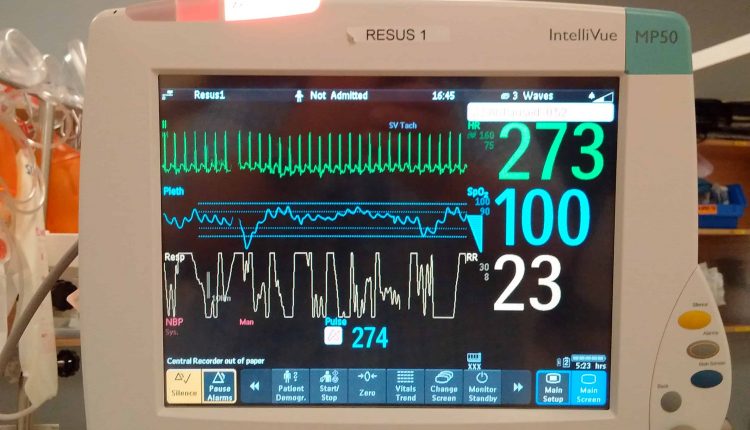
- શિશુ: સાઇનસ ટાકીકાર્ડિયા સામાન્ય રીતે <220 bpm છે; સુપ્રવેન્ટ્રિક્યુલર ટાકીકાર્ડિયા સામાન્ય રીતે > 220 bpm છે
- બાળક: સાઇનસ ટાકીકાર્ડિયા સામાન્ય રીતે <180 bpm છે; સુપ્રવેન્ટ્રિક્યુલર ટાકીકાર્ડિયા સામાન્ય રીતે 180 bpm થી વધુ હોય છે
ગુણવત્તા AED? ઇમરજન્સી એક્સપોમાં ઝોલ બૂથની મુલાકાત લો
EKG તારણો
બાળરોગના સાઇનસ ટાકીકાર્ડિયામાં મહત્વપૂર્ણ EKG તારણો:
- શિશુમાં હાર્ટ રેટ < 220 bpm અને બાળકોમાં < 180 bpm હશે
- ચલ RR તરંગો
- લીડ II, III, aVF માં P તરંગો હાજર અને સીધા છે
સાઇનસ ટાકીકાર્ડિયા સામાન્ય રીતે ગૌણ છે:
- નિર્જલીયકરણ
- હાયપોવોલેમિયા (સૌથી સામાન્ય)
- તાવ
- હાયપોક્સિયા
- એનિમિયા
- આંચકા
- બાળકોમાં સાઇનસ ટાચ એ અસામાન્ય નથી પરંતુ સામાન્ય રીતે ફાળો આપતા પરિબળને કારણે થાય છે અને સાચા કાર્ડિયાક કારણને કારણે નથી
બાળરોગના સુપરવેન્ટ્રિક્યુલર ટાકીકાર્ડિયામાં મહત્વપૂર્ણ EKG તારણો:
- શિશુઓમાં હાર્ટ રેટ > 220 bpm અને બાળકોમાં > 180 bpm હશે
- બિન-ચલ RR તરંગો
- લય સતત નિયમિત રહેશે (કારણ કે સંકળાયેલ AV બ્લોક શિશુઓ/બાળકોમાં અત્યંત દુર્લભ છે)
- P તરંગો ઓળખી ન શકાય તેવા હોઈ શકે છે, ખાસ કરીને જ્યારે વેન્ટ્રિક્યુલર રેટ ઊંચો હોય
- જો P તરંગો હાજર હોય, તો તે લીડ II, III અને aVf માં ઊંધી હશે
- મોટાભાગના કિસ્સાઓમાં QRS જટિલ સમયગાળો 0.10 સેકન્ડ છે
- QRS સંકુલ > 0.10 સાથે SVT શિશુઓ અને બાળકોમાં અત્યંત દુર્લભ છે
બાળકોમાં જોવા મળતી SVT અનેક પ્રકારની હોઈ શકે છે:
- સહાયક માર્ગ સાથે પુનઃપ્રવેશ (વુલ્ફ-પાર્કિન્સન-વ્હાઈટ)
- સહાયક માર્ગ વિના ફરીથી પ્રવેશ
- પેસમેકર સાઇટ્સનું સ્વયંભૂ વિધ્રુવીકરણ
- કાર્ડિયાક પેથોલોજી (એટલે કે: એબ્સ્ટેઈનની વિસંગતતા)
- ફાર્માકોલોજિકલ પ્રભાવો: (સિમ્પેથોમિમેટિક એમાઇન્સ, કેફીન ધરાવતી દવાઓ)
- મેટાબોલિક પ્રભાવો: (અંતઃસ્ત્રાવી અસાધારણતા, હાઇપરથાઇરોઇડિઝમ, વગેરે)
પેડિયાટ્રિક એસવીટીના લક્ષણો/વ્યવસ્થાપન
સુપ્રવેન્ટ્રિક્યુલર ટાકીકાર્ડિયા દરમિયાન ચિહ્નો અને લક્ષણો બાળકની ઉંમર, એસવીટીની અવધિ, અગાઉના વેન્ટ્રિક્યુલર કાર્ય અને વેન્ટ્રિક્યુલર રેટ દ્વારા પ્રભાવિત થાય છે.
SVT ના સતત એપિસોડવાળા શિશુઓ આની સાથે રજૂ કરશે:
- ટાચીપનિયા
- ખોરાકમાં રસ ગુમાવવો
- ચીડિયાપણું
- 24-48 કલાકથી વધુ સુસ્તી તરફ આગળ વધવું
- સ્ટર્નલ અને ઇન્ટરકોસ્ટલ રીટ્રેક્શન્સ
- નબળા પલ્સ, એશેન રંગ, વગેરેના કાર્ડિયોવેસ્ક્યુલર ચિહ્નો.
જો બાળક હેમોડાયનેમિકલી સ્થિર હોય અને સહકારી યોનિ દાવપેચ અસરકારક અને સલામત હોઈ શકે છે; જેમ કે:
- ચહેરા પર બરફનું પાણી લગાવ્યું
- સ્ટ્રો દ્વારા ફૂંકાય છે
- કેરોટીડ સાઇનસ મસાજ
એડેનોસિન માટે સંપૂર્ણ વિરોધાભાસ એ સાઇનસ ટાકીકાર્ડિયા (ST) છે. નિર્જલીકૃત દર્દીઓ, ખાસ કરીને શિશુઓ અને તાવવાળા નાના બાળકો, ખીલવામાં નિષ્ફળતા, અને/અથવા ચેપ SVTમાં દેખાઈ શકે છે, જ્યારે વાસ્તવમાં તેમને 180-200 થી વધુ દર સાથે સાઇનસ ટાકીકાર્ડિયા સાથે ભાગ્યે જ વળતર આપવામાં આવે છે. bpm
ઇમર્જન્સી એક્સપોમાં ડીએમસી ડાયનાસ મેડિકલ કન્સલ્ટન્ટ્સની મુલાકાત લો.
જે દર્દીઓ ઝડપી સાઇનસ ટાકીકાર્ડિયાનો અનુભવ કરી રહ્યા છે તેઓને જો એડેનોસિન આપવામાં આવે તો તેઓ રોગ અને મૃત્યુદરનું ઉચ્ચ જોખમ ધરાવે છે. તબીબી આદેશનો વહેલો સંપર્ક કરો!
"દર્દીની સારવાર કરો મોનિટરની નહીં"
- ઇમરજન્સી ફાર્માકોલોજીકલ થેરાપીમાં એડેનોસિનનો સમાવેશ થાય છે (0.1 મિલિગ્રામ/કિલો {મહત્તમ 1લી માત્રા 6 મિલિગ્રામ} ઝડપી બોલસ દ્વારા, 1લી માત્રા બમણી થઈ શકે છે – 0.2 મિલિગ્રામ/કિલો {મહત્તમ 2જી માત્રા 12 મિલિગ્રામ})
- SVT તરીકે સારવાર કરતા પહેલા વુલ્ફ-પાર્કિન્સન-વ્હાઈટ (WPW) સિન્ડ્રોમને નકારી કાઢવો જોઈએ.
- વિદ્યુત કટોકટીની સારવારમાં 0.5 -1.0 જૌલ/કિલો પર સિંક્રનાઇઝ્ડ કાર્ડિયોવર્ઝનનો સમાવેશ થાય છે.
(જ્યારે યોગ્ય હોય ત્યારે કાર્ડિયોવર્ઝન પહેલાં શાંત કરવાનું ભૂલશો નહીં)
આ પણ વાંચો:
ઇમરજન્સી લાઇવ હજી વધુ…લાઇવ: આઇઓએસ અને એન્ડ્રોઇડ માટે તમારા ન્યૂઝપેપરની નવી ફ્રી એપ ડાઉનલોડ કરો
પેડિયાટ્રિક ટોક્સિકોલોજિકલ કટોકટી: બાળરોગના ઝેરના કેસોમાં તબીબી હસ્તક્ષેપ
વાલ્વ્યુલોપથી: હૃદયના વાલ્વની સમસ્યાઓની તપાસ કરવી
પેસમેકર અને સબક્યુટેનીયસ ડિફિબ્રિલેટર વચ્ચે શું તફાવત છે?
હૃદય રોગ: કાર્ડિયોમાયોપથી શું છે?
હૃદયની બળતરા: મ્યોકાર્ડિટિસ, ચેપી એન્ડોકાર્ડિટિસ અને પેરીકાર્ડિટિસ
હાર્ટ મર્મર્સ: તે શું છે અને ક્યારે ચિંતા કરવી
બ્રોકન હાર્ટ સિન્ડ્રોમ વધી રહ્યું છે: અમે તાકોત્સુબો કાર્ડિયોમાયોપેથી જાણીએ છીએ
કાર્ડિયોમાયોપથી: તે શું છે અને સારવાર શું છે
આલ્કોહોલિક અને એરિથમોજેનિક રાઇટ વેન્ટ્રિક્યુલર કાર્ડિયોમાયોપેથી
સ્વયંસ્ફુરિત, ઇલેક્ટ્રિકલ અને ફાર્માકોલોજિકલ કાર્ડિયોવર્ઝન વચ્ચેનો તફાવત
તાકોત્સુબો કાર્ડિયોમાયોપેથી (બ્રોકન હાર્ટ સિન્ડ્રોમ) શું છે?
વિસ્તરેલ કાર્ડિયોમાયોપથી: તે શું છે, તેનું કારણ શું છે અને તેની સારવાર કેવી રીતે થાય છે
હાર્ટ પેસમેકર: તે કેવી રીતે કામ કરે છે?
મૂળભૂત એરવે એસેસમેન્ટ: એક વિહંગાવલોકન
પેટના આઘાતનું મૂલ્યાંકન: દર્દીનું નિરીક્ષણ, ધબકારા અને ધબકારા
પીડાનું મૂલ્યાંકન: દર્દીને બચાવવા અને સારવાર કરતી વખતે કયા પરિમાણો અને ભીંગડાઓનો ઉપયોગ કરવો
માર્ગ અકસ્માત પછી એરવે મેનેજમેન્ટ: એક વિહંગાવલોકન
ટ્રેચેલ ઇન્ટ્યુબેશન: દર્દી માટે કૃત્રિમ એરવે ક્યારે, કેવી રીતે અને શા માટે બનાવવો
તીવ્ર પેટ: અર્થ, ઇતિહાસ, નિદાન અને સારવાર
ઝેર મશરૂમ ઝેર: શું કરવું? ઝેર પોતે કેવી રીતે પ્રગટ થાય છે?
છાતીનો આઘાત: ક્લિનિકલ પાસાઓ, ઉપચાર, એરવે અને વેન્ટિલેટરી સહાય
બાળ ચિકિત્સા મૂલ્યાંકન માટે ઝડપી અને ગંદી માર્ગદર્શિકા



