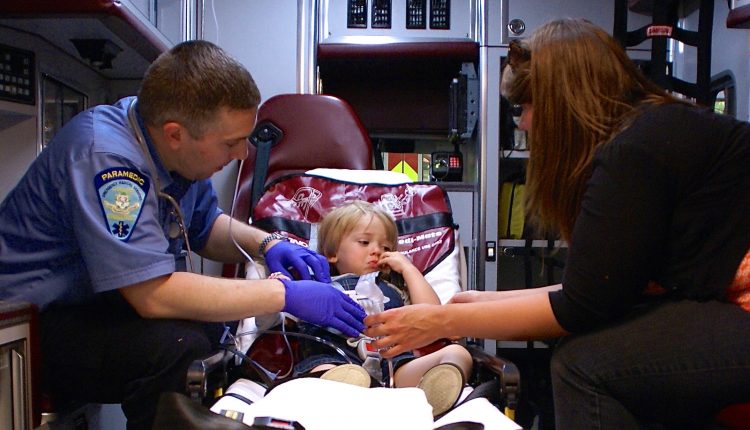
ຄູ່ມືດ່ວນແລະເປື້ອນຕໍ່ການປະເມີນເດັກ
ຄວາມສໍາຄັນຂອງການປະເມີນເດັກນ້ອຍ: ເຖິງແມ່ນວ່າເດັກນ້ອຍກວມເອົາພຽງແຕ່ສ່ວນນ້ອຍຂອງເຫດການສຸກເສີນກ່ອນໂຮງຫມໍ, ພວກເຂົາສະເຫນີສິ່ງທ້າທາຍພິເສດຕໍ່ຜູ້ຊ່ຽວຊານດ້ານ EMS; ທັງຄົນເຈັບ ແລະລູກເຮືອປະສົບກັບຄວາມກົດດັນທາງດ້ານອາລົມ ແລະຄວາມກັງວົນທີ່ຮຸນແຮງ, ໃນຫຼາຍໆກໍລະນີ
ພວກມັນບໍ່ແມ່ນ "ຜູ້ໃຫຍ່ຂະໜາດນ້ອຍ", ສະນັ້ນທາງກາຍຍະວະ ແລະສະລີລະວິທະຍາຂອງເຂົາເຈົ້າລວມທັງທາງເດີນຫາຍໃຈ, ການຫາຍໃຈ, ການໄຫຼວຽນຂອງ, ກ້າມເນື້ອ, ແລະລະບົບໂຄງກະດູກຈຶ່ງສົມຄວນໄດ້ຮັບການພິຈາລະນາເປັນພິເສດ, ເພາະວ່າພວກມັນແຕກຕ່າງຈາກຜູ້ໃຫຍ່.
ອະໄວຍະວະພາຍໃນແມ່ນຢູ່ໃກ້ຊິດແລະໃກ້ຊິດກັບກັນແລະກັນໃນເດັກນ້ອຍຫຼາຍກ່ວາຜູ້ໃຫຍ່, ແລະນີ້ເຮັດໃຫ້ເດັກນ້ອຍມີຄວາມສ່ຽງສູງຕໍ່ການບາດເຈັບຍ້ອນການບາດເຈັບຍ້ອນ "ໄຕມາດທີ່ເຄັ່ງຄັດ".
ປະຕິກິລິຍາຕໍ່ຄວາມເຈັບປວດ / ການເຈັບປ່ວຍແລະຄວາມສາມາດໃນການຈັດການກັບມັນ, ໃນເດັກນ້ອຍແມ່ນແຕກຕ່າງກັນໄປຕາມຂັ້ນຕອນຂອງການພັດທະນາຂອງພວກເຂົາ.
ໄລຍະການພັດທະນາແລະການປະເມີນເດັກ
ແອນ້ອຍ: 1-12 ເດືອນ
ໃນລະຫວ່າງ 4-6 ເດືອນ ເດັກນ້ອຍສ່ວນໃຫຍ່ມີນໍ້າໜັກເກີດເພີ່ມຂຶ້ນສອງເທົ່າ; ເພີ່ມຂຶ້ນສາມເທົ່າໃນ 12 ເດືອນ.
ໃນປີທໍາອິດ, ເດັກນ້ອຍໂດຍປົກກະຕິສາມາດຍ່າງແລະຫົວໃຈຂອງເຂົາເຈົ້າຂະຫນາດໃຫຍ່ສອງເທົ່າ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈຊ້າລົງ, ແລະ BP ເລີ່ມເພີ່ມຂຶ້ນ.
ພະຍາດທົ່ວໄປມັກຈະສົ່ງຜົນກະທົບຕໍ່ລະບົບຫາຍໃຈ, GI, ແລະ CNS, ເຊິ່ງສະແດງອອກຄື:
– ປວດຮາກ
– ຂາດນໍ້າ
– ຊັກ
– ເຍື່ອຫຸ້ມສະໝອງອັກເສບ
– SIDS
ເດັກນ້ອຍ: 1-3 ປີ
ມວນກ້າມຊີ້ນ ແລະ ຄວາມໜາແໜ້ນຂອງກະດູກຈະເພີ່ມຂຶ້ນໃນລະຫວ່າງຕອນທີ່ຍັງນ້ອຍ, ປົກກະຕິຈະເພີ່ມຂຶ້ນ 2 ກິໂລ (5 ປອນ) ໃນແຕ່ລະປີ.
ເມື່ອອາຍຸ 2 ປີ, ລະບົບປະສາດໄດ້ຖືກພັດທະນາຢ່າງເຕັມທີ່ແລະເຮັດວຽກ.
ສ່ວນຫຼາຍແມ່ນສາມາດຄວບຄຸມການຄວບຄຸມການຍ່ຽວ / ລໍາໄສ້ແບບສະຫມັກໃຈ.
ທັກສະພື້ນຖານທາງພາສາປົກກະຕິພັດທະນາໂດຍອາຍຸ 3 ປີ.
ພວກເຂົາເລີ່ມສັງເກດເຫັນຄວາມແຕກຕ່າງຂອງເພດຊາຍແລະເພດຍິງ.
ພະຍາດທົ່ວໄປທີ່ມີຜົນກະທົບຕໍ່ເດັກນ້ອຍ:
– ຫາຍໃຈລຳບາກ
– ພະຍາດຫືດ
– ຫຼອດລົມອັກເສບ
– Croup
– ປວດຮາກ
– ຮາກ
– ຖອກທ້ອງ
– ຂາດນໍ້າ
– ຊັກ febrile
– ພະຍາດຊຶມເຊື້ອ
– ເຍື່ອຫຸ້ມສະໝອງອັກເສບ
ອາຍຸກ່ອນໄວຮຽນ: 4-5 ປີ
ໃນໄລຍະອະນຸບານ, ເດັກນ້ອຍມີປະສົບການຄວາມກ້າວຫນ້າໃນການທັງຫມົດແລະທັກສະການປັບໄຫມ. ການເຈັບປ່ວຍແມ່ນຄ້າຍຄືກັນກັບເງື່ອນໄຂທີ່ໄດ້ກ່າວມາສໍາລັບອາຍຸ 1-3 ປີ, ແຕ່ວ່າ, ກຸ່ມອາຍຸນີ້ມັກຈະເຂົ້າໄປໃນບັນຫາ.
ບັນຫານີ້ລວມເຖິງການຕົກ, ບາດແຜ, ບາດແຜ, ແລະການເປັນພິດໂດຍບັງເອີນ.
ເດັກນ້ອຍອະນຸບານມີຄວາມຢາກຮູ້ຢາກເຫັນ ແລະມີຄວາມກະຕືລືລົ້ນທີ່ຈະຄົ້ນຫາ, ແຕ່ພວກເຂົາບໍ່ມີແນວຄວາມຄິດກ່ຽວກັບອັນຕະລາຍຈົນກ່ວາມັນຊ້າເກີນໄປ.
ອາຍຸໂຮງຮຽນ: 6-12 ປີ
ການເຕີບໂຕຂອງເດັກນ້ອຍໃນໄວຮຽນແມ່ນຊ້າກວ່າ ແລະ ຄົງທີ່ຫຼາຍກວ່າທີ່ເຫັນກັບເດັກອະນຸບານ.
ເດັກນ້ອຍສ່ວນໃຫຍ່ໃນອາຍຸນີ້ເພີ່ມຂຶ້ນຫຼາຍກວ່າ 3 ປອນ. ແລະເຕີບໂຕ 2.5 ນິ້ວຕໍ່ປີ.
ພະຍາດສ່ວນຫຼາຍແມ່ນໄວຣັດແລະການບາດເຈັບແມ່ນພົບເລື້ອຍຍ້ອນການເພີ່ມເອກະລາດແລະກິດຈະກໍາຂອງເຂົາເຈົ້າ.
ໄວລຸ້ນ: 13-18 ປີ
ໃນໄລຍະໄວລຸ້ນ, ຂັ້ນຕອນສຸດທ້າຍຂອງການປ່ຽນແປງການຂະຫຍາຍຕົວແລະການພັດທະນາເກີດຂື້ນ.
ອະໄວຍະວະເພີ່ມຂຶ້ນຢ່າງໄວວາໃນຂະຫນາດແລະເຄມີຂອງເລືອດແມ່ນຄ້າຍຄືກັນກັບຜູ້ໃຫຍ່.
ການປະເມີນເດັກ: ການທົບທວນທາງວິພາກ ແລະສະລີລະວິທະຍາ
ຫົວ
ສິ່ງທີ່ໃຫຍ່ທີ່ສຸດທີ່ຕ້ອງຈື່ໄວ້ໃນເວລາທີ່ການປິ່ນປົວເດັກແມ່ນວ່າຄວາມແຕກຕ່າງຂອງເດັກອ່ອນແລະເດັກນ້ອຍເຮັດໃຫ້ພວກເຂົາແຕກຕ່າງຈາກຄົນເຈັບຜູ້ໃຫຍ່, ດັ່ງນັ້ນ, ເລື້ອຍໆການທົບທວນທາງວິພາກແມ່ນແນະນໍາໃຫ້.
ຫົວຂອງເດັກມີສັດສ່ວນໃຫຍ່ກວ່າຜູ້ໃຫຍ່, ກວມເອົາ 25% ຂອງນ້ໍາຮ່າງກາຍທັງຫມົດ, ໂດຍສະເພາະແມ່ນເດັກເກີດໃຫມ່.
ເດັກນ້ອຍມີພື້ນທີ່ occipital ທີ່ໃຫຍ່ກວ່າແລະໃບຫນ້າທີ່ນ້ອຍກວ່າເມື່ອທຽບກັບຂະຫນາດຂອງຫົວທັງຫມົດ.
ເນື່ອງຈາກວ່າຄວາມແຕກຕ່າງຂອງຂະຫນາດທີ່ກ່ຽວຂ້ອງນີ້, ອັດຕາສ່ວນສູງຂອງການບາດເຈັບໃນເດັກນ້ອຍກ່ຽວຂ້ອງກັບຫົວແລະໃບຫນ້າ.
ເມື່ອນໍາໃຊ້ ກະດູກສັນຫລັງ immobilization ສຳລັບເດັກທີ່ມີອາຍຸຕ່ຳກວ່າ 3 ປີ, ມັນອາດຈະຖືກຊີ້ໃຫ້ວາງຜ້າປູຂະໜາດນ້ອຍໄວ້ໃຕ້ບ່າຂອງຄົນເຈັບ ເພື່ອຮັກສາຄວາມສອດຄ່ອງທີ່ເປັນທຳມະຊາດ.
ແຜ່ນພັບທີ່ວາງໄວ້ໃຕ້ຄໍຂອງເດັກທີ່ເຈັບປ່ວຍໜັກກວ່າ 3 ປີ ຫຼື ບໍລິເວນບ່າບ່າ ຖ້າເດັກມີອາຍຸ <3 ປີຂື້ນໄປ, ສາມາດຊ່ວຍສ້າງທ່າທາງຫາຍໃຈທີ່ຈຳເປັນເພື່ອຮັກສາເສັ້ນທາງຫາຍໃຈທີ່ພຽງພໍ.
ເພື່ອຮອງຮັບການຂະຫຍາຍຕົວປົກກະຕິຂອງສະຫມອງຂອງເດັກ, fontanelle ດ້ານຫນ້າຍັງເປີດແລະມີຄວາມສ່ຽງຕໍ່ການບາດເຈັບສໍາລັບ 9 ຫາ 18 ເດືອນຫຼັງຈາກເກີດ.
fontanelle ດ້ານຫນ້າແມ່ນປົກກະຕິແລ້ວໃນລະດັບຫຼືເລັກນ້ອຍຂ້າງລຸ່ມນີ້ດ້ານຂອງກະໂຫຼກ.
fontanelle bulging ຫຼືແຫນ້ນຊີ້ໃຫ້ເຫັນ ICP ເພີ່ມຂຶ້ນທີ່ເປັນໄປໄດ້.
fontanelle ທີ່ sunken ທີ່ sunken, ມັນຊີ້ໃຫ້ເຫັນເຖິງການຂາດນ້ໍາໃນເດັກ.
ຜູ້ຊ່ຽວຊານດ້ານ EMS ຄວນປະເມີນ fontanelle ດ້ານຫນ້າໃນເດັກອ່ອນແລະເດັກນ້ອຍທີ່ເຈັບປ່ວຍຫຼືໄດ້ຮັບບາດເຈັບ.
ນີ້ແມ່ນການປະເມີນດີທີ່ສຸດໃນທ່ານັ່ງຊື່ເມື່ອເດັກສະຫງົບແລະບໍ່ຮ້ອງໄຫ້.
ທາງອາກາດ
ໂຄງສ້າງທາງເດີນຫາຍໃຈຂອງເດັກນ້ອຍແມ່ນແຄບກວ່າ ແລະມີຄວາມໝັ້ນຄົງໜ້ອຍກວ່າຜູ້ໃຫຍ່.
ນີ້ຕາມທໍາມະຊາດເຮັດໃຫ້ເສັ້ນທາງຫາຍໃຈມີຄວາມສ່ຽງຕໍ່ການອຸດຕັນຈາກຄວາມລັບ, ການອຸດຕັນ, ຫຼືອັກເສບ.
ນອກຈາກນັ້ນ, larynx ແມ່ນສູງກວ່າ (ໃນລະດັບ C3-C4), ດ້ານຫນ້າຫຼາຍ, ຂະຫຍາຍເຂົ້າໄປໃນ pharynx.
cartilage tracheal ແມ່ນຂະຫນາດນ້ອຍກວ່າໃນຄວາມຍາວ / ເສັ້ນຜ່າກາງແລະ bifurcated ໃນລະດັບທີ່ສູງກວ່າໃນຜູ້ໃຫຍ່.
ກະດູກອ່ອນ cricoid ແມ່ນສ່ວນທີ່ແຄບທີ່ສຸດຂອງເສັ້ນທາງຫາຍໃຈຂອງເດັກນ້ອຍ.
ຄາງກະໄຕມີຂະໜາດນ້ອຍລົງ ແລະ ລີ້ນມີຂະໜາດໃຫຍ່ຂຶ້ນ, ເພີ່ມຄວາມເປັນໄປໄດ້ຂອງການອຸດຕັນໂດຍລີ້ນໃນເດັກທີ່ເສຍສະຕິ.
epiglottis ມີລັກສະນະເປັນຮູບໂອເມກ້າ ແລະຂະຫຍາຍເຂົ້າໄປໃນທໍ່ຫາຍໃຈໃນມຸມ 45*.
ພັບຂອງ epiglottic ແມ່ນອ່ອນລົງແລະກາຍເປັນ "floppy", ຍັງເຮັດໃຫ້ເກີດການຂັດຂວາງ.
ຫຼີກເວັ້ນການ hyperflexion ຫຼື hyperextension ຂອງຄົນເຈັບ ຄໍ ເພື່ອຫຼີກເວັ້ນການອຸດຕັນທາງເດີນຫາຍໃຈ.
ມັນອາດຈະຖືກຊີ້ບອກໃຫ້ດັດແປງເຕັກນິກການໃສ່ທໍ່ tracheal ເພື່ອຮັບປະກັນການສໍາພັດທີ່ອ່ອນໂຍນຕໍ່ເນື້ອເຍື່ອອ່ອນຂອງ trachea, ເຊິ່ງໄດ້ຮັບບາດເຈັບງ່າຍຫຼາຍ.
ການນໍາໃຊ້ໃບມີດຊື່ທີ່ຍົກ epiglottis, ເລືອກທໍ່ ET ຂະຫນາດທີ່ເຫມາະສົມ, ແລະຕິດຕາມເສັ້ນທາງຫາຍໃຈຢ່າງຕໍ່ເນື່ອງສໍາລັບການວາງທໍ່ທີ່ເຫມາະສົມ.
ຫມາຍເຫດ: ເດັກນ້ອຍສໍາລັບເດືອນທໍາອິດຫຼືຫຼາຍກວ່ານັ້ນຂອງຊີວິດສ່ວນຫຼາຍແມ່ນຫາຍໃຈດັງ. ນໍ້າເມືອກ ແລະຄວາມລັບໃນ nares ອາດຈະພຽງພໍທີ່ຈະເຮັດໃຫ້ເກີດການຂັດຂວາງທີ່ສໍາຄັນ.
ຫນ້າເອິກແລະປອດ
ໃນເດັກນ້ອຍແລະເດັກນ້ອຍ, ການສະຫນັບສະຫນູນຕົ້ນຕໍສໍາລັບກໍາແພງຫນ້າເອິກແມ່ນມາຈາກກ້າມຊີ້ນທີ່ຍັງອ່ອນໆທີ່ອ່ອນເພຍໄດ້ງ່າຍ, ແທນທີ່ຈະເປັນກະດູກ.
ການນໍາໃຊ້ກ້າມຊີ້ນເຫຼົ່ານີ້ສໍາລັບການຫາຍໃຈຍັງຮຽກຮ້ອງໃຫ້ມີອັດຕາການເຜົາຜະຫລານອາຫານແລະ O2 ສູງກວ່າເດັກນ້ອຍແລະຜູ້ໃຫຍ່, ເຊິ່ງກໍ່ໃຫ້ເກີດການສ້າງອາຊິດ lactic ໃນເລືອດຂອງເດັກ.
ribs ຂອງເດັກນ້ອຍແມ່ນ pliable ຫຼາຍແລະຖືກຈັດວາງຢູ່ໃນແນວນອນ, ແລະ mediastinum ແມ່ນມືຖືຫຼາຍ, ສະຫນອງການປົກປ້ອງຝາຫນ້າເອິກຫນ້ອຍລົງກັບອະໄວຍະວະພາຍໃນພາຍໃນຊ່ອງເອິກ.
ເນື້ອເຍື່ອປອດຂອງເດັກນ້ອຍແມ່ນມີຄວາມອ່ອນແອຫຼາຍ, ເນື່ອງຈາກວ່ານີ້ແລະການປ້ອງກັນທີ່ຈໍາກັດທີ່ສະຫນອງໃຫ້ໂດຍ rib cage ພັດທະນາ, pulmonary contusions ຈາກການບາດເຈັບແລະ pneumothorax ຈາກ barotrauma ແມ່ນພົບເລື້ອຍໃນກຸ່ມອາຍຸນີ້.
ຝາໜ້າເອິກບາງໆຊ່ວຍໃຫ້ມີສຽງລົມຫາຍໃຈທີ່ຟັງໄດ້ງ່າຍ, ເຊິ່ງເຮັດໃຫ້ການປະເມີນສຽງລົມຫາຍໃຈທີ່ພຽງພໍ ແລະຢືນຢັນການຈັດວາງທໍ່ ET ຢູ່ໃນສະໜາມໄດ້ຍາກ.
ມັນເປັນຄວາມຄິດທີ່ດີທີ່ຈະປະເມີນພາກພື້ນທາງຂ້າງເຊັ່ນດຽວກັນກັບ, ສະຖານທີ່ທາງຫນ້າແລະຫຼັງຂອງຄົນເຈັບເຫຼົ່ານີ້.
ໝາຍເຫດ: ເມື່ອປະເມີນຄົນເຈັບເດັກນ້ອຍທີ່ມີອາການບາດເຈັບສາຫັດ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງຈື່ໄວ້ວ່າເດັກອ່ອນແລະເດັກນ້ອຍແມ່ນຫາຍໃຈ diaphragmatic, ຊຶ່ງ ໝາຍ ຄວາມວ່າການກະເພາະອາຫານແມ່ນເປັນເລື່ອງ ທຳ ມະດາ.
ທ້ອງ
ເຊັ່ນດຽວກັນກັບຝາຫນ້າເອິກ, ກ້າມຊີ້ນທີ່ຍັງອ່ອນໆຂອງພາກພື້ນທ້ອງ, ສະຫນອງການປົກປ້ອງເລັກນ້ອຍຕໍ່ອະໄວຍະວະທີ່ແຫນ້ນແຫນ້ນຢູ່ພາຍໃນທ້ອງ.
ຕັບ ແລະມ້າມມີຂະໜາດໃຫຍ່ ແລະ ເສັ້ນເລືອດຫຼາຍກວ່າຜູ້ໃຫຍ່.
ນີ້ນໍາໄປສູ່ຄວາມເປັນໄປໄດ້ຂອງອະໄວຍະວະຫຼາຍອັນທີ່ໄດ້ຮັບບາດເຈັບໃນກໍລະນີທີ່ມີອາການທ້ອງນ້ອຍ.
ສຸດຍອດ
ກະດູກຂອງເດັກນ້ອຍຈະອ່ອນລົງ ແລະ ມີຮູຂຸມຂົນຫຼາຍຂຶ້ນຈົນກວ່າເຂົາເຈົ້າຈະຮອດໄວໜຸ່ມ.
ເມື່ອກະດູກຍາວແກ່ແລ້ວ, ຮໍໂມນຈະປະຕິບັດຕໍ່ກະດູກອ່ອນ, ແທນທີ່ກະດູກອ່ອນ (ອ່ອນກວ່າ) ດ້ວຍກະດູກ (ແຂງກວ່າ).
ແຜ່ນ epiphyseal (ແຜ່ນການຂະຫຍາຍຕົວ) ຍາວຍ້ອນວ່າກະດູກພັດທະນາ; ໜາຂຶ້ນເມື່ອຊັ້ນໃໝ່ຖືກເພີ່ມໃສ່ຊັ້ນເກົ່າ.
ເນື່ອງຈາກວ່າມີທ່າແຮງສໍາລັບການກະດູກຫັກໃດໆ sprains, ເມື່ອຍ, ແລະ contusions ຂອງກະດູກຄວນໄດ້ຮັບການປະຕິບັດເປັນຖ້າຫາກວ່າມັນແມ່ນກະດູກຫັກທີ່ສົມບູນ.
ພວກເຂົາຄວນຈະຖືກຄຸ້ມຄອງດ້ວຍການ immobilization ສູງສຸດຢ່າງເຕັມທີ່ແລະການປະເມີນຄືນ PMS ເລື້ອຍໆ.
ນອກຈາກນັ້ນ, ແພດຕ້ອງໃຊ້ຄວາມລະມັດລະວັງທີ່ສຸດໃນເວລາໃສ່ເຂັມ IO.
ການໃສ່ທີ່ບໍ່ເຫມາະສົມສາມາດເຮັດໃຫ້ເກີດບັນຫາການເຕີບໂຕຂອງເດັກສໍາລັບປີຂ້າງຫນ້າ.
ຜິວຫນັງ
ຜິວຫນັງຂອງເດັກນ້ອຍແມ່ນ thinner ແຕ່ elastic ຫຼາຍກ່ວາຜູ້ໃຫຍ່ແລະມີໄຂມັນ SQ ຫນ້ອຍ.
ເດັກນ້ອຍມີພື້ນທີ່ຜິວກາຍໃຫຍ່ກວ່າຕໍ່ກັບອັດຕາສ່ວນມະຫາຊົນຂອງຮ່າງກາຍ.
ປັດໃຈເຫຼົ່ານີ້ຄວນຈະຖືກພິຈາລະນາໃນເວລາທີ່ການບາດເຈັບເກີດຂື້ນຫຼືມີປັດໃຈສິ່ງແວດລ້ອມ (Cold-hypothermia; Hot-Hyperthermia; Sun-sunburn).
ລະບົບທາງເດີນຫາຍໃຈ
ປະລິມານນໍ້າຂອງເດັກອ່ອນ ແລະເດັກອ່ອນແມ່ນໜ້ອຍກວ່າໄວໜຸ່ມ ແລະຜູ້ໃຫຍ່, ແຕ່ຄວາມຕ້ອງການການເຜົາຜານອາຫານສຳລັບການຫາຍໃຈປົກກະຕິແມ່ນປະມານສອງເທົ່າ, ມີຄວາມສາມາດເຫຼືອໜ້ອຍກວ່າ.
ເນື່ອງຈາກວ່າປັດໃຈເຫຼົ່ານີ້ hypoxia ສາມາດແລະຈະພັດທະນາຢ່າງໄວວາ.
ລະບົບຫຼອດເລືອດຫົວໃຈ
ຜົນຜະລິດຂອງຫົວໃຈແມ່ນຂຶ້ນກັບອັດຕາໃນເດັກອ່ອນ ແລະເດັກນ້ອຍ; ຊຶ່ງຫມາຍຄວາມວ່າອັດຕາການເຕັ້ນຂອງຫົວໃຈໄວ, ຜົນຜະລິດຂອງຫົວໃຈຫຼາຍຂື້ນ.
ຄົນເຈັບເຫຼົ່ານີ້ບໍ່ສາມາດເພີ່ມປະລິມານ contractibilty ຫຼືເສັ້ນເລືອດຕັນໃນ.
ປະລິມານເລືອດໄຫຼວຽນແມ່ນອັດຕາສ່ວນໃຫຍ່ກວ່າຜູ້ໃຫຍ່, ແຕ່ປະລິມານເລືອດຢ່າງແທ້ຈິງແມ່ນຫນ້ອຍລົງ.
ຄວາມສາມາດໃນການ vasoconstrict ເຮືອຊ່ວຍຮັກສາ BP ທີ່ມີຊີວິດຊີວາໄດ້ດົນກວ່າຜູ້ໃຫຍ່.
Hypotension ແມ່ນອາການຊ໊ອກຊ້າຫຼາຍໃນຄົນເຈັບເດັກນ້ອຍ.
ດັ່ງນັ້ນ, ການປະເມີນອາການຊ໊ອກຕ້ອງອີງໃສ່ອາການທາງດ້ານຄລີນິກຂອງ perfusion ເນື້ອເຍື່ອທີ່ພຽງພໍ (ເຊັ່ນ, LOC, ສີຜິວ, ການຕື່ມຝາ).
ຢ່າງໃດກໍ່ຕາມ, ການແຊກແຊງເບື້ອງຕົ້ນແມ່ນຈໍາເປັນເພື່ອປ້ອງກັນອາການຊ໊ອກທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້ຫຼື decompensated.
ການພິຈາລະນາພິເສດລວມມີ:
- ສະຫງວນ cardiovascular ເດັກນ້ອຍແມ່ນແຂງແຮງແຕ່, ຈໍາກັດ
- ການສູນເສຍເລືອດ/ນໍ້າໃນປະລິມານໜ້ອຍສາມາດເຮັດໃຫ້ເກີດອາການຊ໊ອກໄດ້
- ເດັກນ້ອຍອາດຈະປິດບັງອາການຂອງອາການຊ໊ອກ ແລະອາດຈະຕົກຢູ່ໃນອາການຊ໊ອກດ້ວຍສິ່ງສຳຄັນປົກກະຕິ
- Bradycardia ມັກຈະເກີດມາຈາກ hypoxia
ຫມາຍເຫດ: ພະນັກງານ EMS ຄວນສົງໃສວ່າອາການຊ໊ອກໃນເດັກທີ່ເຈັບປ່ວຍ / ບາດເຈັບທີ່ມີ tachycardia ແລະຫຼັກຖານຂອງການຫຼຸດລົງຂອງເນື້ອເຍື່ອ perfusion.
ລະບົບປະສາດ
ເນື້ອເຍື່ອ neural ແມ່ນ fragile; ລະບົບປະສາດພັດທະນາຕະຫຼອດໄວເດັກ.
ນອກຈາກນັ້ນ, fontanelles ດ້ານຫນ້າແລະຫລັງຍັງເປີດຢູ່ໃນໄລຍະເວລາ.
ດັ່ງນັ້ນ, ການບາດເຈັບທີ່ຫົວທີ່ກ່ຽວຂ້ອງກັບ TBI ສາມາດເປັນອັນຕະລາຍຕໍ່ເດັກອ່ອນຫຼືເດັກນ້ອຍ.
ເດັກນ້ອຍມີຄວາມໄດ້ປຽບຂອງສະຫມອງທີ່ດີກວ່າແລະການປົກປັກຮັກສາສາຍສັນຫຼັງຈາກການ ຖັນ spinal ແລະກະໂຫຼກຫົວ.
ຄວາມແຕກຕ່າງຂອງການເຜົາຜານອາຫານລະຫວ່າງຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ: ລັກສະນະພິເສດຂອງການປະເມີນເດັກ
ວິທີການທີ່ເດັກນ້ອຍແລະຜູ້ໃຫຍ່ໃຊ້ພະລັງງານແມ່ນແຕກຕ່າງກັນໃນຫຼາຍວິທີ.
ສໍາລັບຕົວຢ່າງ, ເດັກນ້ອຍ / ເດັກນ້ອຍມີ glycogen ແລະ glucose ຈໍາກັດ.
ລະດັບນໍ້າຕານໃນເລືອດຂອງພວກມັນສາມາດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນການຕອບສະຫນອງຕໍ່ພະຍາດ / ການບາດເຈັບ, ມີຫຼືບໍ່ມີປະຫວັດຂອງພະຍາດເບົາຫວານ.
ຄົນເຈັບເດັກນ້ອຍສາມາດສູນເສຍນ້ໍາຢ່າງຫຼວງຫຼາຍຈາກການປວດຮາກແລະຖອກທ້ອງ, ເຮັດໃຫ້ພວກເຂົາມີຄວາມສ່ຽງຕໍ່ການຂາດນ້ໍາຫຼາຍ.
ເນື່ອງຈາກພື້ນທີ່ຜິວໜັງເພີ່ມຂຶ້ນ, ຄົນເຈັບໃນເດັກແມ່ນມີຄວາມອ່ອນໄຫວຕໍ່ກັບພາວະອຸນຫະພູມຕໍ່າ/ hyperthermia.
ສໍາລັບເຫດຜົນທັງຫມົດເຫຼົ່ານີ້, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະປະເມີນລະດັບນໍ້າຕານໃນເລືອດແລະປ້ອງກັນ hypothermia ໂດຍການເຮັດໃຫ້ພວກເຂົາອົບອຸ່ນ, ໃນເດັກນ້ອຍທີ່ເຈັບປ່ວຍ / ບາດເຈັບທັງຫມົດ.
ການປະເມີນເບື້ອງຕົ້ນຂອງເດັກຄວນປະກອບມີການເບິ່ງຄົນເຈັບແລະການມີສ່ວນຮ່ວມຂອງພໍ່ແມ່ໃນຂະບວນການ.
ນີ້ຊ່ວຍໃຫ້ພວກເຂົາສະຫງົບແລະເຮັດໃຫ້ຄົນເຈັບສະດວກສະບາຍຕໍ່ການປະເມີນ.
ພໍ່ແມ່ສາມາດສະເຫນີຂໍ້ມູນທີ່ມີຄຸນຄ່າທີ່ອາດຈະສໍາຄັນໃນການປິ່ນປົວຂອງເດັກ.
ພໍ່ແມ່ຍັງເປັນວິທີທີ່ດີທີ່ສຸດທີ່ຈະປະເມີນລັກສະນະປົກກະຕິຂອງເດັກ.
ການປະເມີນເດັກເບື້ອງຕົ້ນ
ການປະເມີນເບື້ອງຕົ້ນເລີ່ມຕົ້ນດ້ວຍການປະກອບອາຊີບ EMS ສ້າງຄວາມປະທັບໃຈທົ່ວໄປຂອງຄົນເຈັບ.
ການປະເມີນຜົນຄວນສຸມໃສ່ລາຍລະອຽດທີ່ມີຄຸນຄ່າທີ່ສຸດສໍາລັບສະຖານະການ, ເພື່ອກໍານົດວ່າມີໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ.
ສາມຫຼ່ຽມການປະເມີນເດັກນ້ອຍເປັນແບບແຜນທີ່ສາມາດໃຊ້ເພື່ອປະເມີນໄວເດັກ (ເຊັ່ນດຽວກັນກັບຜູ້ໃຫຍ່, ແຕ່ນັ້ນແມ່ນເລື່ອງອື່ນສໍາລັບມື້ອື່ນ) ແລະທ່າແຮງສໍາລັບການແຊກແຊງທັນທີທັນໃດ.
ສາມຫຼ່ຽມມີ 3 ອົງປະກອບ:
- ຮູບລັກສະນະຂອງສະຖານະພາບທາງຈິດແລະໂຕນກ້າມເນື້ອ
- ການເຮັດວຽກຂອງການຫາຍໃຈລວມທັງອັດຕາແລະຄວາມພະຍາຍາມ
- ການໄຫຼວຽນ; ການປະເມີນສີຜິວຫນັງ / ສະພາບການ
ຫມາຍເຫດ: ຖ້າສະພາບຂອງເດັກແມ່ນຮີບດ່ວນ, ສຸມໃສ່ພື້ນຖານ (ການໄຫຼວຽນ, ທາງອາກາດ, ການຫາຍໃຈ), ສະຖຽນລະພາບແລະການຂົນສົ່ງຢ່າງໄວວາແຕ່, ປອດໄພ!
ຫນ້າທີ່ທີ່ສໍາຄັນ
ໄດ້ AVPU ຂະໜາດທີ່ປະເມີນ, ຄວາມຕື່ນຕົວ, ຄົນເຈັບຕອບສະໜອງຕໍ່ການກະຕຸ້ນດ້ວຍວາຈາ, ການກະຕຸ້ນທີ່ເຈັບປວດ, ຫຼືບໍ່ຕອບສະໜອງ ຫຼືແກ້ໄຂ ຂະໜາດ Glasgow coma.
ເສັ້ນທາງເດີນຫາຍໃຈ & ການຫາຍໃຈ
ເສັ້ນທາງຫາຍໃຈຂອງເດັກຕ້ອງໄດ້ຮັບສິດທິບັດ, ແລະການຫາຍໃຈຄວນຈະດໍາເນີນດ້ວຍການເພີ່ມຂຶ້ນແລະຫຼຸດລົງຂອງຝາຫນ້າເອິກຢ່າງພຽງພໍ.
ອາການແລະອາການຂອງການຫາຍໃຈມີດັ່ງນີ້:
- ສຽງຫາຍໃຈຜິດປົກກະຕິ/ຂາດ
- Bradypnea/Tachypnea
- ຮ້ອງໄຫ້
- ຫົວ bobbing
- ຮູບແບບທີ່ບໍ່ສະຫມໍ່າສະເຫມີຕໍ່ການຫາຍໃຈ
- ດັງດັງ
- ການໃຊ້ກ້າມເນື້ອເສີມ
Circulation
ການປະເມີນການໄຫຼວຽນຂອງເດັກໂດຍການປຽບທຽບຄວາມເຂັ້ມແຂງແລະຄຸນນະພາບຂອງກໍາມະຈອນສູນກາງແລະ peripheral, ການວັດແທກ BP (ສ່ວນໃຫຍ່ແມ່ນ pts >3), ການປະເມີນສີຜິວຫນັງ, ອຸນຫະພູມ, ຫມວກ. ເຕີມເຕັມ, ແລະ turgor ຜິວຫນັງ.
ປະເມີນການປະກົດຕົວຂອງເສັ້ນເລືອດທີ່ເປັນອັນຕະລາຍເຖິງຊີວິດແລະຄວບຄຸມມັນ.
ປະຫວັດສາດທີ່ສຸມໃສ່
ໄລຍະການຫັນປ່ຽນໄດ້ຖືກນໍາໃຊ້ເພື່ອໃຫ້ເດັກໄດ້ກາຍເປັນຄວາມຄຸ້ນເຄີຍກັບລູກເຮືອແລະ ອຸປະກອນ, ໂດຍການມີການສົນທະນາແລະໃຫ້ເຂົາເຈົ້າສໍາພັດແລະຫຼິ້ນກັບສິ່ງທີ່ຈະບໍ່ທໍາຮ້າຍເຂົາເຈົ້າ; ie, stethoscope.
ນີ້ແມ່ນເຫມາະສົມພຽງແຕ່ຖ້າຄົນເຈັບມີສະຕິ, ເຕືອນ, ແລະບໍ່ສໍາຄັນ.
ຖ້າຄົນເຈັບມີອາການຄັນ ຫຼືໝົດສະຕິ; ການແຊກແຊງທັງຫມົດຄວນຈະສໍາເລັດໃນຂະນະທີ່ສະຫນອງການຂົນສົ່ງທີ່ໄວ, ປອດໄພໄປຫາສະຖານທີ່ທີ່ເຫມາະສົມ.
ການໄດ້ຮັບປະຫວັດກ່ຽວກັບເດັກນ້ອຍ, ເດັກນ້ອຍ, ຫຼືເດັກອະນຸບານ, ແມ່ນເກືອບເປັນໄປບໍ່ໄດ້.
EMT ຕ້ອງໄດ້ຮັບຂໍ້ມູນທີ່ເຊື່ອຖືໄດ້ຈາກຜູ້ເບິ່ງແຍງ / ພໍ່ແມ່. ໄວລຸ້ນໃນໄວຮຽນສາມາດຕອບ ແລະສະໜອງຂໍ້ມູນສ່ວນໃຫຍ່ທີ່ຕ້ອງການດ້ວຍຕົນເອງ.
ປະຫວັດທີ່ສຸມໃສ່ຄົນເຈັບໃນເດັກສາມາດໄດ້ຮັບໂດຍການໃຊ້ສ່ວນທີ່ເຫມາະສົມກັບອາຍຸຂອງວິທີການ SAMPLE ແລະ OPQRST.
ອົງປະກອບທີ່ສໍາຄັນຂອງປະຫວັດສາດທີ່ສຸມໃສ່ປະກອບມີ:
- ຄຳ ຮ້ອງທຸກ
- ລັກສະນະຂອງພະຍາດ / ການບາດເຈັບ
- ຄວາມຍາວຂອງພະຍາດ / ການບາດເຈັບ
- ອາຫານສຸດທ້າຍ
- ອາການໄຂ້
- ການປ່ຽນແປງພຶດຕິກໍາ
- ຮາກ/ຖອກທ້ອງ
- ຄວາມຖີ່ຂອງການຍ່ຽວ
- ຢາ/ອາການແພ້
- ຢາຕາມສັ່ງ/OTC ໃນອາທິດທີ່ຜ່ານມາ
- ທຸກອາການແພ້ຢາທີ່ຮູ້ຈັກ
- Medical History
- ໂຮງໝໍໃດພັກເຊົາ
- ການດູແລແພດ
- ພະຍາດ ຊຳ ເຮື້ອ
ການສອບເສັງທາງດ້ານຮ່າງກາຍຢ່າງລະອຽດ
ການກວດຮ່າງກາຍໃນເດັກຄວນເລີ່ມຈາກຫົວຮອດຕີນໃນເດັກທີ່ໃຫຍ່ກວ່າ.
ແຕ່, ການສອບເສັງຄວນຈະດໍາເນີນໄປຈາກປາຍຕີນໄປຫາຫົວໃນເດັກນ້ອຍ, ໂດຍປົກກະຕິແມ່ນ <2 ປີ.
ອີງຕາມສະພາບຂອງເດັກ, ການປະເມີນຕໍ່ໄປນີ້ອາດຈະເຫມາະສົມ:
- ນັກຮຽນ: ກວດເບິ່ງຮອບ ແລະ ປະຕິກິລິຍາຕໍ່ແສງ
- Capillary refill: ຖືກຕ້ອງທີ່ສຸດໃນເດັກອາຍຸຕ່ຳກວ່າ 6 ປີ (ປົກກະຕິ <2 ວິນາທີ)
- ຄວາມຊຸ່ມຊື່ນ: ຜິວໜັງ ໜັງ > 3 ວິນາທີທີ່ຈະກັບຄືນມາ, ນ້ ຳ ຕາ, fontanelle sunken ສະແດງເຖິງການຂາດນ້ໍາ.
ໝາຍເຫດ: ເມື່ອປະເມີນເດັກທີ່ເຈັບປ່ວຍ, ຄວນສັງເກດການມີ ຫຼື ບໍ່ມີໄຂ້, ປວດຮາກ, ຮາກ, ຖອກທ້ອງ ແລະ ຄວາມຖີ່ຂອງປັດສະວະ.
ຖ້າເວລາອະນຸຍາດໃຫ້ແລະສະພາບຂອງຄົນເຈັບອາດຈະຮ້າຍແຮງ, ການຕິດຕາມຄວາມສໍາຄັນຂອງຄົນເຈັບສາມາດໃຫ້ຂໍ້ມູນທີ່ມີຄຸນຄ່າ. ຕົວຢ່າງລວມມີ:
- ຄວາມອີ່ມຕົວຂອງອົກຊີໃນເລືອດ (SpO2)
- ການປະເມີນຜົນ BP (>ອາຍຸ 3 ປີເວັ້ນເສຍແຕ່ຄໍາສັ່ງການແພດຮ້ອງຂໍມັນ)
- ອຸນຫະພູມຮ່າງກາຍ
- ECG (ເຈັບໜັກ/ບາດເຈັບ)
ການປະເມີນຢ່າງຕໍ່ເນື່ອງ
ການປະເມີນຢ່າງຕໍ່ເນື່ອງຄວນຈະຖືກພິຈາລະນາວ່າເຫມາະສົມສໍາລັບຄົນເຈັບທຸກຄົນແຕ່, ໂດຍສະເພາະແມ່ນການປິ່ນປົວເດັກແລະຖືກປະຕິບັດຕະຫຼອດການຂົນສົ່ງຄົນເຈັບ.
ຈຸດປະສົງແມ່ນເພື່ອຕິດຕາມຄົນເຈັບສໍາລັບການປ່ຽນແປງໃນ:
- ຄວາມພະຍາຍາມຫາຍໃຈ
- ອຸນຫະພູມ/ສີຜິວ
- ສະຖານະທາງຈິດ
- ສັນຍານ Vitals.
ມີຊັບພະຍາກອນແລະການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວສໍາລັບເດັກນ້ອຍຈໍານວນຫນຶ່ງຢູ່ໃນຕະຫຼາດທີ່ທໍາລາຍຢາທົ່ວໄປແລະການປິ່ນປົວເດັກສ່ວນໃຫຍ່.
The Broselow Tape ແມ່ນລະບົບທີ່ໃຊ້ທົ່ວໄປທີ່ສຸດທີ່ໃຊ້ໃນການຄິດໄລ່ປະລິມານຢາແລະນ້ໍາ.
ສະພາບຂອງຄົນເຈັບລວມທັງ vitals ຄວນໄດ້ຮັບການປະເມີນທຸກໆ 15 ນາທີໃນເດັກທີ່ຫມັ້ນຄົງແລະທຸກໆ 5 ນາທີຖ້າຄົນເຈັບມີອາການຮ້າຍແຮງ / ບາດເຈັບ. ຜູ້ຊ່ຽວຊານດ້ານ EMS ຕ້ອງມີຄວາມສາມາດໃນການກໍານົດໄພຂົ່ມຂູ່ຕໍ່ຊີວິດທັນທີທັນໃດຫຼືທີ່ເປັນໄປໄດ້ໃນເດັກ.
ການໄດ້ຮັບປະຫວັດທີ່ເຊື່ອຖືໄດ້ແລະການກວດຮ່າງກາຍໃນຄົນເຈັບເດັກນ້ອຍສາມາດເປັນສິ່ງທ້າທາຍທີ່ດີທີ່ສຸດ, ແລະກົນລະຍຸດການສື່ສານແມ່ນແນ່ນອນວ່າມີຄວາມສໍາຄັນຕໍ່ຄວາມສໍາເລັດຂອງພວກເຂົາ.
ມີຫຼາຍໂຄງການການຢັ້ງຢືນ AHA ສໍາລັບການປິ່ນປົວທີ່ເຫມາະສົມຂອງຄົນເຈັບເດັກນ້ອຍລວມທັງ PALS, PTLS, ແລະອື່ນໆຈໍານວນຫຼາຍ.
ພວກເຂົາເຈົ້າຈະຊ່ວຍໃຫ້ທ່ານຮັກສາຄວາມຄົມຊັດແລະພ້ອມທີ່ຈະປະເຊີນກັບສິ່ງທ້າທາຍຕ່າງໆໃນການຄຸ້ມຄອງຄົນເຈັບເດັກນ້ອຍ.
ອ່ານຍັງ:
ມີຊີວິດສຸກເສີນຫຼາຍຂຶ້ນ…ສົດ: ດາວໂຫລດແອັບຟຣີໃໝ່ຂອງໜັງສືພິມຂອງເຈົ້າສຳລັບ IOS ແລະ Android
ພາວະສຸກເສີນດ້ານພິດວິທະຍາໃນເດັກ: ການແຊກແຊງທາງການແພດໃນກໍລະນີຂອງການເປັນພິດໃນເດັກ
ການປະເມີນເສັ້ນທາງການບິນພື້ນຖານ: ພາບລວມ
ການປະເມີນການບາດເຈັບໃນທ້ອງ: ການກວດກາ, ການຟັງສຽງແລະການ palpation ຂອງຄົນເຈັບ
ການປະເມີນຄວາມເຈັບປວດ: ຕົວກໍານົດການແລະຂະຫນາດໃດທີ່ຈະໃຊ້ໃນເວລາທີ່ການຊ່ວຍເຫຼືອແລະການປິ່ນປົວຄົນເຈັບ
ການຄຸ້ມຄອງທາງອາກາດຫຼັງຈາກອຸປະຕິເຫດຖະຫນົນຫົນທາງ: ສະພາບລວມ
Intubation Tracheal: ເວລາໃດ, ເປັນຫຍັງແລະເປັນຫຍັງຕ້ອງສ້າງເສັ້ນທາງທຽມ ສຳ ລັບຄົນເຈັບ
ການບາດເຈັບຂອງສະຫມອງ Traumatic (TBI) ແມ່ນຫຍັງ?
ທ້ອງນ້ອຍ: ຄວາມໝາຍ, ປະຫວັດ, ການວິນິດໄສ ແລະການປິ່ນປົວ
ຄໍາແນະນໍາການຊ່ວຍເຫຼືອຄັ້ງທໍາອິດສໍາລັບຄູອາຈານ
ພິດເຫັດພິດ: ຈະເຮັດແນວໃດ? ການເປັນພິດສະແດງອອກແນວໃດ?
Chest Trauma: ລັກສະນະທາງຄລີນິກ, ການປິ່ນປົວ, ການຊ່ວຍທາງເດີນຫາຍໃຈ ແລະລະບົບຫາຍໃຈ



