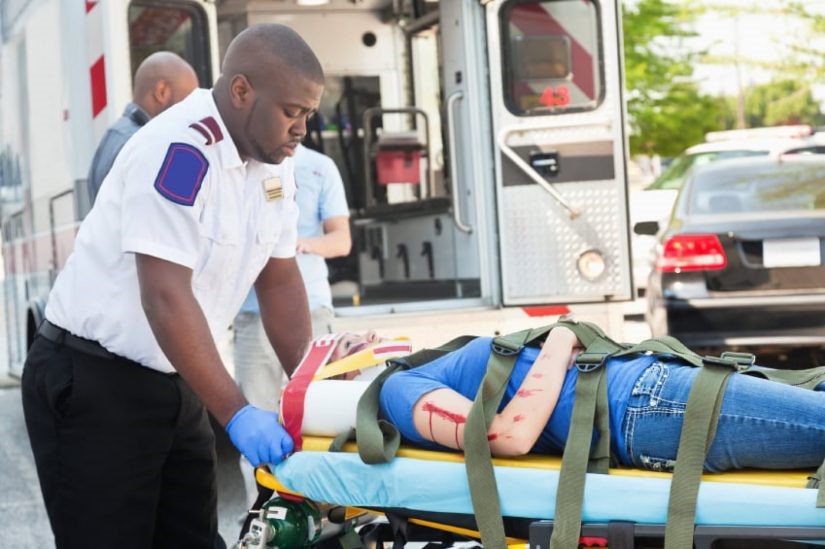
स्पाइनल झटका: कारण, लक्षण, जोखिम, निदान, उपचार, पूर्वानुमान, मृत्यु
स्पाइनल डिस्ट्रिब्युसन झटका: औषधिमा 'शक' भन्नाले सिन्ड्रोमलाई जनाउँछ, अर्थात् लक्षण र लक्षणहरूको सेट, प्रणालीगत स्तरमा कम परफ्युजनको कारणले गर्दा अक्सिजनको उपलब्धता र टिस्यु स्तरमा यसको माग बीचको असंतुलन।
झटका दुई प्रमुख समूहहरूमा वर्गीकृत गरिएको छ
- कार्डियक आउटपुट झटका घट्यो: कार्डियोजेनिक, अवरोधक, हेमोरेजिक हाइपोभोलेमिक र गैर-हेमोरेजिक हाइपोभोलेमिक;
- वितरणात्मक झटका (कुल परिधीय प्रतिरोधमा कमीबाट): सेप्टिक, एलर्जी ('एनाफिलेक्टिक झटका'), न्यूरोजेनिक र स्पाइनल.
स्पाइनल वितरण झटका
डिस्ट्रिब्युटिभ झटका एक प्रकारको झटका हो जुन भास्कुलर बेड, जुन असामान्य रूपमा फैलिएको छ, र परिसंचरण रगतको मात्रा बीचको असमानताको कारणले हुन्छ, जुन - पूर्णतया कम नभए पनि - बनाइएको भासोडिलेसनको कारणले अपर्याप्त हुन्छ।
स्पाइनल झटका एक दुर्लभ प्रकारको वितरणात्मक झटका हो जसमा परिधीय भासोडिलेसन मेरुदण्डमा भएको चोटले गर्दा हुन्छ। मेरुदण्ड.
यो फारम समान एक, न्यूरोजेनिक झटका संग भ्रमित हुनु हुँदैन।
धेरै पाठहरूमा, दुई प्रकारका झटका सम्बन्धित छन्, तर स्पाइनल झटकाको अवस्थामा, स्पाइनल कर्ड-मध्यस्थ रिफ्लेक्सको हानि अवलोकन गरिन्छ।
झटका प्रायः मेरुदण्डको चोटको पहिलो अभिव्यक्ति हो।
प्राथमिक उपचार मा प्रशिक्षण? इमर्जेन्सी एक्सपोमा DMC दिनस मेडिकल कन्सल्टेन्ट्स बुथमा जानुहोस्
यस प्रकारको स्पाइनल झटकामा, घटनाहरूको यो क्रमलाई सरल बनाउन:
- तंत्रिका क्षतिले रक्त परिसंचरण नियन्त्रण गर्ने तंत्रिका तंत्रमा कमीको परिणाम दिन्छ;
- परिधीय vasodilatation हुन्छ;
- परिधीय vasodilatation धमनी हाइपोटेन्सन निम्त्याउँछ;
- धमनी हाइपोटेन्सनले टिश्यू हाइपोपरफ्यूजनको नेतृत्व गर्दछ;
- टिश्यू हाइपोपरफ्युजनले टिश्यू एनोक्सिया निम्त्याउँछ;
- ischemic दुःखको यसले तन्तुहरूको नेक्रोसिस (मृत्यु) निम्त्याउँछ, जसले काम गर्न बन्द गर्छ।
स्पाइनल झटका को लक्षण र लक्षण
यस प्रकारको झटकामा निम्न क्लिनिकल लक्षण र लक्षणहरू देख्न सकिन्छ:
- धमनी हाइपोटेंशन
- थकान
- बदलिएको श्वसन दर;
- bradycardia वा tachycardia (हृदयको दर घटेको वा बढेको);
- लक्षण र बहु-अंग डिसफंक्शन को लक्षण;
- रक्तचाप को पतन;
- हृदयघात;
- फुफ्फुसीय गिरफ्तारी;
- चेतनाको स्तरमा गम्भीर कमी;
- कोमा;
- मृत्यु
यी लक्षणहरू र चिन्हहरू अन्य लक्षणहरू र अपस्ट्रीम अवस्था र/वा रोगविज्ञानले गर्दा हुने झटका, जस्तै स्पाइनल कर्ड कम्प्रेसन, जसले मोटर घाटा निम्त्याउन सक्छ (जस्तै तल्लो अंगको पक्षाघात वा पनि। पाठेघरको कशेरुकाको चोटको अवस्थामा माथिल्लो अंग) र संवेदी घाटा।
सनसनी र आन्दोलनको हानि चोट लागेको ठाउँको तल हुन्छ, त्यसैले चोटपटक जति बढी हुन्छ (जस्तै पाठेघरको कशेरुका फ्र्याक्चर), सामान्यतया क्षति त्यति नै गम्भीर हुन्छ।
संसारमा उद्धार रेडियो? इमर्जेन्सी एक्सपोमा ईएमएस रेडियो बूथमा जानुहोस्
अन्य तत्काल लक्षणहरू समावेश हुन सक्छन्:
- चोट को क्षेत्र मा दुखाइ
- मांसपेशी spasticity;
- खुट्टामा झुन्झने र सुन्निने;
- पुरुषहरु मा priapism;
- डिस्पनिया;
- श्वसन विफलता;
- हृदय अतालता;
- मूत्राशय समारोह को हानि;
- आन्द्रा कार्य को हानि।
मेरुदण्डको आघातको दीर्घकालीन प्रभावहरू चोटको स्थान र गम्भीरताको आधारमा भिन्न हुन्छन्: पहिले नै उल्लेख गरिएझैं, मेरुदण्डमा जति उच्च क्षति हुन्छ, त्यति नै गम्भीर, सामान्य रूपमा, लक्षणहरू हुन्।
उदाहरणका लागि, पाठेघरको मेरुदण्डमा भएको चोटले सबै चारै अंगहरूलाई असर गर्छ, साथै सास फेर्न र अन्य आवश्यक कार्यहरू नियन्त्रण गर्ने मांसपेशीहरूलाई असर गर्छ।
लम्बर स्पाइनमा चोटपटक, अर्कोतर्फ, तल्लो अङ्गहरू (माथिल्लो अंगहरू होइन) र आन्द्रा र मूत्राशयको कार्यलाई असर गर्छ, तर सामान्यतया अन्य अंग वा प्रणालीहरूलाई असर गर्दैन।
पूर्ण उच्च गर्दन अन्य गम्भीर चोटहरू द्वारा जटिल चोट र आघातले तुरुन्तै मृत्यु निम्त्याउन सक्छ वा स्वायत्तताको गम्भीर हानि निम्त्याउन सक्छ, अन्ततः बिरामीको बाँकी जीवनको लागि पूर्ण सहायता चाहिन्छ।
स्पाइनल झटका को चरणहरू
यस प्रकारको झटका रिफ्लेक्सको पाठ्यक्रममा आधारित चार फरक चरणहरूमा छुट्याइन्छ:
- चरण 1 रिफ्लेक्सको हानि (अरेफ्लेक्सिया);
- चरण 2 लगभग दुई दिन पछि रिफ्लेक्सको भाग पुन: प्राप्त हुन्छ;
- चरण 3 हाइपररेफ्लेक्सिया हुन्छ;
- चरण 4 स्पास्टिक चरण।
अन्य लेखकहरूको अनुसार, स्पाइनल झटका दुई चरणहरूमा विभाजित गर्न सकिन्छ:
- तीव्र चरण
- areflexia;
- निकासी मार्गहरूको अवधारण;
- vasoparalysis;
- छाला हाइपोथर्मिया;
- paraplegia;
- मांसपेशी हाइपोटोनिया;
- पुरानो चरण:
- हाइपरफ्लेक्सिया;
- स्पास्टिकवाद;
- स्पाइनल स्वचालितता।
यी चरणहरूमा सामान्यतया तीन देखि छ हप्ताको अवधि समावेश हुन्छ; केही अवस्थामा यी चरणहरूको कुल अवधि धेरै महिना भएको छ।
चोट लागेपछिको तुरुन्तै अवधिमा (लामो घन्टा वा दिन), मेरुदण्डको झटकालाई कमजोरी, स्वायत्त कार्यहरू गुमाउने र चोटको मुनि पूर्ण एनेस्थेसिया द्वारा विशेषता गरिन्छ, जुन चोटपटक मेरुदण्डको माथिल्लो भागमा लामो समयसम्म रहन्छ; यो तस्विर क्रमशः spasticity द्वारा सफल भएको छ।
स्पाइनल झटका कारणहरू र जोखिम कारकहरू
प्रायः न्युरोजेनिक झटका निम्त्याउने र/वा बढावा दिने प्याथोलोजीहरू र अवस्थाहरू क्वाड्रिप्लेजिया वा प्याराप्लेजियाको साथ मेरुदण्डको चोटहरू हुन्।
बारम्बार आघात भनेको कशेरुकाको भाँच्नु र/वा यसको विस्थापन हो, जसको परिणामस्वरूप मेरुदण्डको कम्प्रेसन र/वा चोट लाग्छ।
त्यस्ता प्रकारका आघातहरू प्रायः ट्राफिक वा खेलकुद दुर्घटनाहरूमा वा बन्दुकको गोलीका कारण लडेर वा चोटपटकमा हुन्छन्।
स्पाइनल कर्ड आघात हुन सक्छ
- प्रत्यक्ष (बन्द वा प्रवेश);
- स्पाइनल नहर (अत्यधिक हाइपरएक्सटेन्सन, हाइपरफ्लेक्सन वा टोर्सन) भित्र स्पाइनल कर्डलाई प्रदान गरिएको आन्दोलनको सीमा पार गर्न सम्बन्धित।
स्पाइनल झटका पनि कहिलेकाहीँ स्पाइनल ट्युमर वा तनाव-सम्बन्धित घटनाहरूको कारण जन्म पछि हुन सक्ने असामान्यताको परिणाम हो।
स्पाइनल झटका को पाठ्यक्रम
तीन फरक चरणहरू सामान्यतया झटकामा पहिचान गर्न सकिन्छ:
- प्रारम्भिक क्षतिपूर्ति चरण: कार्डियोभास्कुलर अवसाद बिग्रन्छ र शरीरले सहानुभूति तंत्रिका तंत्र, क्याटेकोलामाइन्स र साइटोकाइनहरू जस्ता स्थानीय कारकहरूको उत्पादन द्वारा मध्यस्थतामा क्षतिपूर्ति संयन्त्रहरू ट्रिगर गर्दछ। प्रारम्भिक चरण अधिक सजिलै उपचार योग्य छ। प्रारम्भिक निदानले राम्रो रोगको निदानमा पुर्याउँछ, यद्यपि यो प्राय: कठिन हुन्छ किनकि यस चरणमा लक्षण र चिन्हहरू धमिलो वा गैर-विशिष्ट हुन सक्छन्;
- प्रगति चरण: क्षतिपूर्ति संयन्त्रहरू प्रभावहीन हुन्छन् र अत्यावश्यक अंगहरूमा पर्फ्यूजन घाटा द्रुत रूपमा बिग्रन्छ, जसको कारण इस्केमिया, सेलुलर क्षति र भासोएक्टिभ पदार्थहरूको संचयको साथ गम्भीर प्याथोफिजियोलोजिकल असंतुलन हुन्छ। बढेको ऊतक पारगम्यता संग भासोडिलेसन फैलिएको intravascular जमावट निम्त्याउन सक्छ।
- अपरिवर्तनीय चरण: यो सबैभन्दा गम्भीर चरण हो, जहाँ चिन्हित लक्षणहरू र संकेतहरूले निदानलाई सहज बनाउँछन्, तर, यस चरणमा प्रदर्शन गर्दा अक्सर अप्रभावी उपचारहरू र खराब रोग निदान हुन्छ। अपरिवर्तनीय कोमा र कार्डियक फंक्शन कम हुन सक्छ, कार्डियक अरेस्ट र बिरामीको मृत्यु सम्म।
स्पाइनल आघात को निदान
आघातको निदान विभिन्न उपकरणहरूमा आधारित छ, जसमा:
- anamnesis;
- उद्देश्य परीक्षण;
- प्रयोगशाला परीक्षण;
- हेमोक्रोम;
- hemogasanalysis;
- सीटी स्क्यान;
- कोरोनरोग्राफी;
- पल्मोनरी एंजियोग्राफी;
- इलेक्ट्रोकार्डियोग्राम;
- छातिको एक्स - रे;
- Colordoppler संग इकोकार्डियोग्राम।
विभेदक निदानका लागि प्रयोग गरिने सबैभन्दा सामान्य परीक्षाहरू सीटी स्क्यान, इकोकार्डियोग्राफी, कार्डियक क्याथेटेराइजेसन, पेटको अल्ट्रासाउन्ड, साथै रक्तस्राव र कोगुलेसन विकारहरू हटाउन प्रयोगशाला परीक्षणहरू हुन्।
Anamnesis र वस्तुनिष्ठ परीक्षा महत्त्वपूर्ण छन् र धेरै चाँडै प्रदर्शन गर्नुपर्छ।
अचेत बिरामीको हकमा परिवारका सदस्य वा साथीभाइको सहयोगमा हिस्ट्री लिन सकिन्छ।
वस्तुपरक परीक्षण गर्दा, झटका लागेको विषय प्रायः फिक्का, चिसो, चिल्लो छाला, ट्याकीकार्डिक, कम क्यारोटिड पल्स, बिग्रिएको मृगौला कार्य (ओलिगुरिया) र कमजोर चेतनाको साथ प्रस्तुत गर्दछ।
निदानको क्रममा, चेतना कमजोर भएका बिरामीहरूमा श्वासनलीको पेटेन्सी सुनिश्चित गर्न, विषयलाई एन्टि-सक पोजिसन (सुपिन) मा राख्नु, घाइतेलाई पसिना नबनाई ढाक्नु, लिपोटिमिया हुनबाट जोगाउन र यसरी अवस्था थप बिग्रन आवश्यक हुन्छ। झटका
प्रयोगशाला परीक्षणको सन्दर्भमा, शरीरको एसिड-बेस सन्तुलनको मूल्याङ्कन गर्न धमनी वा शिरायुक्त हेमोगासनालिसिस झटकाको निदानमा आधारभूत हुन्छ।
विशेष रूपमा, झटका बढ्दो ल्याक्टेट्स र आधारको कमीको साथ मेटाबोलिक एसिडमियाको चित्रको साथमा हुन्छ।
मेरुदण्डको CT र MRI स्क्यान स्पाइनल कर्ड क्षति पत्ता लगाउन आवश्यक छ
मेरुदण्डको चोटको निदान र व्यवस्थापन गर्न गाह्रो हुन सक्छ र चाँडै निदान नगरिएका चोटहरूले गम्भीर जटिलताहरू निम्त्याउन सक्छ।
यदि स्पाइनल कर्डमा चोट लागेको शंका छ भने, मेरुदण्डलाई मूल्याङ्कन र निदानको समयमा सधैं सुरक्षित र स्थिर हुनुपर्छ।
प्रारम्भिक मूल्याङ्कनमा चिकित्सा इतिहास, नैदानिक परीक्षण र सबै भन्दा माथि इमेजिङ (एक्स-रे, सीटी स्क्यान, एमआरआई) समावेश छ, जसमा सम्पूर्ण मेरुदण्ड समावेश हुनुपर्छ, चोट लागेको शंका गरिएको क्षेत्र मात्र होइन।
रोगीको चेतनाको अवस्था र अन्य चोटहरूको उपस्थितिको आधारमा डायग्नोस्टिक प्रविधिहरूको छनोट भिन्न हुन्छ।
मेरुदण्ड वितरण झटका मा, यो अवस्था हुन्छ:
- प्रीलोड: घट्छ/सामान्य
- afterload: घट्छ;
- संकुचन: सामान्य;
- केन्द्रीय शिरापरक satO2: भिन्न हुन्छ; arteriovenous shunt मा वृद्धि छ;
- एचबी एकाग्रता: सामान्य;
- diuresis: सामान्य / घटेको;
- परिधीय प्रतिरोध: घट्यो;
- संवेदी: न्यूरोजेनिक र स्पाइनल आघातमा सामान्य; सेप्टिक र एलर्जी झटका मा आन्दोलन / भ्रम।
याद गरौं कि सिस्टोलिक आउटपुट स्टार्लिङको नियममा प्रीलोड, आफ्टरलोड र मुटुको संकुचनमा निर्भर हुन्छ, जसलाई विभिन्न विधिहरूद्वारा नैदानिक रूपमा अप्रत्यक्ष रूपमा निगरानी गर्न सकिन्छ:
- प्रीलोड: स्वान-गान्ज क्याथेटरको प्रयोग मार्फत केन्द्रीय शिरापरक दबाब मापन गरेर, यो चर प्रीलोडको साथ रैखिक प्रकार्यमा छैन भन्ने कुरालाई ध्यानमा राख्दै, तर यो दायाँ वेंट्रिकलको पर्खालहरूको कठोरतामा पनि निर्भर गर्दछ;
- afterload: प्रणालीगत धमनी दबाव मापन गरेर (विशेष गरी डायस्टोलिक, अर्थात् 'न्यूनतम');
- संकुचन: इकोकार्डियोग्राम वा मायोकार्डियल सिन्टीग्राफी द्वारा।
आघातको अवस्थामा अन्य महत्त्वपूर्ण मापदण्डहरू द्वारा जाँच गरिन्छ:
- हेमोग्लोबिन: हेमोक्रोम द्वारा;
- अक्सिजन संतृप्ति: प्रणालीगत मानको लागि संतृप्ति मीटरको माध्यमबाट र विशेष नमूना लिएर केन्द्रीय शिरापरक क्याथेटर शिरापरक संतृप्तिको लागि (धमनी मानको भिन्नताले तन्तुहरूले अक्सिजन खपतलाई संकेत गर्दछ)
- धमनी अक्सिजन दबाव: hemogasanalysis मार्फत
- diuresis: मूत्राशय कैथेटर मार्फत।
निदानको क्रममा, बिरामीलाई निरन्तर अवलोकन गरिन्छ, अवस्था कसरी विकसित हुन्छ भनेर जाँच गर्न, सधैं राख्दै।ए बी सी नियम' दिमागमा, अर्थात् जाँच
- वायुमार्ग को patency
- सास को उपस्थिति;
- परिसंचरण को उपस्थिति।
यी तीनवटा कारकहरू बिरामीको बाँच्नको लागि महत्त्वपूर्ण छन्, र त्यस क्रममा नियन्त्रण गरिनुपर्छ - र आवश्यक भएमा पुन: स्थापना गरिनुपर्छ।
चिकित्सा
थेरापी झटका को अपस्ट्रीम कारण मा निर्भर गर्दछ। अक्सिजन व्यवस्थापन सामान्यतया गरिन्छ, त्यसपछि उचित भोलेमिया पुनर्स्थापित गर्न व्यक्तिको तरल पदार्थको समायोजन गरिन्छ: आइसोटोनिक क्रिस्टलोइडहरू यस उद्देश्यका लागि प्रयोग गरिन्छ; अधिक गम्भीर अवस्थामा जहाँ सामान्य थेरेपी असफल देखिन्छ, डोपामाइन वा नोराड्रेनालाईन प्रयोग गरिन्छ।
विशेष गरी, थेरापी समावेश छ
- स्थिरता टाउको, घाँटी र पछाडि;
- झटकाको अपस्ट्रीम कारणसँग सम्बन्धित विशेष उपायहरूको कार्यान्वयन, जस्तै ट्युमर र/वा कशेरुका र मेरुदण्डको दर्दनाक चोटको अवस्थामा न्यूरोलोजिकल र/वा अर्थोपेडिक सर्जिकल थेरापी;
- vasodilator ड्रग्स को निकासी;
- भोलेमिया विस्तार: ev क्रिस्टलोइड समाधानको इन्फ्यूजन (1-20 मिनेटमा 30 लीटर, केन्द्रीय शिराको दबाव मानहरू सामान्य नभएसम्म जारी रहन्छ)। यस प्रकारको झटकामा कोलोइडहरू पनि प्रयोग गर्न सकिन्छ;
- vasoconstrictor ड्रग्स: यी काउन्टर परिधीय vasodilation र धमनी हाइपोटेन्सन। 15-20 mg/kg/मिनेटको डोपामाइन वा 0.02-0.1 mcg/kg/मिनेटको खुराकमा noradrenaline प्रयोग गर्नु उपयोगी हुन्छ (इन्फ्युजनलाई 100 mmHg सिस्टोलिक रक्तचापभन्दा बढी नहोस् भनेर समायोजन गर्नुपर्छ)।
स्पाइनल झटकामा पुनर्वास:
माथि सूचीबद्ध उपचारहरू बाहेक, फिजियोथेराप्यूटिक पुनर्स्थापना उपचारहरू मेरुदण्डको चोटका कारण हराएको संवेदी र/वा मोटर प्रकार्यलाई सम्भव भएसम्म पुनर्स्थापना गर्न समयसँगै जोडिन्छ।
शारीरिक, पेशागत, भाषण र पुनर्वास थेरापी दीर्घकालीन रिकभरी प्रक्रियाका महत्त्वपूर्ण भागहरू हुन्।
पुनर्स्थापनाले मांसपेशी शोष र संकुचनको रोकथाममा ध्यान केन्द्रित गर्दछ, बिरामीहरूलाई अरूको हानिको क्षतिपूर्ति गर्नका लागि आफ्ना केही मांसपेशीहरूलाई पुन: तालिम दिन सिक्न मद्दत गर्दछ, र बोल्ने र चल्ने क्षमता गुमाएको बिरामीमा सञ्चार सुधार गर्न सक्छ।
दुर्भाग्यवश, उपचारले सधैं बिरामीले आशा गरेको परिणामहरू प्रदान गर्दैन।
चोटको गम्भीरतामा निर्भर गर्दै, दैनिक कार्यहरू कायम राख्न दीर्घकालीन हस्तक्षेपहरू आवश्यक हुन सक्छ, उदाहरणका लागि तिनीहरू समावेश हुन सक्छन्:
- सास फेर्नको लागि मेकानिकल वेंटिलेशन;
- मूत्राशय निकासी गर्न मूत्राशय क्याथेटर;
- थप पोषण र क्यालोरीहरू उपलब्ध गराउन फिडिङ ट्यूब।
स्पाइनल सदमेको विकास र पूर्वानुमान
गम्भीर मेरुदण्डको झटका जसको तुरुन्तै उपचार नगरिएको हुन्छ, विशेष गरी पाठेघरको कशेरुकामा चोटपटक लाग्ने अवस्थामा प्रायजसो कमजोर पूर्वानुमान हुन्छ।
चिकित्सकीय हस्तक्षेप समयमै भए पनि, रोगको निदान कहिलेकाहीं अशुभ हुन्छ।
एकपटक सिन्ड्रोम ट्रिगर गर्ने प्रक्रिया सुरु भएपछि, टिश्यू हाइपोपरफ्युजनले बहु-अङ्ग कार्यहरू निम्त्याउँछ, जसले झटकाको अवस्थालाई बढाउँछ र बिग्रन्छ: विभिन्न पदार्थहरू रक्तसंचार प्रवाहमा खन्याइन्छ जस्तै क्याटेकोलामाइन्स, विभिन्न किनिनहरू, हिस्टामाइन, सेरोटोनिन, प्रोस्टाग्ल्याण्डिन्स, फ्री रेडिकल, पूरक प्रणाली सक्रियता र ट्यूमर नेक्रोसिस कारक।
यी सबै पदार्थहरूले मृगौला, मुटु, कलेजो, फोक्सो, आन्द्रा, प्यान्क्रियाज र मस्तिष्क जस्ता महत्त्वपूर्ण अंगहरूलाई हानि बाहेक अरू केही गर्दैन।
समयमै उपचार नगरिएको गम्भीर मेरुदण्डको झटकाको निदान कमजोर हुन्छ, किनकि यसले अपरिवर्तनीय मोटर र/वा सेन्सरी स्नायु क्षति, कोमा र बिरामीको मृत्यु निम्त्याउन सक्छ।
केही घण्टादेखि दुई हप्तासम्म चल्ने, क्षतिको वास्तविक हद प्रकट गर्न मेरुदण्डको झटका समयको साथ कम हुन सक्छ, जुन, तथापि, पुन:स्थापना उपचारमा थोरै प्रतिक्रियाको साथ, प्रायः गम्भीर र अपरिवर्तनीय हुन्छ।
के गर्ने?
कसैलाई झटका लागेको शंका लागेमा, एकल आपतकालीन नम्बरमा सम्पर्क गर्नुहोस्।
विषयलाई घाँटीबाट सुरु गरी स्थिर हुन्छ, जसलाई घाँटीको ब्रेसले बन्द गरिएको हुन्छ, त्यसपछि पछाडि, माथिल्लो खुट्टा, श्रोणि र तल्लो अंगहरू स्थिर हुन्छन्।
यस उद्देश्यको लागि, पट्टा वा बेल्टहरू विषयको आन्दोलनलाई स्थिर गर्न प्रयोग गर्न सकिन्छ।
यदि सम्भव छ भने, विषयलाई एन्टी-शक स्थितिमा राख्नुहोस्, वा Trendelenburg स्थिति, जुन घाइतेलाई भुइँमा सुताएर, सुपिन, सिरानी बिना भुइँमा 20-30° झुकेर, श्रोणि अलिकति माथि राखेर (जस्तै तकियासहित) र तल्लो हात माथि राखेर प्राप्त हुन्छ।
यो पनि पढ्नुहोस्:
विद्युतीय चोटहरू: तिनीहरूलाई कसरी मूल्याङ्कन गर्ने, के गर्ने
नरम ऊतक चोटहरूको लागि RICE उपचार
प्राथमिक उपचारमा DRABC प्रयोग गरेर प्राथमिक सर्वेक्षण कसरी गर्ने
Heimlich Maneuver: पत्ता लगाउनुहोस् यो के हो र यो कसरी गर्ने
बाल चिकित्सा प्राथमिक उपचार किटमा के हुनुपर्छ
विष मशरूम विषाक्तता: के गर्ने? विषाक्तता आफैं कसरी प्रकट हुन्छ?
हाइड्रोकार्बन विषाक्तता: लक्षण, निदान र उपचार
प्राथमिक उपचार: तपाईंको छालामा ब्लीच निल्ने वा स्पिल गरेपछि के गर्ने
आघातका लक्षण र लक्षणहरू: कसरी र कहिले हस्तक्षेप गर्ने
वास्प स्टिङ र एनाफिलेक्टिक शक: एम्बुलेन्स आउनु अघि के गर्ने?
युके / आपतकालीन कोठा, बाल चिकित्सा इन्ट्युबेशन: गम्भीर अवस्थामा बच्चाको साथ प्रक्रिया
पेडियाट्रिक बिरामीहरूमा एन्डोक्रेशियल इन्टुबेशन: सुप्राग्लोटिक एयरवेका लागि उपकरणहरू
ब्राजिलमा सेडेटिभ्सको अभाव महामारी बढायो: कोविड १ With भएका बिरामीहरूको उपचारका लागि औषधीको अभाव छ।
सेडेशन र एनाल्जेसिया: इन्ट्युबेशन सुविधाको लागि औषधिहरू
इन्ट्युबेशन: जोखिम, एनेस्थेसिया, पुनरुत्थान, घाँटी दुखाइ





