سرطان پروستات: تعریف، علل، علائم، تشخیص و درمان
آدنوکارسینوم، نوع خاصی از سرطان پروستات، رشد بدخیمی است که در غده ای به همین نام، بخشی جدایی ناپذیر از دستگاه تناسلی مردانه ایجاد می شود.
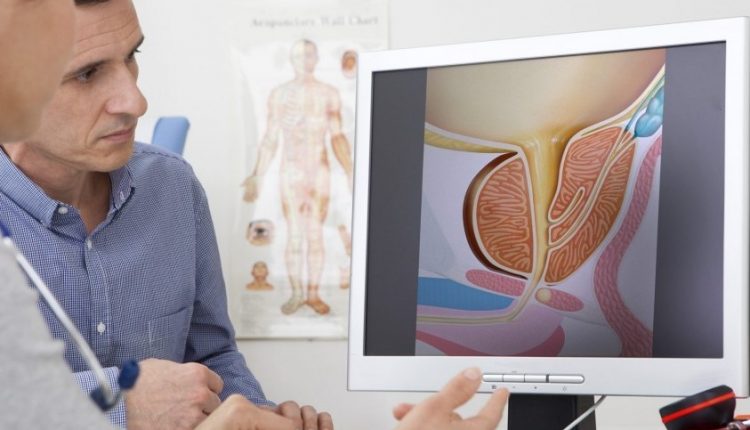
پروستات غده ای به اندازه یک گردو است که بین راست روده و مثانه قرار دارد و مستقیماً قسمت اول مجرای ادرار مرد را شامل می شود، آن «لوله» نازکی که ادرار را به سمت خارج بدن می برد.
پروستات علاوه بر اینکه بخش فعالی در تولید مایع منی است، به طور مداوم نوع خاصی از پروتئین به نام آنتی ژن اختصاصی پروستات (PSA) را در خون ترشح می کند.
هنگامی که پروستات بزرگ می شود و سطح این پروتئین در خون بیش از حد بالا می رود، می توان به سرطان مشکوک شد.
خوشبختانه، رشد پروستات همیشه بدخیم نیست.
در واقع موارد زیادی از تشکیلات خوش خیم وجود دارد که نیاز به مراقبت خاصی ندارند.
پروستات غده ای است که فقط در مردان یافت می شود و سرطان پروستات یکی از شایع ترین آنها در بین این افراد است.
تخمین زده میشود که در ایتالیا حدود 40,000 مورد در سال وجود دارد: در میان گروههای قومی متاثر از آمریکای شمالی، شمال غربی اروپا (که کشور ما نیز بخشی از آن است)، جزایر کارائیب و استرالیا هستند. .
سابقه کار نیز یک عامل خطر است که نباید دست کم گرفت.
سرطان پروستات شایع ترین نوع سرطان در میان بیماران بالای 80 سال است
سیر سرطان پروستات معمولاً آهسته است و به ندرت نواحی خارج از غده را مبتلا به متاستاز می کند.
به همین دلیل فرد با فرض درمان های مناسب در هر صورت می تواند مدت زیادی با آن زندگی کند.
مواردی که در آنها کارسینوم تهاجمی، به ویژه بدخیم و با سیر سریع است، نادرتر است، اما همچنان وجود دارد، زیرا سلول های تومور، که توسط خون و سیستم لنفاوی منتقل می شوند، فراتر از غده پروستات گسترش یافته و متاستاز در بدن ایجاد می کنند.
سرطان پروستات: علل
پزشکی مدرن هنوز درگیر شناسایی عللی است که منجر به ایجاد این نوع خاص از تومور می شود.
تا به امروز، متاسفانه، هنوز دلیل دقیقی شناسایی نشده است.
فرض بر این است که ممکن است از جهشهایی در DNA سلولها ناشی شود که تکثیر بینظم و کنترلنشده را القا میکند و در نهایت تودههای تومور را تشکیل میدهد، اما علل این جهشها هنوز به طور کامل مشخص نشده است.
با مطالعه دقیق بیماران مبتلا، می توان مجموعه ای از عوامل خطر را تعریف کرد که در افزایش احتمال ابتلا به بیماری نقش دارند:
- سن فرد. این نوع سرطان در افراد زیر 45 سال بسیار نادر است. تعداد بیماران به نسبت با افزایش سن افزایش می یابد. در حال حاضر بیشترین گروه درگیر گروه بین 60 تا 70 سال است.
- ژنتیک عوامل ارثی، از جمله قومیت، احتمال ابتلا به این بیماری را افزایش می دهد. داشتن پدر یا خواهر و برادری که به این سرطان مبتلا شده باشد، خطر ابتلا به این سرطان را افزایش می دهد. به طور مشابه، گروه های آمریکایی آفریقایی تبار به دلایل ژنتیکی که هنوز مشخص نیست، از نظر آماری بیشترین آسیب را می بینند.
- رژیم غذایی. برخی از مطالعات نشان می دهد که رژیم های غذایی بسیار غنی از پروتئین و چربی اشباع شده می تواند خطر ابتلا به سرطان پروستات را افزایش دهد.
- چاقی و اضافه وزن.
سپس برخی از بیماری ها و التهاب های پروستات وجود دارد که بر وضعیت سلامت غده تأثیر می گذارد و خطر تبدیل بدخیم را افزایش می دهد.
نئوپلازی داخل اپیتلیال پروستات یک دیسپلازی است که اغلب خفیف است، اما باید به صورت دوره ای بررسی شود، زیرا می تواند به سرطان پروستات تبدیل شود.
همین امر در بیماران مبتلا به آتروفی التهابی پرولیفراتیو اتفاق می افتد، وضعیتی که در آن سلول های پروستات کوچکتر از حد طبیعی هستند.
سلول های پروستات همچنین می توانند در صورت وجود پروستاتیت، یک التهاب باکتریایی که می تواند بسیار شدید باشد، ضعیف شوند.
در نهایت، همه افراد مبتلا به تکثیر میکروآسینار آتیپیک در معرض خطر سرطان پروستات هستند.
یعنی زمانی که نتیجه بیوپسی نامشخص است و مشخص نیست که تومور خوش خیم است یا بدخیم، باید تحت کنترل باشد.
باید به خاطر داشت که بزرگ شدن پروستات لزوماً علامت بدخیمی نیست.
موارد زیادی وجود دارد که در آن هایپرپلازی پروستات خوش خیم است و نئوفرماسیون عملاً بی ضرر است.
سرطان پروستات: علائم
هنگامی که سرطان پروستات در مراحل اولیه خود است، بیماری تقریباً کاملاً بدون علامت است، هم به این دلیل که یک ناحیه آناتومیک محدود را تحت تأثیر قرار می دهد و هم به این دلیل که در بیشتر موارد، سیر آن بسیار کند است.
با این حال، ممکن است اتفاق بیفتد (خوشبختانه در موارد بسیار نادر) که این نوع تومور بلافاصله خود را تهاجمی نشان دهد و نه تنها ناحیه پروستات را تحت تاثیر قرار دهد، بلکه با ایجاد متاستاز به سایر نواحی بدن نیز گسترش یابد.
معمولاً زمانی اتفاق می افتد که عروق خونی و لنفاوی حامل سلول های سرطانی نیز تحت تأثیر قرار گیرند.
علائم معمولی به دو دسته کلان بزرگ طبقه بندی می شوند.
اختلالات ادرار و انزال عبارتند از:
- تکرر ادرار حتی در طول شب؛
- بی اختیاری ادرار؛
- ادرار دردناک مشکل و درد در ادرار از این واقعیت ناشی می شود که با بزرگ شدن غده پروستات قسمتی از مجرای ادرار را می بندد.
- مشکل در حفظ جریان ثابت ادرار (احساس می کنید که مثانه خود را به طور کامل تخلیه نمی کنید).
- خون در ادرار؛
- انزال دردناک؛
- عملکرد نعوظ؛
- فشار و ناراحتی ثابت در ناحیه لگن و پایین شکم؛
در جدیترین مراحل، بیماری روی اسکلت و غدد لنفاوی تأثیر میگذارد:
- درد استخوان، به ویژه در تنه و لگن (ستون فقرات، استخوان ران، دنده ها، استخوان ران). در بیشتر موارد، احساس درد مستقیماً با وجود متاستازهای موضعی مرتبط است.
- هنگامی که تومور مغز استخوان را فشرده می کند، ممکن است بی حسی در اندام تحتانی، بی اختیاری ادرار و مدفوع وجود داشته باشد.
- شکستگی های مکرر استخوان حتی بدون اینکه دچار آسیب جدی شده باشند.
برخی از این علائم با تومورهای خوش خیم نیز همراه است، به همین دلیل است که همیشه از اولین علائم باید با پزشک متخصص مشورت کرد.
معاینات روتین نیز ضروری است زیرا سرطان پروستات اغلب به طور تصادفی زمانی که برای بررسی منشا علائم فوق به پزشک مراجعه می کنید، کشف می شود.
سرطان پروستات: تشخیص
پیشگیری از سرطان پروستات برای جلوگیری از تشخیص دیرهنگام و اطمینان از موضعی ماندن بیماری و کاهش خطر بروز عوارض جدیتر ضروری است.
برای این منظور توصیه می شود که به طور دوره ای به پزشک یا متخصص اورولوژی مراجعه کنید.
معاینات روتین باید به عمل خوبی تبدیل شود، به ویژه برای افرادی که بخشی از گروه سنی در معرض خطر هستند، یعنی گروه بالای 60 سال.
جلوگیری از شروع بیماری، پیش آگهی بهتری را تضمین می کند.
ویزیت با جمعآوری سوابق پزشکی آزمودنی شروع میشود و با معاینه عینی توسط متخصص ادامه مییابد که علاوه بر علائم فعلی، سابقه بالینی گذشته را نیز بررسی میکند تا 360 درجه داشته باشد. چشم انداز.
یک مرحله اساسی در فرآیند تشخیص، نمونه خون برای بررسی مقادیر PSA است که همانطور که دیدیم، اگر بیش از حد بالا باشد میتواند نشانهای از تغییر در سطح غدد باشد.
با این حال، وجود آن برای وجود یک تومور بدخیم خاص نیست، اما می تواند وجود سایر آسیب شناسی های پروستات مانند پروستاتیت و هیپرتروفی پروستات را نیز برجسته کند.
این مقدار همچنین میتواند به دنبال ضربهای که به پروستات وارد شده است افزایش یابد (به عنوان مثال، اگر نمونه پس از دوچرخهسواری گرفته شود).
اگر آزمایشهای خون خیلی واضح نباشد یا مقادیر غیرطبیعی را نشان دهد، پزشک ممکن است تصمیم بگیرد با استفاده از تکنیکهای تصویربرداری زیستپزشکی به بررسی ادامه دهد.
سونوگرافی دیجیتال ترانس رکتال (DRE) امکان شناسایی اختلالات غده پروستات را فراهم می کند.
به طور مشابه، MRI به ارائه یک تصویر سه بعدی از غده کمک می کند و هر مشکلی را برجسته می کند.
بیوپسی پروستات، اگرچه تهاجمی تر است، اما اجازه می دهد تا بخشی از بافت پروستات بیمار به طور مستقیم برای مطالعه بافت شناسی آن گرفته شود.
به لطف این تکنیک می توان فهمید که تومور خوش خیم یا بدخیم است و در چه مرحله ای از تکامل خود قرار دارد.
جراحی معمولاً در کلینیک و با بی حسی موضعی انجام می شود و نیازی به بستری شدن ندارد.
اگر سرطان در مرحله پیشرفته باشد و متاستاز داده باشد، متخصص ممکن است تصمیم بگیرد آزمایش هایی را که جزئیات بیشتری را ارائه می دهد، درخواست کند:
- با رادیوگرافی قفسه سینه می توان تشخیص داد که آیا سرطان قبلاً گسترش یافته و به ریه ها متاستاز داده است یا خیر.
- سی تی روش انتخابی برای بررسی سلامت غدد لنفاوی، به ویژه غدد لگنی و شکمی، اولین گره هایی است که تحت تاثیر سرطان پروستات قرار می گیرند.
- سینتی گرافی استخوان نمای دقیقی از گسترش تومور به استخوان و بافت نرم ارائه می دهد.
- کولین PET یک آزمایش کاملاً جدید است که در حال حاضر دقیق ترین آزمایش برای برجسته کردن این نوع توده است. یک رادیودارو به بیمار تزریق می شود که نواحی غیر طبیعی را برجسته می کند.
معاینه کامل همیشه برای رد سایر آسیب شناسی هایی که بر پروستات تاثیر می گذارند اما سرطانی نیستند مفید است.
افزایش حجم پروستات در واقع می تواند با هیپرپلازی خوش خیم پروستات – بنابراین یک تومور بی ضرر غده – یا پروستاتیت، التهاب باکتریایی که این اندام را تحت تاثیر قرار می دهد، مرتبط باشد.
اگر پزشک در طی آزمایشات سرطان را تشخیص دهد چه اتفاقی می افتد؟
هر زمان که نتایج بررسیها حاکی از وجود تومور باشد، وظیفه پزشک این است که ماهیت خوشخیم یا بدخیم آن را درک کند.
درجه تومور نیز ارزیابی می شود، یعنی در چه مرحله ای است، آیا در مرحله اولیه است یا قبلا متاستاز ایجاد کرده است.
این اطلاعات حیاتی است که مستقیماً بر درمان و پیش آگهی بیمار تأثیر می گذارد.
درمان و درمان سرطان پروستات
درمان های ارائه شده برای سرطان پروستات با توجه به شدت علائم و مرحله ای که بیماری در آن قرار دارد متفاوت است.
بیشترین مورد استفاده برای درمان سرطان موضعی و مرحله اولیه شامل، به عنوان اولین قدم ضروری، کنترل مداوم سطح PSA در خون، با نمونه برداری و مطالعه اجزای خون است.
برای جلوگیری از بدتر شدن وضعیت با حمله به بافت اضافی، متخصص اورولوژی می تواند پروستاتکتومی رادیکال را به بیمار توصیه کند.
این یک درمان جراحی تهاجمی است که شامل برداشتن پروستات می شود.
مهندسی جراحی جدید به بیمار یک جراحی لاپاراسکوپی و رباتیک ارائه می دهد که زمان بهبودی کوتاه تری را تضمین می کند زیرا نیازی به دسترسی مستقیم از شکم ندارد.
اینها تکنیک هایی هستند که خطر بی اختیاری در آینده و اختلال نعوظ را به حداقل می رساند.
زیرا خطر آسیب دیدن سازه های اطراف را کاهش می دهد.
این عملیات تنها مناطقی است که باید حذف شوند.
به طور معمول جراحی راه ایده آل برای درمان سرطان محدود است زیرا لزوماً نیازی به سایر درمان های رادیولوژیکی و شیمی درمانی نیست.
براکی تراپی که اغلب به جای جراحی استفاده می شود، شامل کاشت منابع رادیواکتیو در پروستات است.
این یک نوع رادیوتراپی است که مستقیماً بر روی ناحیه آسیب دیده و بدون درگیری نواحی اطراف عمل می کند.
از سوی دیگر، پرتو درمانی خارجی شامل تابش مستقیم پروستات است.
سلول های سرطانی نسبت به سلول های سالم به اشعه ایکس حساس تر هستند و آسیب می بینند.
هنگامی که سرطان پیشرفته است و از قبل شروع به انتشار در بدن کرده است، موارد زیر ایده آل هستند:
- درمان محرومیت از آندروژن یا هورمون درمانی. اینها درمان های هورمونی هستند که سطح آندروژن ها را در بدن کاهش می دهند که در حال حاضر یکی از دلایل اصلی تکثیر سلول های سرطانی محسوب می شوند. به طور کلی، استفاده زودهنگام از این نوع درمان باعث کاهش سرعت رشد سرطان یا حتی توقف آن می شود.
- شیمی درمانی آخرین راه حل است که فقط برای بیمارانی تجویز می شود که به درمان های هورمونی پاسخ نمی دهند.
بسیاری از مراکز سرطان وجود دارند که در حال آزمایش درمان های بیولوژیکی جدید بر اساس استفاده از سلول های ایمنی مهندسی شده هستند که به طور انتخابی به بیماران حمله می کنند.
چگونه از سرطان پروستات پیشگیری کنیم؟
علیرغم تلاش ها، تکنیک های موثری برای پیشگیری از سرطان پروستات هنوز شناسایی نشده است.
با این حال، می توان بر روی عوامل خطر مداخله کرد.
یک قانون خوب حفظ یک سبک زندگی سالم است که شامل تغذیه دقیق و ورزش مداوم است.
این همچنین شامل کنترل وزن و مصرف چربی است.
به منظور تشخیص زودهنگام، انجام معاینات دوره ای اورولوژی و آزمایش خون برای مشاهده سطح PSA که نشانه اصلی وجود این نوع تومور است، توصیه می شود.
غربالگری های دوره ای بعد از 40 سالگی توصیه می شود، به خصوص اگر سابقه خانوادگی وجود داشته باشد.
پروستات غده ای به اندازه یک گردو است که بین راست روده و مثانه قرار دارد و مستقیماً قسمت اول مجرای ادرار مرد را شامل می شود، آن «لوله» نازکی که ادرار را به سمت خارج بدن می برد.
پروستات علاوه بر اینکه بخش فعالی در تولید مایع منی است، به طور مداوم نوع خاصی از پروتئین به نام آنتی ژن اختصاصی پروستات (PSA) را در خون ترشح می کند.
هنگامی که پروستات بزرگ می شود و سطح این پروتئین در خون بیش از حد بالا می رود، می توان به سرطان مشکوک شد.
خوشبختانه، رشد پروستات همیشه بدخیم نیست.
در واقع موارد زیادی از تشکیلات خوش خیم وجود دارد که نیاز به مراقبت خاصی ندارند.
پروستات غده ای است که فقط در مردان یافت می شود و سرطان پروستات یکی از شایع ترین آنها در بین این افراد است.
سابقه کار نیز یک عامل خطر است که نباید دست کم گرفت.
سرطان پروستات شایع ترین نوع سرطان در میان بیماران بالای 80 سال است.
سیر سرطان پروستات معمولاً آهسته است و به ندرت نواحی خارج از غده را مبتلا به متاستاز می کند.
به همین دلیل فرد با فرض درمان های مناسب در هر صورت می تواند مدت زیادی با آن زندگی کند.
مواردی که در آنها کارسینوم تهاجمی، به ویژه بدخیم و با سیر سریع است، نادرتر است، اما همچنان وجود دارد، زیرا سلول های تومور، که توسط خون و سیستم لنفاوی منتقل می شوند، فراتر از غده پروستات گسترش یافته و متاستاز در بدن ایجاد می کنند.
سرطان پروستات: علل
پزشکی مدرن هنوز درگیر شناسایی عللی است که منجر به ایجاد این نوع خاص از تومور می شود.
تا به امروز، متاسفانه، هنوز دلیل دقیقی شناسایی نشده است.
فرض بر این است که ممکن است از جهشهایی در DNA سلولها ناشی شود که تکثیر بینظم و کنترلنشده را القا میکند و در نهایت تودههای تومور را تشکیل میدهد، اما علل این جهشها هنوز به طور کامل مشخص نشده است.
با مطالعه دقیق بیماران مبتلا، می توان مجموعه ای از عوامل خطر را تعریف کرد که در افزایش احتمال ابتلا به بیماری نقش دارند:
- سن فرد. این نوع سرطان در افراد زیر 45 سال بسیار نادر است. تعداد بیماران به نسبت با افزایش سن افزایش می یابد. در حال حاضر بیشترین گروه درگیر گروه بین 60 تا 70 سال است.
- ژنتیک عوامل ارثی، از جمله قومیت، احتمال ابتلا به این بیماری را افزایش می دهد. داشتن پدر یا خواهر و برادری که به این سرطان مبتلا شده باشد، خطر ابتلا به این سرطان را افزایش می دهد. به طور مشابه، گروه های آمریکایی آفریقایی تبار به دلایل ژنتیکی که هنوز مشخص نیست، از نظر آماری بیشترین آسیب را می بینند.
- رژیم غذایی. برخی از مطالعات نشان می دهد که رژیم های غذایی بسیار غنی از پروتئین و چربی اشباع شده می تواند خطر ابتلا به سرطان پروستات را افزایش دهد.
- چاقی و اضافه وزن.
سپس برخی از بیماری ها و التهاب های پروستات وجود دارد که بر وضعیت سلامت غده تأثیر می گذارد و خطر تبدیل بدخیم را افزایش می دهد.
نئوپلازی داخل اپیتلیال پروستات یک دیسپلازی است که اغلب خفیف است، اما باید به صورت دوره ای بررسی شود، زیرا می تواند به سرطان پروستات تبدیل شود.
همین امر در بیماران مبتلا به آتروفی التهابی پرولیفراتیو اتفاق می افتد، وضعیتی که در آن سلول های پروستات کوچکتر از حد طبیعی هستند.
سلول های پروستات همچنین می توانند در صورت وجود پروستاتیت، یک التهاب باکتریایی که می تواند بسیار شدید باشد، ضعیف شوند.
در نهایت، همه افراد مبتلا به تکثیر میکروآسینار آتیپیک در معرض خطر سرطان پروستات هستند. یعنی زمانی که نتیجه بیوپسی نامشخص است و مشخص نیست که تومور خوش خیم است یا بدخیم، باید تحت کنترل باشد.
باید به خاطر داشت که بزرگ شدن پروستات لزوماً علامت بدخیمی نیست. موارد زیادی وجود دارد که در آن هایپرپلازی پروستات خوش خیم است و نئوفرماسیون عملاً بی ضرر است.
سرطان پروستات: علائم
هنگامی که سرطان پروستات در مراحل اولیه خود است، بیماری تقریباً کاملاً بدون علامت است، هم به این دلیل که یک ناحیه آناتومیک محدود را تحت تأثیر قرار می دهد و هم به این دلیل که در بیشتر موارد، سیر آن بسیار کند است.
با این حال، ممکن است اتفاق بیفتد (خوشبختانه در موارد بسیار نادر) که این نوع تومور بلافاصله خود را تهاجمی نشان دهد و نه تنها ناحیه پروستات را تحت تاثیر قرار دهد، بلکه با ایجاد متاستاز به سایر نواحی بدن نیز گسترش یابد.
معمولاً زمانی اتفاق می افتد که عروق خونی و لنفاوی حامل سلول های سرطانی نیز تحت تأثیر قرار گیرند.
علائم معمولی به دو دسته کلان بزرگ طبقه بندی می شوند.
اختلالات ادرار و انزال عبارتند از:
- تکرر ادرار حتی در طول شب؛
- بی اختیاری ادرار؛
- ادرار دردناک مشکل و درد در ادرار از این واقعیت ناشی می شود که با بزرگ شدن غده پروستات قسمتی از مجرای ادرار را می بندد.
- مشکل در حفظ جریان ثابت ادرار (احساس می کنید که مثانه خود را به طور کامل تخلیه نمی کنید).
- خون در ادرار؛
- انزال دردناک؛
- عملکرد نعوظ؛
- فشار و ناراحتی ثابت در ناحیه لگن و پایین شکم؛
در جدیترین مراحل، بیماری روی اسکلت و غدد لنفاوی تأثیر میگذارد:
- درد استخوان، به ویژه در تنه و لگن (ستون فقرات، استخوان ران، دنده ها، استخوان ران). در بیشتر موارد، احساس درد مستقیماً با وجود متاستازهای موضعی مرتبط است.
- هنگامی که تومور مغز استخوان را فشرده می کند، ممکن است بی حسی در اندام تحتانی، بی اختیاری ادرار و مدفوع وجود داشته باشد.
- شکستگی های مکرر استخوان حتی بدون اینکه دچار آسیب جدی شده باشند.
برخی از این علائم با تومورهای خوش خیم نیز همراه است، به همین دلیل است که همیشه از اولین علائم باید با پزشک متخصص مشورت کرد.
معاینات روتین نیز ضروری است زیرا سرطان پروستات اغلب به طور تصادفی زمانی که برای بررسی منشا علائم فوق به پزشک مراجعه می کنید، کشف می شود.
سرطان پروستات: تشخیص
پیشگیری از سرطان پروستات برای جلوگیری از تشخیص دیرهنگام و اطمینان از موضعی ماندن بیماری و کاهش خطر بروز عوارض جدیتر ضروری است.
برای این منظور توصیه می شود که به طور دوره ای به پزشک یا متخصص اورولوژی مراجعه کنید.
معاینات روتین باید به عمل خوبی تبدیل شود، به ویژه برای افرادی که بخشی از گروه سنی در معرض خطر هستند، یعنی گروه بالای 60 سال. جلوگیری از شروع بیماری، پیش آگهی بهتری را تضمین می کند.
ویزیت با جمعآوری سوابق پزشکی آزمودنی شروع میشود و با معاینه عینی توسط متخصص ادامه مییابد که علاوه بر علائم فعلی، سابقه بالینی گذشته را نیز بررسی میکند تا 360 درجه داشته باشد. چشم انداز.
یک مرحله اساسی در فرآیند تشخیص، نمونه خون برای بررسی مقادیر PSA است که همانطور که دیدیم، اگر بیش از حد بالا باشد میتواند نشانهای از تغییر در سطح غدد باشد.
با این حال، وجود آن برای وجود یک تومور بدخیم خاص نیست، اما می تواند وجود سایر آسیب شناسی های پروستات مانند پروستاتیت و هیپرتروفی پروستات را نیز برجسته کند.
این مقدار همچنین میتواند به دنبال ضربهای که به پروستات وارد شده است افزایش یابد (به عنوان مثال، اگر نمونه پس از دوچرخهسواری گرفته شود).
اگر آزمایشهای خون خیلی واضح نباشد یا مقادیر غیرطبیعی را نشان دهد، پزشک ممکن است تصمیم بگیرد با استفاده از تکنیکهای تصویربرداری زیستپزشکی به بررسی ادامه دهد.
سونوگرافی دیجیتال ترانس رکتال (DRE) امکان شناسایی اختلالات غده پروستات را فراهم می کند.
به طور مشابه، MRI به ارائه یک تصویر سه بعدی از غده کمک می کند و هر مشکلی را برجسته می کند.
بیوپسی پروستات، اگرچه تهاجمی تر است، اما اجازه می دهد تا بخشی از بافت پروستات بیمار به طور مستقیم برای مطالعه بافت شناسی آن گرفته شود.
به لطف این تکنیک می توان فهمید که تومور خوش خیم یا بدخیم است و در چه مرحله ای از تکامل خود قرار دارد.
جراحی معمولاً در کلینیک و با بی حسی موضعی انجام می شود و نیازی به بستری شدن ندارد.
اگر سرطان در مرحله پیشرفته باشد و متاستاز داده باشد، متخصص ممکن است تصمیم بگیرد آزمایش هایی را که جزئیات بیشتری را ارائه می دهد، درخواست کند:
- با رادیوگرافی قفسه سینه می توان تشخیص داد که آیا سرطان قبلاً گسترش یافته و به ریه ها متاستاز داده است یا خیر.
- سی تی روش انتخابی برای بررسی سلامت غدد لنفاوی، به ویژه غدد لگنی و شکمی، اولین گره هایی است که تحت تاثیر سرطان پروستات قرار می گیرند.
- سینتی گرافی استخوان نمای دقیقی از گسترش تومور به استخوان و بافت نرم ارائه می دهد.
- کولین PET یک آزمایش کاملاً جدید است که در حال حاضر دقیق ترین آزمایش برای برجسته کردن این نوع توده است. یک رادیودارو به بیمار تزریق می شود که نواحی غیر طبیعی را برجسته می کند.
معاینه کامل همیشه برای رد سایر آسیب شناسی هایی که بر پروستات تاثیر می گذارند اما سرطانی نیستند مفید است.
افزایش حجم پروستات در واقع می تواند با هیپرپلازی خوش خیم پروستات – بنابراین یک تومور بی ضرر غده – یا پروستاتیت، التهاب باکتریایی که این اندام را تحت تاثیر قرار می دهد، مرتبط باشد.
اگر پزشک در طی آزمایشات سرطان را تشخیص دهد چه اتفاقی می افتد؟
هر زمان که نتایج بررسیها حاکی از وجود تومور باشد، وظیفه پزشک این است که ماهیت خوشخیم یا بدخیم آن را درک کند.
درجه تومور نیز ارزیابی می شود، یعنی در چه مرحله ای است، آیا در مرحله اولیه است یا قبلا متاستاز ایجاد کرده است.
این اطلاعات حیاتی است که مستقیماً بر درمان و پیش آگهی بیمار تأثیر می گذارد.
درمان و درمان سرطان پروستات
درمان های ارائه شده برای سرطان پروستات با توجه به شدت علائم و مرحله ای که بیماری در آن قرار دارد متفاوت است.
بیشترین مورد استفاده برای درمان سرطان موضعی و مرحله اولیه شامل، به عنوان اولین قدم ضروری، کنترل مداوم سطح PSA در خون، با نمونه برداری و مطالعه اجزای خون است.
برای جلوگیری از بدتر شدن وضعیت با حمله به بافت اضافی، متخصص اورولوژی می تواند پروستاتکتومی رادیکال را به بیمار توصیه کند.
این یک درمان جراحی تهاجمی است که شامل برداشتن پروستات می شود.
مهندسی جراحی جدید به بیمار یک جراحی لاپاراسکوپی و رباتیک ارائه می دهد که زمان بهبودی کوتاه تری را تضمین می کند زیرا نیازی به دسترسی مستقیم از شکم ندارد.
اینها تکنیک هایی هستند که خطر بی اختیاری در آینده و اختلال نعوظ را به حداقل می رساند.
زیرا خطر آسیب دیدن سازه های اطراف را کاهش می دهد.
این عملیات تنها مناطقی است که باید حذف شوند.
به طور معمول جراحی راه ایده آل برای درمان سرطان محدود است زیرا لزوماً نیازی به سایر درمان های رادیولوژیکی و شیمی درمانی نیست.
براکی تراپی که اغلب به جای جراحی استفاده می شود، شامل کاشت منابع رادیواکتیو در پروستات است.
این یک نوع رادیوتراپی است که مستقیماً بر روی ناحیه آسیب دیده و بدون درگیری نواحی اطراف عمل می کند.
از سوی دیگر، پرتو درمانی خارجی شامل تابش مستقیم پروستات است.
سلول های سرطانی نسبت به سلول های سالم به اشعه ایکس حساس تر هستند و آسیب می بینند.
هنگامی که سرطان پیشرفته است و از قبل شروع به انتشار در بدن کرده است، موارد زیر ایده آل هستند:
- درمان محرومیت از آندروژن یا هورمون درمانی. اینها درمان های هورمونی هستند که سطح آندروژن ها را در بدن کاهش می دهند که در حال حاضر یکی از دلایل اصلی تکثیر سلول های سرطانی محسوب می شوند. به طور کلی، استفاده زودهنگام از این نوع درمان باعث کاهش سرعت رشد سرطان یا حتی توقف آن می شود.
- شیمی درمانی آخرین راه حل است که فقط برای بیمارانی تجویز می شود که به درمان های هورمونی پاسخ نمی دهند.
بسیاری از مراکز سرطان وجود دارند که در حال آزمایش درمان های بیولوژیکی جدید بر اساس استفاده از سلول های ایمنی مهندسی شده هستند که به طور انتخابی به بیماران حمله می کنند.
چگونه از سرطان پروستات پیشگیری کنیم؟
علیرغم تلاش ها، تکنیک های موثری برای پیشگیری از سرطان پروستات هنوز شناسایی نشده است. با این حال، می توان بر روی عوامل خطر مداخله کرد.
یک قانون خوب حفظ یک سبک زندگی سالم است که شامل تغذیه دقیق و ورزش مداوم است. این همچنین شامل کنترل وزن و مصرف چربی است.
به منظور تشخیص زودهنگام، انجام معاینات دوره ای اورولوژی و آزمایش خون برای مشاهده سطح PSA که نشانه اصلی وجود این نوع تومور است، توصیه می شود.
غربالگری های دوره ای بعد از 40 سالگی توصیه می شود، به خصوص اگر سابقه خانوادگی وجود داشته باشد.
همچنین بخوانید
Emergency Live Even More… Live: دانلود برنامه رایگان جدید روزنامه شما برای IOS و Android
سرطان پروستات، براکی تراپی با دوز بالا چیست؟
پروستاتیت: تعریف، علائم، علل و درمان
هیپرتروفی پروستات: علل، علائم، تشخیص و درمان
تغییرات رنگ در ادرار: چه زمانی باید با پزشک مشورت کرد
هپاتیت حاد و آسیب کلیه به دلیل مصرف نوشیدنی های انرژی زا: گزارش مورد
سرطان مثانه: علائم و عوامل خطر
بزرگی پروستات: از تشخیص تا درمان
آسیب شناسی مردان: واریکوسل چیست و چگونه درمان می شود
مراقبت از خودداری در انگلستان: دستورالعمل های NHS برای بهترین عمل
علائم، تشخیص و درمان سرطان مثانه
بیوپسی فیوژن پروستات: نحوه انجام معاینه
بزرگ شدن پروستات چقدر خطرناک است؟
چیست و چرا آنتی ژن اختصاصی پروستات (PSA) اندازه گیری می شود؟
پروستاتیت: چیست، چگونه آن را تشخیص دهیم و چگونه آن را درمان کنیم
هیپرتروفی خوش خیم پروستات: تعریف، علائم، علل، تشخیص و درمان



