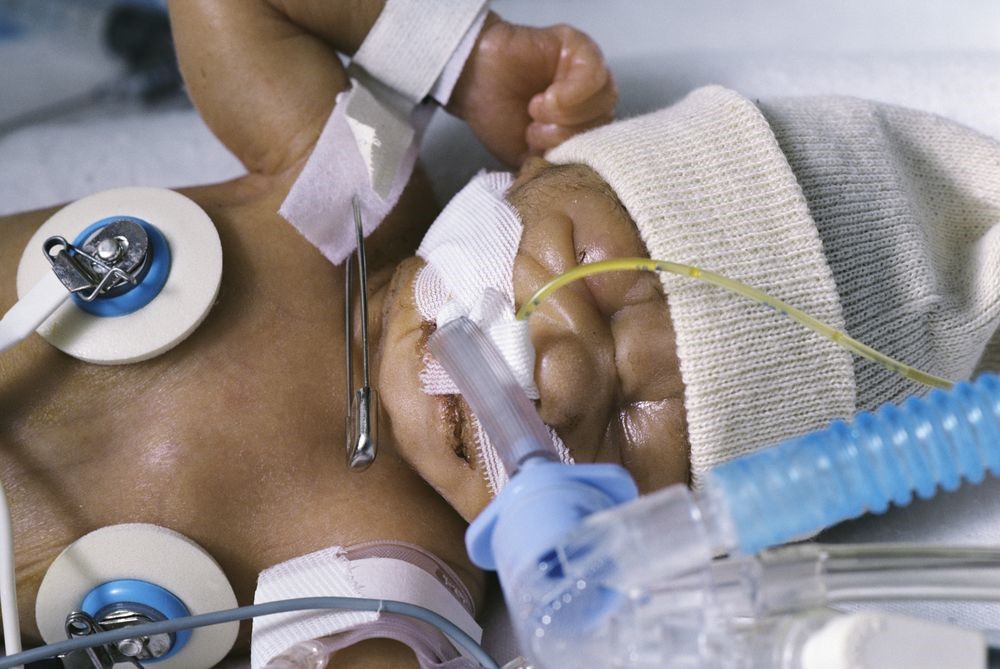
Bērnu intubācija: laba rezultāta sasniegšana
Bērnu intubācija ir procedūra, kas ir pilnībā jāizprot: priekšlaicīga un nenobriedusi plaušu sistēmas attīstība, smaga slimība, trauma, pārdozēšana, aspirācija un citi kardiopulmonāli apstākļi prasa elpceļu aizsardzību un drošu un drošu ventilācijas līdzekļu izveidi.
Zīdaiņiem un bērniem augot notiek izmaiņas anatomijā, un atšķirības ir visizteiktākās līdz 2 gadu vecumam
2–8 gadu vecumā elpceļi ir pārejas stadijā, un līdz 8 gadu vecumam anatomija ir salīdzināma ar maza pieauguša cilvēka stāvokli.1
Bērniem elpceļu anatomijā ir vairākas atšķirības, tostarp lielāka mēle, lielāks un diskets epiglottis, šaurs krikoīda gredzens un augstāka un priekšējā balss atvere.
Zīdaiņa vecumā balss kauls atrodas C1, virzoties uz leju līdz C3-C5 apmēram 7 gadu vecumā un beidzot sasniedz C4-C6.1
Traheja ir īsāka, šaurāka un atbilstošāka.2
No dzimšanas līdz aptuveni 2 gadu vecumam ir mazāka elpošanas kontrole, neefektīva ventilācijas muskuļu izmantošana, atšķirīga elpceļu un plaušu mehānika, kā arī lielāks bazālās vielmaiņas ātrums (palielinās straujas piesātinājuma samazināšanās risks intubācijas laikā).
Šie faktori rada lielāku kardiorespiratorās mazspējas risku, kas ir vēl izteiktāks intubācijas procedūras laikā jaundzimušajiem un bērniem.
Kopējā plaušu kapacitāte (TLC) un funkcionālā atlikušā kapacitāte (FRC) ir zemāka, un krūšu kurvja ir vairāk pakļauta, bet plaušas ir mazāk pakļautas.
Šīs problēmas izraisa pastiprinātu gaisa slazdošanas tendenci un termināla elpceļu priekšlaicīgu slēgšanu.2
Sagatavošanās bērnu intubācijai
Jaundzimušo/bērnu intubācijas apmācību var veikt, izmantojot simulāciju, lai nodrošinātu kontrolētu, drošu iestatījumu, sniegtu komandai laiku komunikācijas uzlabošanai, vingrināties dažādu intubācijas palīglīdzekļu izmantošanā un izstrādāt dažādus scenārijus, lai sagatavotos mainīgiem apstākļiem vai īpašiem apstākļiem.
Intubācijas kontrolsaraksta izveide ir izrādījusies ļoti noderīga, lai pārliecinātos par visiem iekārta ir pieejams un darbojas, atbilstošie medikamenti un attiecīgās devas ir pārskatītas un sagatavotas, un intubācijas komanda ir sagatavota un gatava procedūrai.
Kontrolsarakstu paraugi ir viegli pieejami, un, ja nepieciešams, komanda var tos pielāgot, lai tie atbilstu savas iestādes datiem.2-3
Pirms intubācijas ir nepieciešams novērtēt pacienta stāvokli, lai novērtētu anatomiju un pārbaudītu hemodinamisko un plaušu stāvokli.
Iepriekš minēto anatomisko atšķirību dēļ plecu rullis vai salocīts dvielis var būt noderīgs, lai novietotu galvu un kakls lai varētu vizualizēt balss saites un balss kauli.
Vēsturiski ETT bez manšetes visbiežāk tika lietots jaundzimušajiem pacientiem, bet manžetu stobriņu lietošana pieaug, jo pētījumi liecina, ka tās var būt labāka izvēle.
Orotraheālā intubācija ir arī visbiežāk izmantotais ceļš, bet nazotraheālā intubācija ir pieejama iespēja, un to var apsvērt, jo tiek publicēti vairāk pētījumu, kas parāda labvēlīgus rezultātus.5
ETT izmērus jaundzimušajiem bieži nosaka pēc pacienta svara (2.5 mm caurule, ja <1,000 grami, 3.0 mēģene, ja 1,000-2,000 grami, 3.5 mm caurule, ja 2,000-3,000 grami, 3.5 vai 4.0 mm caurule, ja >3,000 grami).
Pareiza izmēra ETT izvēle ir bijusi problēma, jo ir pieejami vairāki piedāvātie izmēru prognozēšanas modeļi.
2022. gadā publicētajā rakstā tika salīdzinātas četras metodes pareiza izmēra caurulītes noteikšanai pediatriskiem pacientiem un secināts, ka vislabākā pieeja ir ultraskaņas skrimšļa un trahejas novērtēšana, bet mazā pirkstiņa diametra izmantošana ir labākā no parastajām metodēm. 6
BĒRNU VESELĪBA: UZZINIET VAIRĀK PAR MEDICHILD, APMEKLĒJOT BOTU AVĀRIJAS EXPO
Bērnu intubācijas procedūra
Lai veiktu intubāciju, pacientam jābūt pareizi novietotam un jāsaņem ar skābekli.
Ja iespējams, zāles (nomierinošas un paralītiskas) var būt noderīgas, lai atvieglotu intubāciju.
Skābekļa un maisa-maskas ventilācija ir jāturpina visas procedūras laikā, lai izvairītos no piesātinājuma un izelpotā CO2 attīrīšanas.
Sedāciju bieži panāk ar fentanilu (4 mcg/kg), kam seko vispirms skalošana ar fizioloģisko šķīdumu, pēc tam apsveriet iespēju ievadīt atropīnu (20 mcg/kg), kam seko skalošana ar fizioloģisko šķīdumu, lai mazinātu reflekso bradikardijas un sausās sekrēcijas problēmas.
Lai paralizētu, ievada suksametoniju (2 mg/kg), kam seko skalošana ar fizioloģisko šķīdumu, un nekavējoties jāseko intubācijai.
Procedūra jāpārtrauc, ja intubācija netiek pabeigta 30 sekunžu laikā pēc laringoskopa ievietošanas, ja jebkurā brīdī notiek bradikardija <70 sitieni/minūtē vai ja skābekļa piesātinājums samazinās <70%.
Pirms procedūras atsākšanas izmantojiet maisa-maskas ventilāciju ar skābekli, lai atgūtu labu sākotnējo stāvokli.3 Var izmantot katetru, lai noteiktu ceļu caur balss kaklu un ļautu ETT pāriet pa katetru apakšējos elpceļos.
Video laringoskopija var būt noderīga, ja balss kauli nevar vizualizēt.6
Pareiza pozīcija elpceļos ir izaicinājums jaundzimušajiem un jaunākiem pediatrijas pacientiem trahejas īsā garuma dēļ.
Prognozēšanas modeļi ir izmantoti, lai sniegtu norādījumus par ETT dziļumu, taču ir veikti vairāki pētījumi, kas parāda problēmas ar daudzām vadlīnijām. Turpinās darbs, lai mēģinātu uzlabot šos modeļus.2,8
ETT ievietošanas apstiprinājums ietver fizisku izmeklēšanu, krūškurvja un epigastruma auskultāciju, kapnogrāfiju, krūškurvja rentgenogrāfiju, gaismas/skaņas pārraides ierīču izmantošanu un ultraskaņu.2
Galvas kustība (izliekot kaklu vai pagarinot kaklu vai pagriežot galvu no vienas puses uz otru) pārvieto ETT uz augšu vai uz leju trahejā.
Tas var nepareizi novietot ETT, tāpēc īpaši rūpīgi jāpārliecinās, ka caurule atrodas pareizajā vietā un netiek nepareizi novietota, kad notiek procedūras vai pacienta pārvietošana (ti, transportēšana, turēšana, pārvietošana gultā).2.
Elpceļu nodrošināšana
Kad ETT ir ievietots un pārbaudīts, vai tā ir pareizajā stāvoklī, tas ir jānostiprina. ETT var nostiprināt ar līmlenti vai cauruļu turēšanas ierīci.
Izmantojot jebkuru pieeju, ir jāievēro īpaša piesardzība, lai izvairītos no ādas kairinājuma, ādas bojājuma un spiediena čūlām.
Ja izmantojat lenti, "iepriekšpielīmēšana" ar caurspīdīgu pārsēju, piemēram, 3M's Tegaderm, Convatec's Duoderm OpSite vai 3M's No Sting barjerplēvi, palīdz palielināt lentes adhēziju un aizsargāt ādu.
Izmantošanai ir pieejamas vairākas lentes, tostarp tādi produkti kā Beiersdorf Inc. Leukoplast vai Elastoplast vai Kendall Healthcare Products WetPruf.
Nav ieteicams izmantot benzoīna savienojumus, lai veicinātu lentes pielipšanu ādai, lai nodrošinātu zīdaiņu ETT, jo, noņemot lenti, var rasties ādas bojājumi.9
Jaundzimušajiem un bērniem ir grūti izmantot lenti ETT nostiprināšanai lielā mutes sekrēta daudzuma dēļ.
Daudzās vietnēs tiek izmantotas ETT turēšanas ierīces, kas efektīvi nodrošina elpceļu drošību. Tirgū ir pieejamas vairākas ierīces, tostarp AnchorFast ET caurules turētājs, Cooper Surgical Neo-fit, Smiths Medical Portex ETube turētājs, Neotech Neo Bar, Ambu ETT turētājs un Laerdal Thomas caurules turētājs.9
Bērnu intubācija, secinājums
Intubācija jaundzimušajiem un bērniem ir intensīva un var radīt stresu.
Lai gūtu panākumus, ir vajadzīgas prasmes, zināšanas, prakse un pareiza komanda, piemērots aprīkojums, laba komunikācija un labs laiks.
Šos pacientus nevar aprūpēt kā "mazus pieaugušos", bet tiem ir nepieciešama īpaša piesardzība to lieluma un trauslā rakstura dēļ.
Ir mazāka rīcības brīvība, mazāk vietas, lai viss būtu pareizi; pareizā izmēra caurulītes novietošana pareizajā pozīcijā ir grūtāka.
Atsauces
- No Anesthesia Key tīmekļa vietnes: Bērnu pacienta intubācija | Anestēzijas atslēga (aneskey.com).
- Volsko TA. Kittredge lekcija: Elpceļu drošība jaundzimušo un pediatrijā. Elpošanas orgānu aprūpe. 2022. gada 1. jūnijs; 67(6):756-68.
- Abdelhadi AA u.c. Jaundzimušā endotraheālā intubācija, kas nav iespējama: praktiska vadība. 2022. gada marts
- Chen L, et al. Manžetes un bez aproču endotraheālās caurules pediatrijā: metaanalīze. Atvērtā medicīna. 2018. gada 1. janvāris; 13(1):366-73.
- Christian CE, et al. Nazotraheālās intubācijas izmantošana un rezultāti pacientiem, kuriem nepieciešama mehāniska ventilācija ASV PICU. Ped Crit Care Med. 2020. gada 11. marts; 21(7):620-4.
- Putra SR. Precizitātes salīdzinājums starp četrām endotraheālās caurules diametra noteikšanas metodēm pediatriskiem pacientiem: novērošanas, šķērsgriezuma pētījums.
- Zhou M, et al. Video laringoskopija uzlabo jaundzimušo trahejas intubācijas panākumus iesācējiem, bet ne pieredzējušiem medicīnas darbiniekiem. Pediatrijas robežas. 2020. gada 6. augusts; 8:445.
- Volsko TA, et al. Vienādojuma izstrāde un iekšējā apstiprināšana, izmantojot antropometriskus pasākumus, lai prognozētu pareizu endotraheālās caurules ievietošanas dziļumu. Vai J Resp Ther. 2022;58:9.
- Endrjūss D u.c. Bērnu endotraheālo caurulīšu nostiprināšana: pielīmējiet to tā, kā jūs to domājat! Australasian Emerg Nurs J. 2007 Mar 1;10(1):30-3.
- Atkins DL, et al. 2022. gada pagaidu norādījumi veselības aprūpes sniedzējiem par pamata un ACLS pieaugušajiem, bērniem un jaundzimušajiem ar aizdomām vai apstiprinātu Covid-19. Aprite: sirds un asinsvadu kvalitāte un rezultāti. 2022. gada aprīlis; 15(4):e008900.
Lasiet arī
Cik bieži rodas smadzeņu bojājumi dzimšanas brīdī?
Galvas traumas un smadzeņu traumas bērnībā: vispārīgs pārskats
Jaundzimušo/bērnu endotraheālā atsūkšana: procedūras vispārīgās īpašības
Soli pa solim intubācijas rokasgrāmata
Aizrīšanās ar pārtikas, šķidrumu, siekalu aizsprostojumu bērniem un pieaugušajiem: ko darīt?
Ventilatora vadība: pacienta ventilācija
Jaundzimušo/bērnu endotraheālā atsūkšana: procedūras vispārīgās īpašības
Trīs ikdienas prakses, lai nodrošinātu savu ventilatora pacientu drošību
Ātrā palīdzība: kas ir avārijas aspirators un kad tas būtu jāizmanto?
Pacientu atsūkšanas mērķis sedācijas laikā
Papildu skābeklis: cilindri un ventilācijas balsti ASV
Elpceļu pamatnovērtējums: pārskats
Elpošanas traucējumi: kādas ir elpošanas traucējumu pazīmes jaundzimušajiem?
EDU: virziena virzuļa sūkšanas katetru
Neatliekamās palīdzības sūkšanas iekārta, risinājums īsumā: Spencer JET
Elpceļu pārvaldība pēc ceļu satiksmes negadījuma: pārskats
Trahejas intubācija: kad, kā un kāpēc pacientam izveidot mākslīgu elpceļu
Kas ir pārejoša jaundzimušā tahipnoja vai jaundzimušo mitro plaušu sindroms?
Asfiksija: simptomi, ārstēšana un jūsu nāves laiks
Aizrīšanās (nosmakšana vai asfiksija): definīcija, cēloņi, simptomi, nāve
Pirmā palīdzība applaucēšanās gadījumā: kā ārstēt karstā ūdens apdegumus
Soli pa solim intubācijas rokasgrāmata
Elektriskie apdegumi: pirmās palīdzības sniegšanas un profilakses padomi
Ārkārtas iejaukšanās: 4 posmi pirms nāves noslīkšanas rezultātā
Slīkšanas reanimācija sērfotājiem
ERC 2018 — Nefeli izglābj dzīvības Grieķijā
Pirmā palīdzība bērnu noslīkšanā, jauns ieteikums par iejaukšanos
Ūdens glābšanas suņi: kā viņi tiek apmācīti?
Noslīkšanas novēršana un glābšana uz ūdens: plīsuma straume
Glābšana uz ūdens: Pirmā palīdzība noslīkšanas gadījumā, niršanas traumas
Vasara un augsta temperatūra: dehidratācija feldšeriem un pirmajiem reaģētājiem
Pirmā palīdzība: sākotnējā un stacionārā ārstēšana noslīkušiem upuriem
Bērni, kuriem karstā laikā draud karstuma izraisītas slimības: lūk, ko darīt
Vasaras karstums un tromboze: riski un profilakse
Sausa un sekundāra noslīkšana: nozīme, simptomi un profilakse
Noslīkšana sālsūdenī vai peldbaseinā: ārstēšana un pirmā palīdzība
Glābšana uz ūdens: drons izglābj 14 gadus vecu zēnu no noslīkšanas Valensijā, Spānijā
Nāve no nosmakšanas: pazīmes, simptomi, stadijas un laiks