การระบายอากาศและสารคัดหลั่ง: 4 ลงชื่อผู้ป่วยบนเครื่องช่วยหายใจเชิงกลที่ต้องมีการดูด
เครื่องช่วยหายใจและการดูดสารคัดหลั่ง: หลังจากใส่ท่อช่วยหายใจสำเร็จ ผู้ป่วยของคุณจะได้รับการช่วยหายใจด้วยเครื่องช่วยหายใจและสัญญาณชีพของเขาคงที่
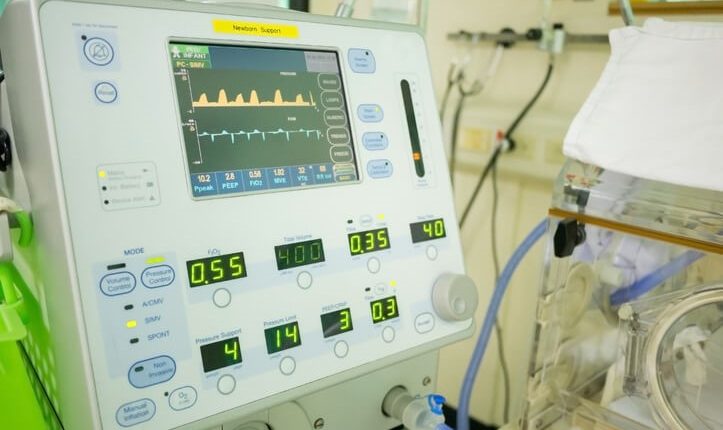
จากนั้น ขณะเคลื่อนย้ายผู้ป่วย คุณจะสังเกตเห็นรูปแบบฟันเลื่อยที่รูปคลื่นของเครื่องช่วยหายใจ
อาการไอของผู้ป่วยไม่ "เป็นขยะ" และความอิ่มตัวของออกซิเจนของเขายังคงที่
คุณอาจคิดว่าผู้ป่วยของคุณต้องการความใจเย็นเพื่อช่วยให้เขาประสานกับเครื่องช่วยหายใจ
แต่เดี๋ยวก่อน—บางทีคุณอาจขาดอะไรไป
สัญญาณที่ชัดเจนและชัดเจนน้อยกว่าที่ต้องการการดูด
คุณทราบดีอยู่แล้วว่าผู้ป่วยที่ใช้เครื่องช่วยหายใจและมีเสียงลมหายใจหยาบและมีสิ่งคัดหลั่งที่มองเห็นได้จำเป็นต้องทำการดูดท่อช่วยหายใจแบบอินไลน์
ถึงตอนนี้ เป็นเรื่องปกติที่คุณจะเชื่อมโยงสิ่งหนึ่งกับอีกสิ่งหนึ่ง
แต่คุณรู้สึกสบายใจหรือไม่ที่สังเกตเห็นสัญญาณที่ไม่ค่อยชัดเจนว่าผู้ป่วยที่ใช้เครื่องช่วยหายใจของคุณต้องการการดูดเสมหะ ลองมาสำรวจสิ่งเหล่านี้และวิธีที่คุณสามารถจำพวกเขาได้ดีขึ้นในครั้งต่อไปที่คุณพบพวกเขา
1. การเปลี่ยนแปลงระดับเสียงบนเครื่องช่วยหายใจ
สัญญาณหนึ่งที่บ่งบอกว่าผู้ป่วยของคุณต้องการการดูดคือการเปลี่ยนแปลงระดับเสียงของเครื่องช่วยหายใจ
ในการช่วยหายใจแบบควบคุมความดัน (PCV) ความดันคือพารามิเตอร์ที่ควบคุม และเวลาคือสัญญาณที่สิ้นสุดการหายใจ โดยปริมาตรน้ำขึ้นน้ำลงที่กำหนดโดยพารามิเตอร์เหล่านี้
เนื่องจากมีการตั้งค่าแรงดันในการระบายอากาศประเภทนี้ ปริมาณน้ำขึ้นน้ำลงที่ลดลงใน PCV อาจบ่งบอกถึงความจำเป็นในการดูด
2. การเปลี่ยนแปลงความดันบนเครื่องช่วยหายใจ
การเปลี่ยนแปลงความดันบนเครื่องช่วยหายใจ โดยเฉพาะอย่างยิ่งความดันหายใจสูงสุด (PIP) เป็นตัวบ่งชี้แบบคลาสสิกว่าผู้ป่วยของคุณอาจต้องดูดอากาศ
เมื่อผู้ป่วยของคุณอยู่ในการตั้งค่าการช่วยหายใจแบบควบคุมด้วยปริมาตร (VCV) บนเครื่องช่วยหายใจ ปริมาตรคือพารามิเตอร์ที่ควบคุม และความดันที่ใช้ในการส่งปริมาตรที่ตั้งไว้จะเปลี่ยนไป
เนื่องจากความดันเป็นตัวแปร การเปลี่ยนแปลงใดๆ ของความดันหายใจสูงสุดบ่งชี้ว่าต้องใช้ความดันมากขึ้นเพื่อให้ได้ปริมาณน้ำขึ้นน้ำลงที่กำหนดไว้สำหรับผู้ป่วยของคุณ ซึ่งอาจเกิดจากสารคัดหลั่งภายในทางเดินหายใจ
การเพิ่มขึ้นของ PIP อาจไม่จำเป็นต้องบ่งชี้ถึงการหลั่งในทางเดินหายใจของผู้ป่วย อาจบ่งบอกถึงภาวะร้ายแรงอื่น ๆ เช่น pneumothorax หรือ pulmonary edema
มองหาระดับความสูงเหล่านี้ (สูงกว่า 30 ซม.H20) และประเมินผู้ป่วยของคุณเพื่อระบุความจำเป็นในการดูดเสมหะ
รักษาเครื่องช่วยหายใจให้ผู้ป่วยของคุณปลอดภัยโดยตรวจสอบให้แน่ใจว่าสัญญาณเตือนความดันของคุณอยู่ภายในพารามิเตอร์ของสถานพยาบาลเสมอและตั้งค่าตามนั้น
3. การเปลี่ยนแปลงรูปคลื่นบนเครื่องช่วยหายใจ
การเรียนรู้รูปคลื่นพื้นฐานและความหมายจะเป็นประโยชน์ต่อคุณและงานของคุณในภาคสนาม
โดยเฉพาะอย่างยิ่ง การทำความเข้าใจลูปปริมาตรแรงดันและลักษณะที่ปรากฏบนเครื่องช่วยหายใจของคุณนั้นมีประโยชน์มาก
การขยายมากเกินไปของลูปประเภทนี้คือลักษณะ "ปากเป็ด" แบบคลาสสิก และบ่งชี้ถึงแรงดันที่เพิ่มขึ้นอย่างมากโดยไม่เพิ่มปริมาณน้ำขึ้นน้ำลง
กล่าวอีกนัยหนึ่ง เครื่องช่วยหายใจทำงานหนักขึ้นเพื่อดันอากาศเข้าไปในปอดของผู้ป่วยโดยไม่ได้ปริมาณที่ต้องการ
อะไรเป็นสาเหตุของแรงกดดันนี้ คุณคาดเดาได้ว่ามีการหลั่ง สิ่งกีดขวาง หรือการเปลี่ยนแปลงทางกายวิภาคของทางเดินหายใจของผู้ป่วย
การเฝ้าสังเกตรูปคลื่นของผู้ป่วยบนเครื่องช่วยหายใจจะช่วยให้คุณทราบว่าผู้ป่วยอาจต้องดูดอากาศหรือไม่
4. การกวนหรือ "การโก่งเครื่องช่วยหายใจ"
คุณรู้ว่าเรากำลังพูดถึงอะไรอยู่—สัญญาณเตือนดังขึ้น ผู้ป่วยดูไม่สบายใจและทำงานไม่ประสานกันกับเครื่องช่วยหายใจ
ผู้ป่วยรายนี้อาจต้องการยาระงับประสาทหรือยาระงับประสาทและกล้ามเนื้อเพื่อให้มีการระบายอากาศที่เพียงพอ
อย่างไรก็ตาม คุณควรเริ่มต้นด้วยการประเมินผู้ป่วยของคุณเสมอ
ผู้ป่วยของคุณมีสิ่งคัดหลั่งที่หน่วยดูดแบบพกพาของคุณสามารถเอาออกได้หรือไม่?
แม้ว่านั่นจะเป็นเพียงการลดปัญหาการระบายอากาศของผู้ป่วย แต่ก็เป็นการเริ่มต้นเพื่อให้ผู้ป่วยของคุณอยู่ในจุดที่คุณต้องการ
ถอยกลับไปใช้ทักษะการประเมินของคุณ
จำผู้ป่วยที่คุณกำลังขนส่ง? เขาอาจต้องการความใจเย็นอย่างลึกซึ้งหรือแม้แต่สารปิดกั้นประสาทและกล้ามเนื้อเพื่อปรับปรุงการทำงานประสานกันกับเครื่องช่วยหายใจ
แต่บางทีการดำน้ำลึกลงไปในการประเมินระบบทางเดินหายใจของคุณอาจเผยให้เห็นว่าเขาต้องการการดูดเสมหะมากกว่าที่เขาต้องการความใจเย็น
การทำความเข้าใจทั้งสัญญาณที่ชัดเจนและละเอียดที่ผู้ป่วยของคุณต้องการการดูดเสมหะเป็นสิ่งสำคัญในการดูแลผู้ป่วยที่ใช้เครื่องช่วยหายใจ
การเรียนรู้พื้นฐานเกี่ยวกับประเภทของการใช้เครื่องช่วยหายใจ การก่อตัวของรูปคลื่นพื้นฐาน และสัญญาณของความไม่สัมพันธ์กันกับการใช้เครื่องช่วยหายใจจะช่วยให้คุณรับรู้ถึงสัญญาณเหล่านี้ในผู้ป่วยของคุณในอนาคต และพิจารณาว่าพวกเขาต้องการการดูดอากาศหรือไม่
อ่านเพิ่มเติม:
Emergency Live More…Live: ดาวน์โหลดแอปฟรีใหม่สำหรับหนังสือพิมพ์ของคุณสำหรับ IOS และ Android
วัตถุประสงค์ในการดูดผู้ป่วยในระหว่างการระงับความรู้สึก
ออกซิเจนเสริม: รองรับถังและการระบายอากาศในสหรัฐอเมริกา
การประเมินทางเดินหายใจขั้นพื้นฐาน: ภาพรวม
ความทุกข์ทางเดินหายใจ: อะไรคือสัญญาณของความทุกข์ทางเดินหายใจในทารกแรกเกิด?
หน่วยดูดสำหรับการดูแลฉุกเฉิน ทางออกโดยสังเขป: Spencer JET
การจัดการทางเดินหายใจหลังอุบัติเหตุทางถนน: ภาพรวม
การใส่ท่อช่วยหายใจ: เมื่อใด อย่างไร และทำไมต้องสร้างทางเดินหายใจเทียมสำหรับผู้ป่วย
Tachypnoea ชั่วคราวของทารกแรกเกิดหรือโรคปอดเปียกในทารกแรกเกิดคืออะไร?
Traumatic Pneumothorax: อาการการวินิจฉัยและการรักษา
การวินิจฉัย Pneumothorax ความตึงเครียดในสนาม: ดูดหรือเป่า?
Pneumothorax และ Pneumomediastinum: การช่วยเหลือผู้ป่วยด้วย Barotrauma ในปอด
กฎ ABC, ABCD และ ABCDE ในเวชศาสตร์ฉุกเฉิน: สิ่งที่ผู้ช่วยชีวิตต้องทำ
ซี่โครงหักหลายซี่, หน้าอกตีลังกา (Rib Volet) และ Pneumothorax: ภาพรวม
เลือดออกภายใน: ความหมาย สาเหตุ อาการ การวินิจฉัย ความรุนแรง การรักษา
ความแตกต่างระหว่าง AMBU Balloon และ Breathing Ball Emergency: ข้อดีและข้อเสียของอุปกรณ์สำคัญสองอย่าง
การประเมินการระบายอากาศ การหายใจ และออกซิเจน (การหายใจ)
การบำบัดด้วยออกซิเจนและโอโซน: มีการระบุถึงโรคใด?
ความแตกต่างระหว่างการระบายอากาศทางกลและการบำบัดด้วยออกซิเจน
ออกซิเจน Hyperbaric ในกระบวนการรักษาบาดแผล
ลิ่มเลือดอุดตันในหลอดเลือดดำ: จากอาการสู่ยาใหม่
Cannulation ทางหลอดเลือดดำ (IV) คืออะไร? 15 ขั้นตอนของกระบวนการ
Nasal Cannula สำหรับการบำบัดด้วยออกซิเจน: มันคืออะไร, ทำอย่างไร, ใช้เมื่อใด
โพรบจมูกสำหรับการบำบัดด้วยออกซิเจน: มันคืออะไร ทำอย่างไร ใช้เมื่อใด
ตัวลดออกซิเจน: หลักการทำงาน การประยุกต์ใช้
วิธีเลือกอุปกรณ์ดูดเสมหะทางการแพทย์
รถพยาบาล: เครื่องช่วยหายใจฉุกเฉินคืออะไรและควรใช้เมื่อใด



