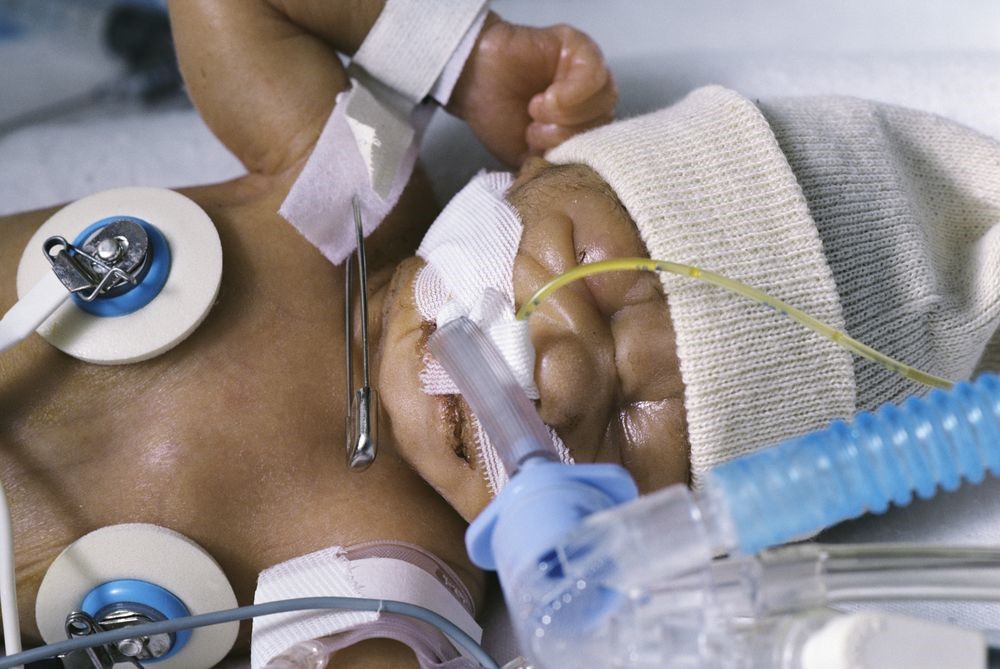
Παιδιατρική διασωλήνωση: Επίτευξη καλού αποτελέσματος
Η παιδιατρική διασωλήνωση είναι μια διαδικασία που πρέπει να γίνει πλήρως κατανοητή: η προωρότητα και η ανώριμη ανάπτυξη του πνευμονικού συστήματος, η σοβαρή ασθένεια, το τραύμα, η υπερδοσολογία, η αναρρόφηση και άλλες καρδιοπνευμονικές παθήσεις απαιτούν προστασία του αεραγωγού και δημιουργία ασφαλούς και ασφαλούς μέσου αερισμού.
Τα βρέφη και τα παιδιά υφίστανται αλλαγές στην ανατομία καθώς μεγαλώνουν, με τις διαφορές πιο έντονες κάτω από την ηλικία των 2 ετών
Μεταξύ 2 και 8 ετών ο αεραγωγός είναι σε μεταβατικό στάδιο και μέχρι την ηλικία των 8 η ανατομία είναι συγκρίσιμη με έναν μικρό ενήλικα.1
Τα παιδιά έχουν πολλές διακρίσεις στην ανατομία των αεραγωγών, συμπεριλαμβανομένης μιας μεγαλύτερης γλώσσας, μιας μεγαλύτερης και δισκέτας επιγλωττίδας, ενός στενού κρικοειδούς δακτυλίου και ενός υψηλότερου και πιο πρόσθιου ανοίγματος γλωττίδας.
Στη βρεφική ηλικία, η γλωττίδα βρίσκεται στο C1, κινείται προς τα κάτω στο C3-C5 περίπου στην ηλικία των 7 ετών και τελικά φτάνει στο C4-C6.1
Η τραχεία είναι πιο κοντή, πιο στενή και πιο συμμορφωτική.2
Από τη γέννηση έως την ηλικία των 2 ετών υπάρχει λιγότερος έλεγχος της αναπνοής, αναποτελεσματική χρήση των μυών του αερισμού, διαφορετική μηχανική των αεραγωγών και των πνευμόνων και υψηλότερος βασικός μεταβολικός ρυθμός (αυξάνοντας τον κίνδυνο γρήγορου αποκορεσμού κατά τη διασωλήνωση).
Αυτοί οι παράγοντες οδηγούν σε υψηλότερο κίνδυνο καρδιοαναπνευστικής ανεπάρκειας, ο οποίος είναι ακόμη πιο έντονος κατά τη διάρκεια μιας διαδικασίας διασωλήνωσης σε νεογνικούς και παιδιατρικούς ασθενείς.
Η συνολική χωρητικότητα των πνευμόνων (TLC) και η λειτουργική υπολειπόμενη χωρητικότητα (FRC) είναι χαμηλότερη και ο θώρακας είναι πιο συμμορφωμένος ενώ οι πνεύμονες είναι λιγότερο συμμορφωμένοι.
Αυτά τα ζητήματα επιφέρουν αυξημένη τάση για παγίδευση αέρα και πρόωρο κλείσιμο των τερματικών αεραγωγών.2
Προετοιμασία για Παιδιατρική Διασωλήνωση
Η εκπαίδευση για νεογνική/παιδική διασωλήνωση μπορεί να γίνει χρησιμοποιώντας προσομοίωση για να επιτρέψει ένα ελεγχόμενο, ασφαλές περιβάλλον, να παρέχει χρόνο στην ομάδα να βελτιώσει την επικοινωνία, να εξασκηθεί στη χρήση διαφορετικών βοηθημάτων στη διασωλήνωση και να εργαστεί με διαφορετικά σενάρια για να προετοιμαστεί για μεταβαλλόμενες συνθήκες ή ειδικές συνθήκες.
Η κατοχή μιας λίστας ελέγχου διασωλήνωσης έχει αποδειχθεί πολύ χρήσιμη για να είστε σίγουροι ότι όλα αυτά εξοπλισμός είναι διαθέσιμο και λειτουργεί, τα κατάλληλα φάρμακα και οι αντίστοιχες δόσεις έχουν επανεξεταστεί και προετοιμαστεί και η ομάδα διασωλήνωσης είναι προετοιμασμένη και έτοιμη για τη διαδικασία.
Δείγματα λίστες ελέγχου είναι άμεσα διαθέσιμα και, εάν χρειαστεί, η ομάδα μπορεί να τα προσαρμόσει ώστε να ταιριάζουν με τα στοιχεία του ιδρύματός τους.2-3
Απαιτείται αξιολόγηση του ασθενούς πριν από τη διασωλήνωση για την αξιολόγηση της ανατομίας και τον έλεγχο της αιμοδυναμικής και πνευμονικής κατάστασης.
Λόγω των ανατομικών διαφορών που αναφέρθηκαν παραπάνω, ένα ρολό ώμου ή διπλωμένη πετσέτα μπορεί να είναι χρήσιμο για να τοποθετήσετε το κεφάλι και λαιμός ώστε να μπορούν να οπτικοποιηθούν οι φωνητικές χορδές και η γλωττίδα.
Ιστορικά, το ETT χωρίς περιχειρίδες χρησιμοποιείται συχνότερα σε νεογνικούς ασθενείς, αλλά η χρήση σωλήνων με περιχειρίδες αυξάνεται καθώς μελέτες έχουν δείξει ότι μπορεί να είναι καλύτερη επιλογή.4
Η στοματοτραχειακή διασωλήνωση είναι επίσης η πιο χρησιμοποιούμενη οδός, αλλά η ρινοτραχειακή διασωλήνωση είναι μια διαθέσιμη επιλογή και μπορεί να ληφθεί υπόψη καθώς δημοσιεύονται περισσότερες μελέτες που δείχνουν ευνοϊκά αποτελέσματα.5
Τα μεγέθη ETT για τα νεογνά συχνά καθορίζονται από το βάρος του ασθενούς (σωλήνας 2.5 mm εάν <1,000 γραμμάρια, σωληνάριο 3.0 εάν 1,000-2,000 γραμμάρια, σωληνάριο 3.5 mm εάν 2,000-3,000 γραμμάρια, 3.5 ή 4.0 mm σωληνάριο εάν >3,000).
Η επιλογή του σωστού μεγέθους ETT ήταν μια πρόκληση, με πολλά προτεινόμενα μοντέλα πρόβλεψης μεγέθους διαθέσιμα.
Ένα άρθρο που δημοσιεύθηκε το 2022 συνέκρινε τέσσερις μεθόδους εκτίμησης του σωστού μεγέθους σωλήνα για παιδιατρικούς ασθενείς και κατέληξε στο συμπέρασμα ότι η υπερηχητική αξιολόγηση του κρικοειδούς χόνδρου και της τραχείας ήταν η καλύτερη προσέγγιση και η χρήση της διαμέτρου του μικρού δακτύλου ως η καλύτερη από τις συμβατικές προσεγγίσεις. 6
ΠΑΙΔΙΚΗ ΥΓΕΙΑ: ΜΑΘΕΤΕ ΠΕΡΙΣΣΟΤΕΡΑ ΓΙΑ ΤΟ MEDICHILD ΜΕ ΕΠΙΣΚΕΗ ΤΟΥ ΑΓΟΡΟΥ ΣΤΟ EXPO EXPO
Διαδικασία Παιδιατρικής Διασωλήνωσης
Για τη διασωλήνωση, ο ασθενής πρέπει να είναι σωστά τοποθετημένος και προοξυγονωμένος.
Εάν είναι δυνατόν, φάρμακα (καταπραϋντικά και παραλυτικά) μπορεί να είναι χρήσιμα για τη διευκόλυνση της διασωλήνωσης.
Ο αερισμός με οξυγόνο και μάσκα σακούλας θα πρέπει να συνεχίζεται καθ' όλη τη διάρκεια της διαδικασίας για να αποφευχθεί ο αποκορεσμός και το διαυγές εκπνεόμενο CO2.
Η καταστολή συχνά επιτυγχάνεται με Fentanyl (4 mcg/kg) ακολουθούμενη από έκπλυση φυσιολογικού ορού πρώτα, και στη συνέχεια εξετάστε το ενδεχόμενο χορήγησης Atropine (20 mcg/kg) ακολουθούμενη από έκπλυση με φυσιολογικό ορό για τη μείωση των προβλημάτων με αντανακλαστική βραδυκαρδία και ξηρές εκκρίσεις.
Το σουξαμεθόνιο (2 mg/kg) ακολουθούμενο από έκπλυση φυσιολογικού ορού χορηγείται για παράλυση και η διασωλήνωση πρέπει να ακολουθήσει αμέσως.
Η διαδικασία θα πρέπει να σταματήσει εάν η διασωλήνωση δεν ολοκληρωθεί εντός 30 δευτερολέπτων από τη στιγμή της εισαγωγής του λαρυγγοσκοπίου, εάν εμφανιστεί βραδυκαρδία <70 παλμούς/λεπτό ανά πάσα στιγμή ή εάν ο κορεσμός οξυγόνου πέσει <70%.
Χρησιμοποιήστε αερισμό με μάσκα σακούλας με οξυγόνο για να ανακτήσετε μια καλή γραμμή βάσης πριν από την επανέναρξη της διαδικασίας.3 Ένας καθετήρας bougie μπορεί να χρησιμοποιηθεί για να δημιουργήσει τη διαδρομή μέσω της γλωττίδας και να επιτρέψει στο ETT να περάσει πάνω από τον καθετήρα στον κάτω αεραγωγό.
Η βιντεολαρυγγοσκόπηση μπορεί να είναι χρήσιμη εάν η γλωττίδα δεν μπορεί να οπτικοποιηθεί.6
Η σωστή θέση στον αεραγωγό είναι δύσκολη σε νεογνά και νεότερους παιδιατρικούς ασθενείς λόγω του μικρού μήκους της τραχείας.
Τα μοντέλα πρόβλεψης έχουν χρησιμοποιηθεί για να δώσουν καθοδήγηση για το βάθος ETT, αλλά έχουν υπάρξει αρκετές μελέτες που δείχνουν προβλήματα με πολλές από τις κατευθυντήριες γραμμές. Οι εργασίες συνεχίζονται για την προσπάθεια βελτίωσης αυτών των μοντέλων.2,8
Η επιβεβαίωση της τοποθέτησης ETT περιλαμβάνει φυσική εξέταση, ακρόαση θώρακα και επιγάστρου, καπνογραφία, ακτινογραφία θώρακος, χρήση συσκευών μετάδοσης φωτός/ήχου και υπέρηχο.2
Η κίνηση της κεφαλής (με κάμψη αυχένα ή επέκταση αυχένα ή περιστροφή της κεφαλής από τη μία πλευρά στην άλλη) μετακινεί το ETT πάνω ή κάτω στην τραχεία.
Αυτό μπορεί να τοποθετήσει εσφαλμένα το ETT, επομένως πρέπει να δοθεί ιδιαίτερη προσοχή ώστε να διασφαλιστεί ότι ο σωλήνας βρίσκεται στο σωστό σημείο και δεν έχει τοποθετηθεί σωστά όταν συμβαίνουν διαδικασίες ή μετακίνηση του ασθενούς (π.χ. μεταφορά, κράτημα, επανατοποθέτηση στο κρεβάτι).2
Ασφάλιση του αεραγωγού
Αφού εισαχθεί και ελεγχθεί η σωστή θέση του ETT, πρέπει να ασφαλιστεί. Το ETT μπορεί να ασφαλιστεί με ταινία ή με συσκευή συγκράτησης σωλήνα.
Με κάθε προσέγγιση, πρέπει να δίνεται ιδιαίτερη προσοχή για να αποφευχθεί ο ερεθισμός του δέρματος, η διάσπαση του δέρματος και τα έλκη πίεσης.
Εάν χρησιμοποιείτε ταινία, η χρήση "προετοιμασίας" με διαφανή επίδεσμο, όπως το Tegaderm της 3M, το Duoderm OpSite της Convatec ή το φιλμ φραγμού No Sting της 3M, συμβάλλει στην αύξηση της πρόσφυσης της ταινίας και στην προστασία του δέρματος.
Πολλές ταινίες είναι διαθέσιμες για χρήση, συμπεριλαμβανομένων προϊόντων όπως το Leukoplast ή το Elastoplast της Beiersdorf Inc ή το WetPruf της Kendall Healthcare Products.
Συνιστάται οι ενώσεις βενζοΐνης να μην χρησιμοποιούνται για να βοηθήσουν στην προσκόλληση της ταινίας στο δέρμα για την εξασφάλιση βρεφικών ETT καθώς μπορεί να προκληθεί βλάβη στο δέρμα κατά την αφαίρεση της ταινίας.9
Η χρήση ταινίας για τη στερέωση του ETT είναι δύσκολη σε νεογνά και παιδιατρικούς ασθενείς λόγω της μεγάλης ποσότητας στοματικών εκκρίσεων
Πολλοί ιστότοποι χρησιμοποιούν συσκευές συγκράτησης ETT που λειτουργούν αποτελεσματικά στην ασφάλιση του αεραγωγού. Υπάρχει ένας αριθμός συσκευών που διατίθενται στην αγορά, συμπεριλαμβανομένων των AnchorFast ET Tube Holder, Cooper Surgical Neo-fit, Smiths Medical Portex ETTube Holder, Neotech Neo Bar, Ambu ETT Holder, και το Laerdal Thomas Tube Holder.9
Παιδιατρική διασωλήνωση, συμπέρασμα
Η διασωλήνωση σε νεογνικούς και παιδιατρικούς ασθενείς είναι έντονη και μπορεί να προκαλέσει άγχος.
Απαιτεί δεξιότητα, γνώση, πρακτική και σωστή ομάδα, σωστό εξοπλισμό, καλή επικοινωνία και καλό συγχρονισμό για να πετύχει.
Αυτοί οι ασθενείς δεν μπορούν να φροντιστούν ως «μικροί ενήλικες», αλλά απαιτούν ειδική φροντίδα λόγω του μεγέθους και της εύθραυστης φύσης τους.
Υπάρχει μικρότερο περιθώριο, λιγότερο περιθώριο κουνήματος για να έχετε τα πάντα σωστά. Η τοποθέτηση του σωλήνα σωστού μεγέθους στη σωστή θέση είναι πιο δύσκολη.
αναφορές
- Από τον ιστότοπο Anesthesia Key: Διασωλήνωση Παιδιατρικού Ασθενούς | Κλειδί αναισθησίας (aneskey.com).
- Volsko TA. Kittredge Lecture: Airway Safety in Neonatal and Pediatrics. Αναπνευστική Φροντίδα. 2022 Ιουν 1;67(6):756-68.
- Abdelhadi AA, et al. Μη επείγουσα ενδοτραχειακή διασωλήνωση νεογνού: Πρακτική αντιμετώπιση. 2022 Μαρ.
- Chen L, et αϊ. Ενδοτραχειακοί σωλήνες με μανικετόκουμπα έναντι χωρίς περιχειρίδες στην παιδιατρική: μια μετα-ανάλυση. Ανοιχτή Ιατρική. 2018 1 Ιανουαρίου 13(1):366-73.
- Christian CE, et al. Χρήση και αποτελέσματα ρινοτραχειακής διασωλήνωσης σε ασθενείς που χρειάζονται μηχανικό αερισμό σε PICU των ΗΠΑ. Ped Crit Care Med. 2020 Μαρ 11, 21 (7): 620-4.
- Putra SR. Σύγκριση ακρίβειας μεταξύ τεσσάρων μεθόδων εκτίμησης της διαμέτρου του ενδοτραχειακού σωλήνα για παιδιατρικούς ασθενείς: Μια μελέτη παρατήρησης, διατομής.
- Zhou Μ, et αϊ. Η βιντεολαρυγγοσκόπηση βελτιώνει την επιτυχία της νεογνικής διασωλήνωσης τραχείας για αρχάριους αλλά όχι για έμπειρο ιατρικό προσωπικό. Σύνορα στην Παιδιατρική. 2020 Αυγούστου 6, 8:445.
- Volsko TA, et al. Ανάπτυξη και εσωτερική επικύρωση μιας εξίσωσης χρησιμοποιώντας ανθρωπομετρικά μέτρα για την πρόβλεψη του σωστού βάθους εισαγωγής του ενδοτραχειακού σωλήνα. Can J Resp Ther. 2022; 58:9.
- Andrews D, et al. Ασφάλιση παιδιατρικών ενδοτραχειακών σωλήνων: Κολλήστε το όπως το εννοείτε! Australasian Emerg Nurs J. 2007 Mar 1;10(1):30-3.
- Atkins DL, et al. Προσωρινή καθοδήγηση 2022 για παρόχους υγειονομικής περίθαλψης για βασικές και ACLS σε ενήλικες, παιδιά και νεογνά με ύποπτο ή επιβεβαιωμένο COVID-19. Κυκλοφορία: Καρδιαγγειακή ποιότητα και αποτελέσματα. 2022 Απρ; 15(4):e008900.
Διαβάστε επίσης
Πόσο συχνή είναι η εγκεφαλική βλάβη κατά τη γέννηση;
Τραύμα κεφαλής και εγκεφαλικοί τραυματισμοί στην παιδική ηλικία: μια γενική επισκόπηση
Ενδοτραχειακή αναρρόφηση νεογνών/παιδιών: Γενικά χαρακτηριστικά της διαδικασίας
Πνιγμός με απόφραξη από τρόφιμα, υγρά, σάλιο σε παιδιά και ενήλικες: Τι να κάνετε;
Διαχείριση αναπνευστήρα: Αερισμός του ασθενούς
Ενδοτραχειακή αναρρόφηση νεογνών/παιδιών: Γενικά χαρακτηριστικά της διαδικασίας
Τρεις καθημερινές πρακτικές για να κρατάτε ασφαλείς τους ασθενείς του αναπνευστήρα σας
Ασθενοφόρο: Τι είναι ο αναρροφητήρας έκτακτης ανάγκης και πότε πρέπει να χρησιμοποιείται;
Ο σκοπός της αναρρόφησης ασθενών κατά τη διάρκεια της καταστολής
Συμπληρωματικό οξυγόνο: Κύλινδροι και υποστηρίγματα εξαερισμού στις ΗΠΑ
Βασική αξιολόγηση αεραγωγών: Επισκόπηση
Αναπνευστική δυσχέρεια: Ποια είναι τα σημάδια της αναπνευστικής δυσχέρειας στα νεογνά;
EDU: Κατευθυντικός καθετήρας αναρρόφησης άκρων
Μονάδα αναρρόφησης για επείγουσα φροντίδα, η λύση με λίγα λόγια: Spencer JET
Διαχείριση αεραγωγών μετά από τροχαίο ατύχημα: Επισκόπηση
Τραχειακή διασωλήνωση: Πότε, πώς και γιατί να δημιουργήσετε έναν τεχνητό αεραγωγό για τον ασθενή
Τι είναι η παροδική ταχύπνοια του νεογνού ή το σύνδρομο υγρού πνεύμονα του νεογνού;
Ασφυξία: συμπτώματα, θεραπεία και πόσο σύντομα θα πεθάνετε
Πνιγμός (ασφυξία ή ασφυξία): Ορισμός, αιτίες, συμπτώματα, θάνατος
Πρώτες βοήθειες για εγκαύματα: Πώς να αντιμετωπίσετε τον τραυματισμό από εγκαύματα με ζεστό νερό
Ηλεκτρικό έγκαυμα: Συμβουλές θεραπείας και πρόληψης πρώτων βοηθειών
Επείγουσες παρεμβάσεις: Τα 4 στάδια που προηγούνται του θανάτου από πνιγμό
Αναζωογόνηση πνιγμού για σέρφερ
ERC 2018 – Η Νεφέλη σώζει ζωές στην Ελλάδα
Πρώτες βοήθειες στα παιδιά που πνίγονται, νέα πρόταση παρέμβασης
Σκυλιά διάσωσης νερού: Πώς εκπαιδεύονται;
Πρόληψη πνιγμού και διάσωση στο νερό: Το ρεύμα σχισμής
Διάσωση στο νερό: Πρώτες βοήθειες από πνιγμό, τραυματισμοί κατάδυσης
Καλοκαίρι και υψηλές θερμοκρασίες: Αφυδάτωση σε παραϊατρικούς και πρώτους ανταποκρινόμενους
Πρώτες Βοήθειες: Αρχική και Νοσοκομειακή Περίθαλψη Θυμάτων Πνιγμού
Καλοκαιρινή ζέστη και θρόμβωση: Κίνδυνοι και πρόληψη
Ξηρός και δευτερεύων πνιγμός: νόημα, συμπτώματα και πρόληψη
Πνιγμός σε αλμυρό νερό ή πισίνα: θεραπεία και πρώτες βοήθειες
Διάσωση στο νερό: Drone έσωσε 14χρονο αγόρι από πνιγμό στη Βαλένθια της Ισπανίας
Θάνατος από ασφυξία: Σημάδια, συμπτώματα, στάδια και χρονισμός