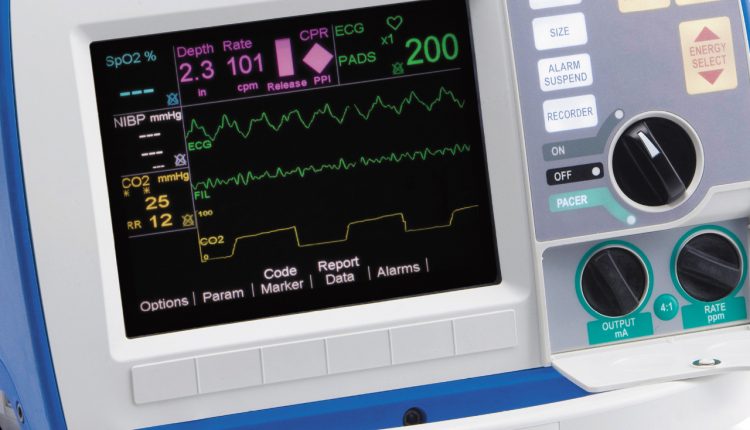
Capnography ໃນການປະຕິບັດການລະບາຍອາກາດ: ເປັນຫຍັງພວກເຮົາຕ້ອງການ capnograph?
ການລະບາຍອາກາດຕ້ອງໄດ້ຮັບການປະຕິບັດຢ່າງຖືກຕ້ອງ, ການຕິດຕາມຢ່າງພຽງພໍແມ່ນມີຄວາມຈໍາເປັນ: ນັກ capnographer ມີບົດບາດທີ່ຊັດເຈນໃນເລື່ອງນີ້.
capnograph ໃນການລະບາຍອາກາດກົນຈັກຂອງຄົນເຈັບ
ຖ້າຈໍາເປັນ, ການລະບາຍອາກາດກົນຈັກໃນໄລຍະ prehospital ຕ້ອງໄດ້ຮັບການປະຕິບັດຢ່າງຖືກຕ້ອງແລະມີການຕິດຕາມທີ່ສົມບູນແບບ.
ມັນເປັນສິ່ງສໍາຄັນບໍ່ພຽງແຕ່ເຮັດໃຫ້ຄົນເຈັບໄປໂຮງຫມໍ, ແຕ່ຍັງຮັບປະກັນໂອກາດສູງທີ່ຈະຟື້ນຕົວ, ຫຼືຢ່າງຫນ້ອຍບໍ່ໃຫ້ຄວາມຮຸນແຮງຂອງສະພາບຂອງຄົນເຈັບໃນໄລຍະການຂົນສົ່ງແລະການດູແລ.
ວັນເວລາຂອງເຄື່ອງລະບາຍອາກາດທີ່ງ່າຍດາຍທີ່ມີການຕັ້ງຄ່າຫນ້ອຍ (ຄວາມຖີ່ - ປະລິມານ) ແມ່ນສິ່ງທີ່ຜ່ານມາ.
ຄົນເຈັບສ່ວນໃຫຍ່ທີ່ຕ້ອງການການລະບາຍອາກາດດ້ວຍກົນຈັກໄດ້ຮັກສາໄວ້ບາງສ່ວນຂອງການຫາຍໃຈແບບ spontaneous (bradypnoea ແລະ hypoventilation), ເຊິ່ງຢູ່ໃນກາງຂອງ 'ໄລຍະ' ລະຫວ່າງການຢຸດຫາຍໃຈຢ່າງສົມບູນແລະການຫາຍໃຈ spontaneous, ບ່ອນທີ່ inhalation ອົກຊີເຈນແມ່ນພຽງພໍ.
ALV (Adaptive lung ventilation) ໂດຍທົ່ວໄປຄວນຈະເປັນ normoventilation: hypoventilation ແລະ hyperventilation ແມ່ນທັງສອງອັນຕະລາຍ.
ຜົນກະທົບຂອງການລະບາຍອາກາດທີ່ບໍ່ພຽງພໍຕໍ່ຄົນເຈັບທີ່ມີພະຍາດສະຫມອງອັກເສບ (ເສັ້ນເລືອດຕັນໃນ, ການບາດເຈັບຫົວ, ແລະອື່ນໆ) ແມ່ນເປັນອັນຕະລາຍໂດຍສະເພາະ.
ສັດຕູທີ່ເຊື່ອງໄວ້: hypocapnia ແລະ hypercapnia
ມັນເປັນທີ່ຮູ້ກັນດີວ່າການຫາຍໃຈ (ຫຼືການລະບາຍອາກາດທາງກົນ) ເປັນສິ່ງຈໍາເປັນເພື່ອສະຫນອງຮ່າງກາຍດ້ວຍອົກຊີເຈນ O2 ແລະເອົາກາກບອນໄດອອກໄຊ CO2.
ຄວາມເສຍຫາຍຂອງການຂາດອົກຊີເຈນແມ່ນເຫັນໄດ້ຊັດເຈນ: hypoxia ແລະຄວາມເສຍຫາຍຂອງສະຫມອງ.
O2 ເກີນສາມາດທໍາລາຍ epithelium ຂອງທາງເດີນຫາຍໃຈແລະ alveoli ຂອງປອດ, ຢ່າງໃດກໍຕາມ, ໃນເວລາທີ່ການນໍາໃຊ້ຄວາມເຂັ້ມຂົ້ນຂອງອົກຊີເຈນ (FiO2) 50% ຫຼືຫນ້ອຍ, ຈະບໍ່ມີຜົນກະທົບທີ່ສໍາຄັນຈາກ 'hyperoxygenation': ອົກຊີເຈນທີ່ unassimilated ຈະໄດ້ຮັບການໂຍກຍ້າຍອອກງ່າຍດາຍ. ດ້ວຍ exhalation.
ການຂັບໄລ່ CO2 ບໍ່ຂຶ້ນກັບອົງປະກອບຂອງປະສົມທີ່ສະຫນອງແລະຖືກກໍານົດໂດຍມູນຄ່າການລະບາຍອາກາດນາທີ MV (ຄວາມຖີ່, fx tidal volume, Vt); ລົມຫາຍໃຈທີ່ຫນາຫຼືເລິກກວ່າ, CO2 ຈະຖືກຂັບອອກມາຫຼາຍ.
ດ້ວຍການຂາດການລະບາຍອາກາດ ('hypoventilation') - bradypnoea / ການຫາຍໃຈແບບພິເສດໃນຄົນເຈັບເອງຫຼືການລະບາຍອາກາດທາງກົນຈັກ 'ຂາດ' hypercapnia (CO2 ເກີນ) ກ້າວຫນ້າໃນຮ່າງກາຍ, ເຊິ່ງມີການຂະຫຍາຍທາງ pathological ຂອງເສັ້ນເລືອດສະຫມອງ, ການເພີ່ມຂຶ້ນຂອງ intracranial. ຄວາມດັນ, ສະໝອງອັກເສບ ແລະຄວາມເສຍຫາຍຂັ້ນສອງຂອງມັນ.
ແຕ່ດ້ວຍການລະບາຍອາກາດຫຼາຍເກີນໄປ (tachypnoea ໃນຄົນເຈັບຫຼືຕົວກໍານົດການລະບາຍອາກາດຫຼາຍເກີນໄປ), hypocapnia ໄດ້ຖືກສັງເກດເຫັນຢູ່ໃນຮ່າງກາຍ, ໃນນັ້ນມີການຫົດຕົວທາງ pathological ຂອງເສັ້ນເລືອດສະຫມອງທີ່ມີ ischaemia ຂອງພາກສ່ວນຂອງມັນ, ແລະດັ່ງນັ້ນຄວາມເສຍຫາຍຂອງສະຫມອງທີ່ສອງ, ແລະ alkalosis ຫາຍໃຈກໍ່ເຮັດໃຫ້ຮ້າຍແຮງຂຶ້ນ. ຄວາມຮຸນແຮງຂອງສະພາບຂອງຄົນເຈັບ. ດັ່ງນັ້ນ, ການລະບາຍອາກາດທາງກົນຄວນຈະບໍ່ພຽງແຕ່ 'ຕ້ານການ hypoxic', ແຕ່ຍັງ 'normocapnic'.
ມີວິທີການຄິດໄລ່ທາງທິດສະດີກ່ຽວກັບຕົວກໍານົດການລະບາຍອາກາດຂອງກົນຈັກ, ເຊັ່ນ: ສູດຂອງ Darbinyan (ຫຼືອື່ນໆທີ່ສອດຄ້ອງກັນ), ແຕ່ພວກມັນເປັນຕົວຊີ້ບອກແລະອາດຈະບໍ່ຄໍານຶງເຖິງສະພາບຕົວຈິງຂອງຄົນເຈັບ, ສໍາລັບຕົວຢ່າງ.
ເປັນຫຍັງເຄື່ອງວັດແທກກຳມະຈອນບໍ່ພຽງພໍ
ແນ່ນອນ, ການວັດແທກກໍາມະຈອນແມ່ນມີຄວາມສໍາຄັນແລະເປັນພື້ນຖານຂອງການຕິດຕາມການລະບາຍອາກາດ, ແຕ່ການຕິດຕາມ SpO2 ແມ່ນບໍ່ພຽງພໍ, ມີບັນຫາຈໍານວນຫນຶ່ງທີ່ເຊື່ອງໄວ້, ຂໍ້ຈໍາກັດຫຼືອັນຕະລາຍ, ຄື: ໃນສະຖານະການທີ່ໄດ້ອະທິບາຍ, ການນໍາໃຊ້ oximeter ກໍາມະຈອນມັກຈະເປັນໄປບໍ່ໄດ້. .
- ເມື່ອໃຊ້ຄວາມເຂັ້ມຂຸ້ນຂອງອົກຊີເຈນທີ່ສູງກວ່າ 30% (ປົກກະຕິແລ້ວ FiO2 = 50% ຫຼື 100% ແມ່ນໃຊ້ກັບການລະບາຍອາກາດ), ຕົວກໍານົດການລະບາຍອາກາດທີ່ຫຼຸດລົງ (ອັດຕາ ແລະປະລິມານ) ອາດຈະພຽງພໍເພື່ອຮັກສາ “normoxia” ເນື່ອງຈາກປະລິມານ O2 ທີ່ສົ່ງຕໍ່ລະບົບຫາຍໃຈເພີ່ມຂຶ້ນ. ເພາະສະນັ້ນ, oximeter ກໍາມະຈອນຈະບໍ່ສະແດງໃຫ້ເຫັນ hypoventilation ເຊື່ອງໄວ້ກັບ hypercapnia.
– ເຄື່ອງວັດແທກກຳມະຈອນບໍ່ໄດ້ສະແດງ hyperventilation ທີ່ເປັນອັນຕະລາຍໃນທາງໃດກໍ່ຕາມ, ຄ່າ SpO2 ຄົງທີ່ຂອງ 99-100% ທີ່ບໍ່ຖືກຕ້ອງເຮັດໃຫ້ແພດຫມັ້ນໃຈ.
- ຕົວຊີ້ວັດການອີ່ມຕົວຂອງກໍາມະຈອນແລະຕົວຊີ້ວັດຄວາມອີ່ມຕົວແມ່ນ inert ຫຼາຍ, ເນື່ອງຈາກການສະຫນອງຂອງ O2 ໃນເລືອດໄຫຼວຽນແລະ physiological ຊ່ອງຕາຍຂອງປອດ, ເຊັ່ນດຽວກັນກັບເນື່ອງຈາກການສະເລ່ຍຂອງການອ່ານໃນໄລຍະເວລາຂອງກໍາມະຈອນ oximeter-protected. transport pulse, ໃນກໍລະນີຂອງເຫດການສຸກເສີນ (ວົງຈອນຕັດ, ຂາດຕົວກໍານົດການລະບາຍອາກາດ, ແລະອື່ນໆ) n.) ການອີ່ມຕົວບໍ່ໄດ້ຫຼຸດລົງທັນທີທັນໃດ, ໃນຂະນະທີ່ການຕອບສະຫນອງໄວຈາກແພດແມ່ນຕ້ອງການ.
- ເຄື່ອງວັດແທກກໍາມະຈອນເຮັດໃຫ້ການອ່ານ SpO2 ທີ່ບໍ່ຖືກຕ້ອງໃນກໍລະນີຂອງການເປັນພິດຂອງຄາບອນໂມໂນໄຊ (CO) ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າການດູດຊຶມແສງສະຫວ່າງຂອງ oxyhaemoglobin HbO2 ແລະ carboxyhaemoglobin HbCO ແມ່ນຄ້າຍຄືກັນ, ການຕິດຕາມໃນກໍລະນີນີ້ແມ່ນຈໍາກັດ.
ການນໍາໃຊ້ capnograph: capnometry ແລະ capnography
ທາງເລືອກໃນການຕິດຕາມເພີ່ມເຕີມທີ່ຊ່ວຍຊີວິດຂອງຄົນເຈັບ.
ການເພີ່ມເຕີມທີ່ມີຄຸນຄ່າແລະສໍາຄັນຕໍ່ກັບການຄວບຄຸມຄວາມພຽງພໍຂອງການລະບາຍອາກາດຂອງກົນຈັກແມ່ນການວັດແທກຄົງທີ່ຂອງຄວາມເຂັ້ມຂົ້ນຂອງ CO2 (EtCO2) ໃນອາກາດ exhaled (capnometry) ແລະການສະແດງຮູບພາບຂອງວົງຈອນຂອງ excretion CO2 (capnography).
ຂໍ້ດີຂອງ capnometry ແມ່ນ:
- ຕົວຊີ້ບອກທີ່ຊັດເຈນຢູ່ໃນສະພາບ hemodynamic ໃດ, ເຖິງແມ່ນວ່າໃນໄລຍະ CPR (ໃນລະດັບຄວາມດັນເລືອດຕໍ່າ, ການກວດສອບແມ່ນເຮັດຜ່ານສອງຊ່ອງທາງ: ECG ແລະ EtCO2)
– ການປ່ຽນແປງຕົວຊີ້ວັດໃນທັນທີສໍາລັບເຫດການໃດຫນຶ່ງແລະ deviations, ເຊັ່ນ: ເມື່ອວົງຈອນການຫາຍໃຈຖືກຕັດເຊື່ອມຕໍ່
– ການປະເມີນສະຖານະການທາງເດີນຫາຍໃຈເບື້ອງຕົ້ນໃນຄົນເຈັບ intubated
- ການສະແດງພາບໃນເວລາຈິງຂອງ hypo- ແລະ hyperventilation
ລັກສະນະເພີ່ມເຕີມຂອງ capnography ແມ່ນກວ້າງຂວາງ: ການຂັດຂວາງທາງເດີນຫາຍໃຈໄດ້ຖືກສະແດງໃຫ້ເຫັນ, ຄວາມພະຍາຍາມຂອງຄົນເຈັບທີ່ຈະຫາຍໃຈແບບອັດຕະໂນມັດກັບຄວາມຕ້ອງການທີ່ຈະເຮັດໃຫ້ອາການສລົບເລິກ, ຫົວໃຈເຕັ້ນໃນຕາຕະລາງທີ່ມີ tachyarrhythmia, ອຸນຫະພູມຮ່າງກາຍທີ່ອາດຈະເພີ່ມຂຶ້ນດ້ວຍການເພີ່ມຂື້ນຂອງ EtCO2 ແລະອື່ນໆອີກ.
ຈຸດປະສົງຕົ້ນຕໍຂອງການໃຊ້ capnograph ໃນໄລຍະ prehospital
ການຕິດຕາມຄວາມສໍາເລັດຂອງ intubation tracheal, ໂດຍສະເພາະໃນສະຖານະການຂອງສິ່ງລົບກວນແລະຄວາມຫຍຸ້ງຍາກຂອງ auscultation: ໂຄງການປົກກະຕິຂອງ excretion CO2 cyclic ທີ່ມີຄວາມກວ້າງຂວາງທີ່ດີຈະບໍ່ເຮັດວຽກຖ້າຫາກວ່າທໍ່ໄດ້ຖືກ inserted ເຂົ້າໄປໃນ esophagus (ຢ່າງໃດກໍຕາມ, auscultation ແມ່ນມີຄວາມຈໍາເປັນໃນການຄວບຄຸມການລະບາຍອາກາດຂອງທັງສອງ. ປອດ)
ການຕິດຕາມການຟື້ນຟູການໄຫຼວຽນຂອງ spontaneous ໃນລະຫວ່າງການ CPR: metabolism ແລະການຜະລິດ CO2 ເພີ່ມຂຶ້ນຢ່າງຫຼວງຫຼາຍໃນອົງການຈັດຕັ້ງ 'resuscitated', 'ໂດດ' ປາກົດຢູ່ໃນ capnogram ແລະການເບິ່ງເຫັນບໍ່ຮ້າຍແຮງຂຶ້ນດ້ວຍການບີບອັດຫົວໃຈ (ບໍ່ຄືກັບສັນຍານ ECG)
ການຄວບຄຸມທົ່ວໄປຂອງລະບົບລະບາຍອາກາດ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ມີຄວາມເສຍຫາຍຂອງສະຫມອງ (ເສັ້ນເລືອດຕັນໃນ, ການບາດເຈັບຫົວ, ຊັກ, ແລະອື່ນໆ).
ການວັດແທກ "ຢູ່ໃນກະແສຫຼັກ" (MAINSTREAM) ແລະ "ໃນກະແສຂ້າງຄຽງ" (SIDESTREAM).
Capnographs ມີສອງປະເພດດ້ານວິຊາການ, ເມື່ອວັດແທກ EtCO2 'ຢູ່ໃນສາຍນ້ໍາຕົ້ນຕໍ' ອະແດບເຕີສັ້ນທີ່ມີຮູຂ້າງຖືກວາງໄວ້ລະຫວ່າງທໍ່ endotracheal ແລະວົງຈອນ, ເຊັນເຊີຮູບ U ຖືກວາງໃສ່ມັນ, ອາຍແກັສທີ່ຜ່ານໄດ້ຖືກສະແກນແລະກໍານົດ. EtCO2 ຖືກວັດແທກ.
ໃນເວລາທີ່ການວັດແທກ 'ໃນການໄຫຼອອກຂ້າງຄຽງ', ສ່ວນຫນຶ່ງຂອງອາຍແກັສຂະຫນາດນ້ອຍໄດ້ຖືກເອົາມາຈາກວົງຈອນໂດຍຜ່ານຮູພິເສດໃນວົງຈອນໂດຍເຄື່ອງບີບອັດດູດ, ຖືກປ້ອນຜ່ານທໍ່ບາງໆເຂົ້າໄປໃນຮ່າງກາຍຂອງ capnograph, ບ່ອນທີ່ການວັດແທກ EtCO2.
ປັດໃຈຈໍານວນຫນຶ່ງມີອິດທິພົນຕໍ່ຄວາມຖືກຕ້ອງຂອງການວັດແທກ, ເຊັ່ນ: ຄວາມເຂັ້ມຂົ້ນຂອງ O2 ແລະຄວາມຊຸ່ມຊື່ນໃນສ່ວນປະສົມແລະອຸນຫະພູມການວັດແທກ. ເຊັນເຊີຕ້ອງຖືກທຳຄວາມຮ້ອນລ່ວງໜ້າ ແລະປັບປັບ.
ໃນຄວາມຫມາຍນີ້, ການວັດແທກ sidestream ເບິ່ງຄືວ່າມີຄວາມຖືກຕ້ອງຫຼາຍ, ຍ້ອນວ່າມັນຫຼຸດຜ່ອນອິດທິພົນຂອງປັດໃຈບິດເບືອນເຫຼົ່ານີ້ໃນການປະຕິບັດ, ຢ່າງໃດກໍຕາມ.
Portability, 4 ລຸ້ນຂອງ capnograph:
- ເປັນສ່ວນໜຶ່ງຂອງຈໍພາບຂ້າງຕຽງ
- ເປັນສ່ວນຫນຶ່ງຂອງ multifunctional defibrillator
- ໝຸນນ້ອຍຢູ່ໃນວົງຈອນ ('ອຸປະກອນຢູ່ໃນເຊັນເຊີ, ບໍ່ມີສາຍ')
- ອຸປະກອນກະເປົ໋າເຄື່ອນທີ່ ('ຕົວເຄື່ອງ + ເຊັນເຊີຢູ່ສາຍ').
ໂດຍປົກກະຕິແລ້ວ, ເມື່ອອ້າງອີງໃສ່ capnography, ຊ່ອງທາງການຕິດຕາມ EtCO2 ແມ່ນເຂົ້າໃຈວ່າເປັນສ່ວນຫນຶ່ງຂອງເຄື່ອງຕິດຕາມ 'ຂ້າງຕຽງ' ທີ່ມີປະໂຫຍດຫຼາຍ; ໃນ ICU, ມັນຖືກແກ້ໄຂຢ່າງຖາວອນກ່ຽວກັບ ອຸປະກອນ ຊັ້ນວາງ.
ເຖິງແມ່ນວ່າຂາຕັ້ງຈໍພາບສາມາດຖອດອອກໄດ້ແລະຈໍສະແດງຜົນ capnograph ແມ່ນຂັບເຄື່ອນໂດຍຫມໍ້ໄຟໃນຕົວ, ມັນຍັງມີຄວາມຫຍຸ້ງຍາກທີ່ຈະໃຊ້ມັນໃນເວລາທີ່ການເຄື່ອນຍ້າຍໄປໃນຮາບພຽງຫຼືລະຫວ່າງລົດກູ້ໄພແລະຫນ່ວຍບໍລິການດູແລທີ່ເຂັ້ມຂຸ້ນ, ເນື່ອງຈາກນ້ໍາຫນັກແລະຂະຫນາດຂອງ. ກໍລະນີຕິດຕາມກວດກາແລະເປັນໄປບໍ່ໄດ້ທີ່ຈະຕິດມັນກັບຄົນເຈັບຫຼື stretcher ກັນນ້ໍາ, ການຂົນສົ່ງຈາກຮາບພຽງໄດ້ຖືກປະຕິບັດຕົ້ນຕໍ.
ຈໍາເປັນຕ້ອງມີເຄື່ອງມືແບບພົກພາຫຼາຍ.
ຄວາມຫຍຸ້ງຍາກທີ່ຄ້າຍຄືກັນແມ່ນພົບໃນເວລາທີ່ໃຊ້ capnograph ເປັນສ່ວນຫນຶ່ງຂອງເຄື່ອງ defibrillator multifunctional ມືອາຊີບ: ແຕ່ຫນ້າເສຍດາຍ, ເກືອບທັງຫມົດຂອງພວກເຂົາຍັງມີຂະຫນາດໃຫຍ່ແລະນ້ໍາຫນັກ, ແລະໃນຄວາມເປັນຈິງບໍ່ອະນຸຍາດໃຫ້, ສໍາລັບຕົວຢ່າງ, ອຸປະກອນດັ່ງກ່າວຖືກວາງໄວ້ຢ່າງສະດວກສະບາຍໃນບ່ອນນ້ໍາ. stretcher ຂ້າງຄົນເຈັບໃນເວລາທີ່ descending stairs ຈາກຊັ້ນສູງ; ເຖິງແມ່ນວ່າໃນລະຫວ່າງການປະຕິບັດງານ, ຄວາມສັບສົນມັກຈະເກີດຂື້ນກັບສາຍໄຟຈໍານວນຫລາຍໃນອຸປະກອນ.
ອ່ານຍັງໄດ້
ມີຊີວິດສຸກເສີນຫຼາຍຂຶ້ນ…ສົດ: ດາວໂຫລດແອັບຟຣີໃໝ່ຂອງໜັງສືພິມຂອງເຈົ້າສຳລັບ IOS ແລະ Android
Hypercapnia ແມ່ນຫຍັງແລະມັນມີຜົນກະທົບຕໍ່ການແຊກແຊງຂອງຄົນເຈັບແນວໃດ?
ventilatory Failure (Hypercapnia): ສາເຫດ, ອາການ, ການວິນິດໄສ, ການປິ່ນປົວ
ວິທີການເລືອກແລະໃຊ້ Pulse Oximeter?
ອຸປະກອນ: ເຄື່ອງວັດແທກຄວາມອີ່ມຕົວ (Pulse Oximeter) ແມ່ນຫຍັງ ແລະມັນແມ່ນຫຍັງ?
ຄວາມເຂົ້າໃຈພື້ນຖານຂອງ The Pulse Oximeter
ການປະຕິບັດປະຈໍາວັນສາມຢ່າງເພື່ອຮັກສາເຄື່ອງລະບາຍອາກາດຂອງເຈົ້າໃຫ້ປອດໄພ
ອຸປະກອນການແພດ: ວິທີການອ່ານເຄື່ອງຕິດຕາມອາການທີ່ສໍາຄັນ
ລົດສຸກເສີນ: ເຄື່ອງສູບຫາຍໃຈສຸກເສີນແມ່ນຫຍັງ ແລະຄວນໃຊ້ເມື່ອໃດ?
ເຕັກນິກການຊ່ວຍຊີວິດແລະຂັ້ນຕອນ: PALS VS ACLS, ຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນແມ່ນຫຍັງ?
ຈຸດປະສົງຂອງການດູດເອົາຄົນເຈັບໃນລະຫວ່າງການ sedation
ອົກຊີເຈນເສີມ: ກະບອກສູບແລະລະບົບລະບາຍອາກາດສະຫນັບສະຫນູນໃນສະຫະລັດ
ການປະເມີນເສັ້ນທາງການບິນພື້ນຖານ: ພາບລວມ
ການຄຸ້ມຄອງລະບົບລະບາຍອາກາດ: ການລະບາຍອາກາດຄົນເຈັບ
ອຸປະກອນສຸກເສີນ: The Emergency Carry Sheet / VIDEO TUTORIAL
Defibrillator Maintenance: AED ແລະການກວດສອບການເຮັດວຽກ
ພະຍາດທາງເດີນຫາຍໃຈ: ອາການຂອງອາການຫາຍໃຈຍາກໃນເດັກເກີດໃຫມ່ແມ່ນຫຍັງ?
ຫນ່ວຍດູດສໍາລັບການດູແລສຸກເສີນ, ການແກ້ໄຂໂດຍຫຍໍ້: Spencer JET
ການຄຸ້ມຄອງທາງອາກາດຫຼັງຈາກອຸປະຕິເຫດຖະຫນົນຫົນທາງ: ສະພາບລວມ
Intubation Tracheal: ເວລາໃດ, ເປັນຫຍັງແລະເປັນຫຍັງຕ້ອງສ້າງເສັ້ນທາງທຽມ ສຳ ລັບຄົນເຈັບ
ໂຣກປອດແຫ້ງໃນເດັກເກີດໃໝ່, ຫຼືໂຣກປອດແຫ້ງໃນເດັກເກີດໃໝ່ແມ່ນຫຍັງ?
Traumatic Pneumothorax: ອາການ, ການບົ່ງມະຕິແລະການປິ່ນປົວ
ການວິນິດໄສຂອງຄວາມເຄັ່ງຕຶງ Pneumothorax ໃນພາກສະຫນາມ: ການດູດຊືມຫຼືລົມພັດ?
Pneumothorax ແລະ Pneumomediastinum: ການຊ່ວຍເຫຼືອຄົນເຈັບທີ່ມີ Pulmonary Barotrauma
ກົດລະບຽບ ABC, ABCD ແລະ ABCDE ໃນຢາສຸກເສີນ: ສິ່ງທີ່ຜູ້ກູ້ໄພຕ້ອງເຮັດ
ການກະດູກຫັກຂອງກະດູກຫັກຫຼາຍ, ຫນ້າເອິກ Flail (Rib Volet) ແລະ Pneumothorax: ພາບລວມ
ເລືອດອອກພາຍໃນ: ຄໍານິຍາມ, ສາເຫດ, ອາການ, ການບົ່ງມະຕິ, ຄວາມຮຸນແຮງ, ການປິ່ນປົວ
ຄວາມແຕກຕ່າງລະຫວ່າງ AMBU Balloon ແລະ Breathing Ball Emergency: ຂໍ້ດີແລະຂໍ້ເສຍຂອງສອງອຸປະກອນທີ່ສໍາຄັນ
ການປະເມີນການລະບາຍອາກາດ, ການຫາຍໃຈ, ແລະອົກຊີເຈນ (ການຫາຍໃຈ)
ການປິ່ນປົວດ້ວຍອົກຊີເຈນ - ໂອໂຊນ: ສໍາລັບພະຍາດໃດທີ່ມັນຊີ້ໃຫ້ເຫັນ?
ຄວາມແຕກຕ່າງລະຫວ່າງລະບົບລະບາຍອາກາດ ແລະການປິ່ນປົວດ້ວຍອົກຊີເຈນ
ອົກຊີເຈນ hyperbaric ໃນຂະບວນການປິ່ນປົວບາດແຜ
Venous Thrombosis: ຈາກອາການໄປສູ່ຢາໃຫມ່
ການເຂົ້າເຖິງທາງເສັ້ນເລືອດ Prehospital ແລະການຟື້ນຟູນ້ໍາໃນ Sepsis ຮ້າຍແຮງ: ການສຶກສາກຸ່ມສັງເກດການ
Intravenous Cannulation (IV) ແມ່ນຫຍັງ? 15 ຂັ້ນຕອນຂອງຂັ້ນຕອນ
Nasal Cannula ສໍາລັບການປິ່ນປົວດ້ວຍອົກຊີເຈນ: ມັນແມ່ນຫຍັງ, ມັນຖືກສ້າງຂຶ້ນ, ເວລາທີ່ຈະໃຊ້ມັນ
Nasal Probe ສໍາລັບການປິ່ນປົວດ້ວຍອົກຊີເຈນ: ມັນແມ່ນຫຍັງ, ມັນຖືກສ້າງຂຶ້ນ, ເວລາທີ່ຈະໃຊ້ມັນ
ການຫຼຸດຜ່ອນອົກຊີເຈນ: ຫຼັກການຂອງການດໍາເນີນງານ, ຄໍາຮ້ອງສະຫມັກ
ວິທີການເລືອກອຸປະກອນດູດທາງການແພດ?
Holter Monitor: ມັນເຮັດວຽກແນວໃດແລະມັນຕ້ອງການເວລາໃດ?
ການຄຸ້ມຄອງຄວາມກົດດັນຂອງຄົນເຈັບແມ່ນຫຍັງ? ພາບລວມ
Head Up Tilt Test, ການທົດສອບທີ່ສືບສວນສາເຫດຂອງ Vagal Syncope ເຮັດວຽກແນວໃດ
Cardiac Syncope: ມັນແມ່ນຫຍັງ, ມັນໄດ້ຖືກວິນິດໄສແນວໃດແລະມັນມີຜົນກະທົບແນວໃດ
Cardiac Holter, ຄຸນລັກສະນະຂອງ Electrocardiogram 24 ຊົ່ວໂມງ



