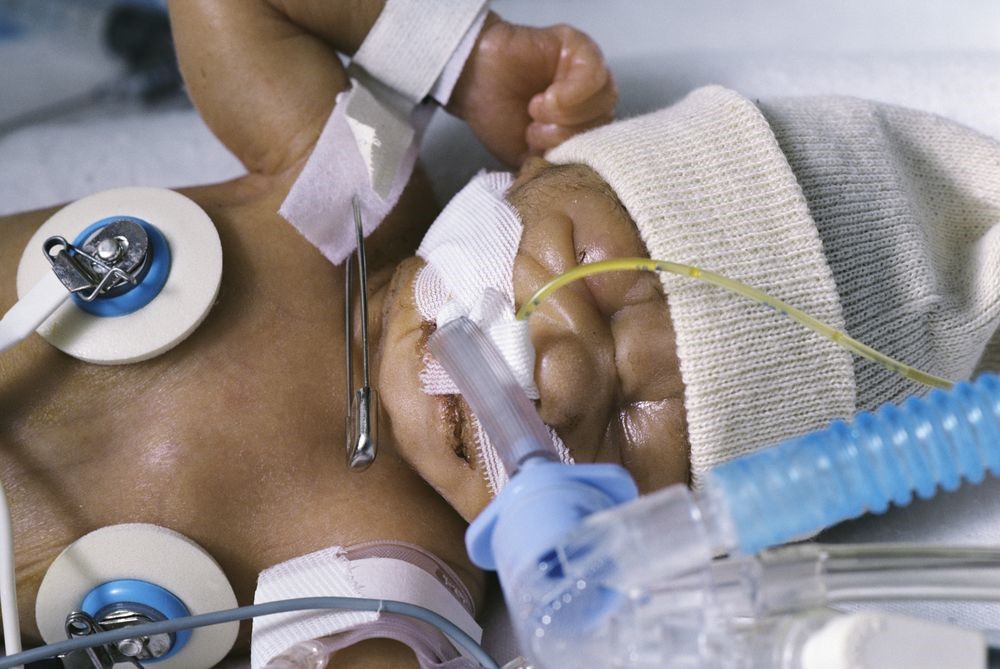
Pädiatrische Intubation: Ein gutes Ergebnis erzielen
Die pädiatrische Intubation ist ein Verfahren, das vollständig verstanden werden muss: Frühreife und unreife Entwicklung des Lungensystems, schwere Krankheit, Trauma, Überdosierung, Aspiration und andere kardiopulmonale Zustände erfordern den Schutz der Atemwege und die Einrichtung einer sicheren Beatmungsmethode
Säuglinge und Kinder unterliegen während ihres Wachstums anatomischen Veränderungen, wobei die Unterschiede unter 2 Jahren am ausgeprägtesten sind
Zwischen 2 und 8 Jahren befinden sich die Atemwege im Übergang, und im Alter von 8 Jahren ist die Anatomie mit der eines kleinen Erwachsenen vergleichbar.1
Kinder haben mehrere Unterschiede in der Atemwegsanatomie, darunter eine größere Zunge, eine größere und schlaffe Epiglottis, einen schmalen Krikoidring und eine höhere und weiter vorne liegende Glottisöffnung.
Im Säuglingsalter befindet sich die Glottis bei C1, bewegt sich im Alter von etwa 3 Jahren nach unten zu C5-C7 und erreicht schließlich C4-C6.1
Die Luftröhre ist kürzer, schmaler und nachgiebiger.2
Von der Geburt bis zum Alter von etwa 2 Jahren gibt es eine geringere Kontrolle der Atmung, einen ineffizienten Einsatz der Beatmungsmuskulatur, eine andere Atemwegs- und Lungenmechanik und einen höheren Grundumsatz (erhöht das Risiko einer schnellen Entsättigung während der Intubation).
Diese Faktoren führen zu einem höheren Risiko eines kardiorespiratorischen Versagens, das während eines Intubationsverfahrens bei neonatalen und pädiatrischen Patienten noch ausgeprägter ist.
Die Gesamtlungenkapazität (TLC) und die funktionelle Residualkapazität (FRC) sind geringer, und der Thorax ist nachgiebiger, während die Lungen weniger nachgiebig sind.
Diese Probleme führen zu einer erhöhten Tendenz zum Airtrapping und einer vorzeitigen Schließung der Luftwege am Terminal.2
Vorbereitung auf die pädiatrische Intubation
Das Training für die neonatale/pädiatrische Intubation kann mithilfe von Simulationen durchgeführt werden, um eine kontrollierte, sichere Umgebung zu ermöglichen, dem Team Zeit zu geben, die Kommunikation zu verbessern, die Verwendung verschiedener Intubationshilfen zu üben und verschiedene Szenarien durchzuarbeiten, um sich auf sich ändernde Bedingungen oder besondere Umstände vorzubereiten.
Um sicherzugehen, hat sich eine Intubations-Checkliste als sehr hilfreich erwiesen Ausrüstung verfügbar und funktionsfähig ist, geeignete Medikamente und entsprechende Dosierungen überprüft und vorbereitet wurden und das Intubationsteam vorbereitet und bereit für den Eingriff ist.
Muster-Checklisten sind leicht verfügbar, und bei Bedarf kann das Team diese an die Besonderheiten ihrer Institution anpassen.2-3
Die Beurteilung des Patienten vor der Intubation ist erforderlich, um die Anatomie zu beurteilen und den hämodynamischen und pulmonalen Status zu überprüfen.
Aufgrund der oben erwähnten anatomischen Unterschiede kann eine Schulterrolle oder ein gefaltetes Handtuch sinnvoll sein, um den Kopf zu lagern und zu positionieren Hals damit die Stimmbänder und Stimmritze visualisiert werden können.
In der Vergangenheit wurde ETT ohne Cuff am häufigsten bei Neugeborenen verwendet, aber die Verwendung von Tuben mit Cuff nimmt zu, da Studien gezeigt haben, dass sie möglicherweise die bessere Wahl sind.4
Die orotracheale Intubation ist auch der am häufigsten verwendete Weg, aber die nasotracheale Intubation ist eine verfügbare Option und kann in Erwägung gezogen werden, da weitere Studien veröffentlicht werden, die günstige Ergebnisse zeigen.5
ETT-Größen für Neugeborene werden oft durch das Patientengewicht bestimmt (2.5-mm-Schlauch bei <1,000 g, 3.0-mm-Schlauch bei 1,000–2,000 g, 3.5-mm-Schlauch bei 2,000–3,000 g, 3.5- oder 4.0-mm-Schlauch bei >3,000 g).3
Die Auswahl der richtigen ETT-Größe war eine Herausforderung, da mehrere vorgeschlagene Größenvorhersagemodelle verfügbar sind.
Ein 2022 veröffentlichter Artikel verglich vier Methoden zur Schätzung der richtigen Schlauchgröße für pädiatrische Patienten und kam zu dem Schluss, dass die Ultraschalluntersuchung des Ringknorpels und der Luftröhre der beste Ansatz und die Verwendung des Durchmessers des kleinen Fingers der beste der herkömmlichen Ansätze sei. 6
KINDERGESUNDHEIT: ERFAHREN SIE MEHR ÜBER MEDICHILD BEIM BESUCH DES STANDES AUF DER EMERGENCY EXPO
Das pädiatrische Intubationsverfahren
Zur Intubation sollte der Patient richtig gelagert und präoxygeniert werden.
Wenn möglich, können Medikamente (Sedativa und Paralytika) hilfreich sein, um die Intubation zu erleichtern.
Die Sauerstoff- und Beutel-Masken-Beatmung sollte während des gesamten Verfahrens fortgesetzt werden, um eine Entsättigung zu vermeiden und das ausgeatmete CO2 zu entfernen.
Die Sedierung wird oft mit Fentanyl (4 µg/kg) durchgeführt, gefolgt von einer Kochsalzspülung, die zuerst gegeben wird, dann erwägen Sie die Gabe von Atropin (20 µg/kg), gefolgt von einer Kochsalzspülung, um Probleme mit reflektorischer Bradykardie und trockenen Sekreten zu reduzieren.
Zur Lähmung wird Suxamethonium (2 mg/kg) gefolgt von einer Spülung mit Kochsalzlösung verabreicht, und die Intubation sollte sofort folgen.
Das Verfahren sollte abgebrochen werden, wenn die Intubation nicht innerhalb von 30 Sekunden nach dem Einführen des Laryngoskops abgeschlossen ist, wenn zu irgendeinem Zeitpunkt eine Bradykardie < 70 Schläge/Minute auftritt oder wenn die Sauerstoffsättigung auf < 70 % abfällt.
Verwenden Sie eine Beutel-Masken-Beatmung mit Sauerstoff, um eine gute Grundlinie wiederzuerlangen, bevor Sie das Verfahren wieder aufnehmen.3 Ein Bougie-Katheter kann verwendet werden, um den Weg durch die Glottis festzulegen und zu ermöglichen, dass der ETT über den Katheter in die unteren Atemwege gelangt.
Eine Videolaryngoskopie kann hilfreich sein, wenn die Glottis nicht dargestellt werden kann.6
Die korrekte Position im Atemweg ist bei Neugeborenen und jüngeren pädiatrischen Patienten aufgrund der kurzen Länge der Luftröhre eine Herausforderung.
Vorhersagemodelle wurden verwendet, um eine Anleitung für die ETT-Tiefe zu geben, aber es gab mehrere Studien, die Probleme mit vielen der Richtlinien zeigen. Es wird weiter daran gearbeitet, diese Modelle zu versuchen und zu verbessern.2,8
Die Bestätigung der ETT-Platzierung umfasst eine körperliche Untersuchung, Auskultation des Brustkorbs und des Epigastrums, Kapnografie, Röntgenaufnahme des Brustkorbs, Verwendung von Licht-/Tonübertragungsgeräten und Ultraschall.2
Bewegung des Kopfes (durch Nackenflexion oder Nackenstreckung oder Drehen des Kopfes von einer Seite zur anderen) bewegt den ETT in der Trachea nach oben oder unten.
Dies kann zu einer Fehlpositionierung des ETT führen, daher muss besonders darauf geachtet werden, dass sich der Tubus an der richtigen Stelle befindet und nicht falsch positioniert wird, wenn Eingriffe oder Bewegungen des Patienten (dh Transport, Halten, Neupositionierung im Bett) erfolgen.2
Sicherung der Atemwege
Nachdem ein ETT eingeführt und auf korrekte Position überprüft wurde, muss er gesichert werden. Der ETT kann durch Taping oder durch eine Schlauchhaltevorrichtung gesichert werden.
Bei jedem Ansatz muss besonders darauf geachtet werden, Hautirritationen, Hautschäden und Druckgeschwüre zu vermeiden.
Bei Verwendung von Pflaster hilft die Verwendung von „Pre-Taping“ mit einem transparenten Verband, wie z. B. Tegaderm von 3M, Duoderm OpSite von Convatec oder No Sting-Barrierefolie von 3M, die Haftung des Pflasters zu verbessern und die Haut zu schützen.
Es stehen mehrere Klebebänder zur Verfügung, darunter Produkte wie Leukoplast oder Elastoplast von Beiersdorf Inc. oder WetPruf von Kendall Healthcare Products.
Es wird empfohlen, keine Benzoinverbindungen zu verwenden, um die Haftung des Klebebands auf der Haut zu unterstützen, um Säuglings-ETT zu sichern, da beim Entfernen des Klebebands Hautschäden auftreten können.9
Die Verwendung von Klebeband zur Sicherung des ETT ist bei Neugeborenen und pädiatrischen Patienten aufgrund der großen Menge oraler Sekrete schwierig
Viele Standorte verwenden ETT-Haltevorrichtungen, die effektiv zur Sicherung der Atemwege beitragen. Auf dem Markt ist eine Reihe von Geräten erhältlich, darunter der AnchorFast ET-Tubushalter, Cooper Surgical Neo-fit, Smiths Medical Portex ET-Tubushalter, Neotech Neo Bar, Ambu ETT-Halter und der Laerdal Thomas Röhrchenhalter.9
Pädiatrische Intubation, Fazit
Die Intubation bei Neugeborenen und Kindern ist intensiv und kann stressig sein.
Es erfordert Können, Wissen, Übung und das richtige Team, die richtige Ausrüstung, gute Kommunikation und gutes Timing, um erfolgreich zu sein.
Diese Patienten können nicht als „kleine Erwachsene“ versorgt werden, sondern bedürfen aufgrund ihrer Größe und Zerbrechlichkeit besonderer Pflege.
Es gibt weniger Spielraum, weniger Spielraum, um alles richtig zu machen; Es ist schwieriger, das Rohr in der richtigen Größe in die richtige Position zu bringen.
Bibliographie
- Von der Anästhesieschlüssel-Website: Intubation of the Pediatric Patient | Anästhesieschlüssel (aneskey.com).
- Wolsko TA. Kittredge-Vortrag: Airway Safety in Neonatal and Pediatrics. Beatmungspflege. 2022. Juni 1;67(6):756-68.
- Abdelhadi AA, et al. Nicht auftauchende endotracheale Intubation des Neugeborenen: Praktisches Management. März 2022
- Chen L., et al. Endotrachealtuben mit Cuff und ohne Cuff in der Pädiatrie: eine Metaanalyse. Offene Medizin. 2018. Jan. 1;13(1):366-73.
- Christian CE, et al. Verwendung und Ergebnisse der nasotrachealen Intubation bei Patienten, die eine mechanische Beatmung auf US-amerikanischen PICUs benötigen. Ped Crit Care Med. 2020. März 11;21(7):620-4.
- Putra SR. Genauigkeitsvergleich zwischen vier Methoden zur Schätzung des Durchmessers des Endotrachealtubus bei pädiatrischen Patienten: Eine beobachtende Querschnittsstudie.
- Zhou M. et al. Die Videolaryngoskopie verbessert den Erfolg der neonatalen Trachealintubation für Anfänger, aber nicht für erfahrenes medizinisches Personal. Grenzen in der Pädiatrie. 2020. August 6; 8:445.
- Volsko TA, et al. Entwicklung und interne Validierung einer Gleichung mit anthropometrischen Maßen zur Vorhersage der korrekten Einführtiefe des Endotrachealtubus. Kann J Resp Ther. 2022;58:9.
- Andrews D, et al. Sichern von pädiatrischen Endotrachealtuben: Kleben Sie es, wie Sie es meinen! Australasian Emerg Nurs J. 2007 Mar 1;10(1):30-3.
- Atkins DL, et al. 2022 Vorläufiger Leitfaden für Gesundheitsdienstleister für Basic und ACLS bei Erwachsenen, Kindern und Neugeborenen mit Verdacht auf oder bestätigtem COVID-19. Kreislauf: Kardiovaskuläre Qualität und Ergebnisse. 2022 Apr;15(4):e008900.
Lesen Sie auch
Wie häufig ist ein Hirnschaden bei der Geburt?
Kopftrauma und Hirnverletzungen im Kindesalter: Ein allgemeiner Überblick
Neugeborenes/pädiatrisches endotracheales Absaugen: Allgemeine Merkmale des Verfahrens
Schritt-für-Schritt-Anleitung zur Intubation
Beatmungsmanagement: Beatmung des Patienten
Neugeborenes/pädiatrisches endotracheales Absaugen: Allgemeine Merkmale des Verfahrens
Drei alltägliche Praktiken zur Sicherheit Ihrer Beatmungspatienten
Krankenwagen: Was ist ein Notfallsauger und wann sollte er verwendet werden?
Der Zweck des Absaugens von Patienten während der Sedierung
Ergänzender Sauerstoff: Flaschen und Beatmungshilfen in den USA
Grundlegende Atemwegsbeurteilung: Ein Überblick
Atemnot: Was sind die Anzeichen von Atemnot bei Neugeborenen?
EDU: Direktionaler Spitzensaugkatheter
Saugeinheit für die Notfallversorgung, die Lösung auf den Punkt gebracht: Spencer JET
Atemwegsmanagement nach einem Verkehrsunfall: Ein Überblick
Tracheale Intubation: Wann, wie und warum ein künstlicher Atemweg für den Patienten geschaffen wird
Was ist eine vorübergehende Tachypnoe des Neugeborenen oder ein neonatales Wet-Lung-Syndrom?
Asphyxie: Symptome, Behandlung und wie schnell Sie sterben
Ersticken (Ersticken oder Asphyxie): Definition, Ursachen, Symptome, Tod
Erste Hilfe bei Verbrühungen: So behandeln Sie Verbrennungen durch heißes Wasser
Schritt-für-Schritt-Anleitung zur Intubation
Elektrische Verbrennungen: Erste-Hilfe-Behandlung und Tipps zur Vorbeugung
Notfallmaßnahmen: Die 4 Phasen vor dem Tod durch Ertrinken
Reanimation nach Ertrinken für Surfer
ERC 2018 – Nefeli rettet Leben in Griechenland
Erste Hilfe beim Ertrinken von Kindern, neuer Vorschlag für eine Interventionsmethode
Wasserrettungshunde: Wie werden sie ausgebildet?
Ertrinkungsprävention und Wasserrettung: Der Rissstrom
Wasserrettung: Erste Hilfe beim Ertrinken, Tauchverletzungen
Sommer und hohe Temperaturen: Dehydrierung bei Sanitätern und Ersthelfern
Erste Hilfe: Erstversorgung und stationäre Behandlung von Ertrinkungsopfern
Kinder, die bei heißem Wetter von hitzebedingten Krankheiten bedroht sind: Hier ist, was zu tun ist
Sommerhitze und Thrombose: Risiken und Prävention
Trockenes und sekundäres Ertrinken: Bedeutung, Symptome und Vorbeugung
Ertrinken in Salzwasser oder Schwimmbad: Behandlung und Erste Hilfe
Wasserrettung: Drohne rettet 14-jährigen Jungen vor dem Ertrinken in Valencia, Spanien
Tod durch Ersticken: Anzeichen, Symptome, Stadien und Zeitpunkt