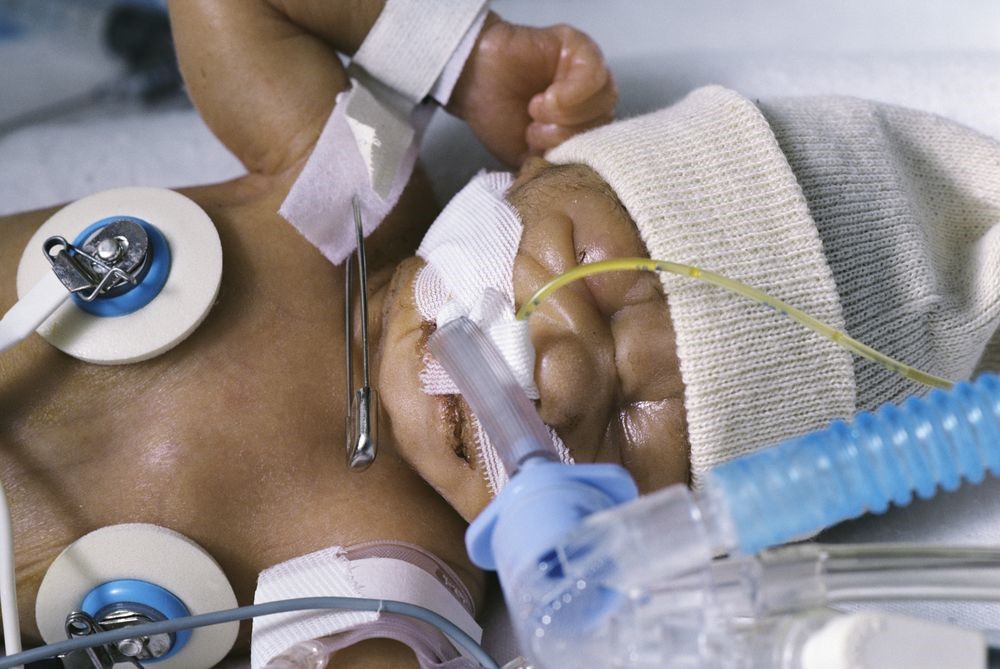
Intubation pédiatrique : obtenir un bon résultat
L'intubation pédiatrique est une procédure qui doit être parfaitement comprise : la prématurité et le développement immature du système pulmonaire, les maladies graves, les traumatismes, les surdoses, l'aspiration et d'autres conditions cardiopulmonaires nécessitent la protection des voies respiratoires et la mise en place d'un moyen sûr et sécurisé pour ventiler
Les nourrissons et les enfants subissent des changements anatomiques à mesure qu'ils grandissent, les différences étant les plus prononcées avant l'âge de 2 ans
Entre 2 et 8 ans, les voies respiratoires sont en transition et à 8 ans, l'anatomie est comparable à celle d'un petit adulte.1
Les enfants ont plusieurs distinctions dans l'anatomie des voies respiratoires, notamment une langue plus grande, une épiglotte plus grande et souple, un anneau cricoïde étroit et une ouverture glottique plus haute et plus antérieure.
À la petite enfance, la glotte est située en C1, descendant vers C3-C5 vers l'âge de 7 ans et atteignant finalement C4-C6.1
La trachée est plus courte, plus étroite et plus souple.2
De la naissance à environ 2 ans, il y a moins de contrôle de la respiration, une utilisation inefficace des muscles de la ventilation, une mécanique différente des voies respiratoires et des poumons et un taux métabolique basal plus élevé (augmentant le risque de désaturation rapide pendant l'intubation).
Ces facteurs entraînent un risque plus élevé d'insuffisance cardiorespiratoire, qui est encore plus prononcé lors d'une procédure d'intubation chez les patients néonataux et pédiatriques.
La capacité pulmonaire totale (TLC) et la capacité résiduelle fonctionnelle (FRC) sont plus faibles, et le thorax est plus compliant tandis que les poumons sont moins compliants.
Ces problèmes entraînent une augmentation de la tendance au piègeage aérien et à la fermeture précoce des voies aériennes terminales.2
Préparation à l'intubation pédiatrique
La formation à l'intubation néonatale/pédiatrique peut être effectuée à l'aide d'une simulation pour permettre un environnement contrôlé et sûr, donner du temps à l'équipe pour améliorer la communication, pratiquer l'utilisation de différentes aides à l'intubation et travailler sur différents scénarios pour se préparer à des conditions changeantes ou à des circonstances particulières.
Avoir une liste de contrôle d'intubation s'est avéré très utile pour s'assurer que tous les l'équipements est disponible et fonctionnel, les médicaments appropriés et les dosages respectifs ont été examinés et préparés, et l'équipe d'intubation est amorcée et prête pour la procédure.
Des exemples de listes de contrôle sont facilement disponibles et, si nécessaire, l'équipe peut les personnaliser pour les adapter aux spécificités de leur établissement.2-3
L'évaluation du patient avant l'intubation est nécessaire pour évaluer l'anatomie et vérifier l'état hémodynamique et pulmonaire.
En raison des différences anatomiques mentionnées ci-dessus, un rouleau d'épaule ou une serviette pliée peut être utile pour positionner la tête et cou afin que les cordes vocales et la glotte puissent être visualisées.
Historiquement, les ETT sans ballonnet ont été les plus couramment utilisés chez les patients néonatals, mais l'utilisation de sondes à ballonnet augmente car des études ont montré qu'elles pourraient être un meilleur choix.4
L'intubation orotrachéale est également la voie la plus utilisée, mais l'intubation nasotrachéale est une option disponible et peut être envisagée car de plus en plus d'études sont publiées montrant des résultats favorables.5
Les tailles ETT pour les nouveau-nés sont souvent déterminées par le poids du patient (tube de 2.5 mm si < 1,000 3.0 grammes, tube de 1,000 si 2,000 3.5-2,000 3,000 grammes, tube de 3.5 mm si 4.0 3,000-3 XNUMX grammes, tube de XNUMX ou XNUMX mm si > XNUMX XNUMX grammes).XNUMX
La sélection de la bonne taille ETT a été un défi, avec plusieurs modèles de prédiction de taille proposés disponibles.
Un article publié en 2022 a comparé quatre méthodes d'estimation de la taille correcte du tube pour les patients pédiatriques et a conclu que l'évaluation par ultrasons du cartilage cricoïde et de la trachée était la meilleure approche, et que l'utilisation du diamètre du petit doigt était la meilleure des approches conventionnelles. 6
SANTÉ DE L'ENFANT : EN SAVOIR PLUS SUR MEDICHILD EN VISITANT LE KIOSQUE D'EMERGENCY EXPO
La procédure d'intubation pédiatrique
Pour intuber, le patient doit être correctement positionné et préoxygéné.
Si possible, des médicaments (sédatifs et paralytiques) peuvent être utiles pour faciliter l'intubation.
La ventilation à l'oxygène et au masque-sac doit être poursuivie tout au long de la procédure pour éviter la désaturation et éliminer le CO2 expiré.
La sédation est souvent réalisée avec du fentanyl (4 mcg/kg) suivi d'un rinçage salin administré en premier, puis envisagez de donner de l'atropine (20 mcg/kg) suivi d'un rinçage salin pour réduire les problèmes de bradycardie réflexe et de sécrétions sèches.
Du suxaméthonium (2 mg/kg) suivi d'un rinçage salin est administré pour paralyser, et l'intubation doit suivre immédiatement.
La procédure doit s'arrêter si l'intubation n'est pas terminée dans les 30 secondes suivant l'insertion du laryngoscope, si une bradycardie < 70 battements/minute se produit à tout moment ou si la saturation en oxygène chute < 70 %.
Utiliser une ventilation au masque-ballon avec de l'oxygène pour retrouver une bonne ligne de base avant de recommencer la procédure.3 Un cathéter à bougie peut être utilisé pour établir le chemin à travers la glotte et permettre à l'ETT de passer par-dessus le cathéter dans les voies respiratoires inférieures.
La laryngoscopie vidéo peut être utile si la glotte ne peut pas être visualisée.6
La position correcte dans les voies respiratoires est difficile chez les nouveau-nés et les patients pédiatriques plus jeunes en raison de la courte longueur de la trachée.
Des modèles de prédiction ont été utilisés pour donner des indications sur la profondeur ETT, mais plusieurs études ont montré des problèmes avec les nombreuses lignes directrices. Les travaux se poursuivent pour tenter d'améliorer ces modèles.2,8
La confirmation de la mise en place de l'ETT comprend l'examen physique, l'auscultation du thorax et de l'épigastre, la capnographie, la radiographie thoracique, l'utilisation d'appareils transmettant la lumière/le son et l'échographie.2
Le mouvement de la tête (par flexion ou extension du cou ou rotation de la tête d'un côté à l'autre) déplace l'ETT vers le haut ou vers le bas dans la trachée.
Cela peut entraîner une mauvaise position de l'ETT. Des précautions supplémentaires doivent donc être prises pour s'assurer que le tube est au bon endroit et qu'il n'est pas mal positionné lors des procédures ou du déplacement du patient (c'est-à-dire le transport, le maintien, le repositionnement dans le lit).2
Sécurisation des voies respiratoires
Une fois qu'un ETT a été inséré et vérifié pour sa bonne position, il doit être sécurisé. L'ETT peut être fixé par du ruban adhésif ou par un dispositif porte-tube.
Quelle que soit l'approche, des précautions supplémentaires doivent être prises pour éviter les irritations cutanées, les lésions cutanées et les escarres.
Si vous utilisez du ruban adhésif, l'utilisation d'un « pré-collage » avec un pansement transparent, tel que le Tegaderm de 3M, le Duoderm OpSite de Convatec ou le film barrière No Sting de 3M, aide à augmenter l'adhérence du ruban et à protéger la peau.
Plusieurs bandes sont disponibles à utiliser, y compris des produits tels que Leukoplast ou Elastoplast de Beiersdorf Inc, ou WetPruf de Kendall Healthcare Products.
Il est recommandé de ne pas utiliser de composés de benjoin pour faciliter l'adhérence du ruban adhésif à la peau afin de fixer les ETT pour nourrissons, car des dommages à la peau peuvent survenir lors du retrait du ruban.9
L'utilisation de ruban adhésif pour fixer l'ETT est difficile chez les nouveau-nés et les patients pédiatriques en raison de la grande quantité de sécrétions orales
De nombreux sites utilisent des dispositifs de maintien ETT qui fonctionnent efficacement pour sécuriser les voies respiratoires. Il existe un certain nombre d'appareils disponibles sur le marché, notamment le porte-tube AnchorFast ET, le Cooper Surgical Neo-fit, le porte-tube Smiths Medical Portex ET, la barre Neotech Neo, Ambu ETT Holder et le Laerdal Thomas Tube Holder.9
Intubation pédiatrique, conclusion
L'intubation chez les patients néonatals et pédiatriques est intense et peut être stressante.
Cela nécessite des compétences, des connaissances, de la pratique et la bonne équipe, le bon équipement, une bonne communication et un bon timing pour réussir.
Ces patients ne peuvent être soignés comme des « petits adultes » mais nécessitent une prise en charge particulière en raison de leur taille et de leur fragilité.
Il y a moins de marge de manœuvre, moins de marge de manœuvre pour que tout soit correct ; placer le tube de la bonne taille dans la bonne position est plus difficile.
Bibliographie
- Extrait du site Web Anesthesia Key : Intubation du patient pédiatrique | Clé d'anesthésie (aneskey.com).
- Volsko TA. Conférence Kittredge : Sécurité des voies respiratoires en néonatologie et en pédiatrie. Soins respiratoires. 2022 juin 1;67(6):756-68.
- Abdelhadi AA, et al. Intubation endotrachéale non urgente du nouveau-né : gestion pratique. 2022 mars.
- Chen L, et al. Tubes endotrachéaux à ballonnet versus sans ballonnet en pédiatrie : une méta-analyse. Médecine ouverte. 2018er janvier 1;13(1):366-73.
- Christian CE, et al. Utilisation et résultats de l'intubation nasotrachéale chez les patients nécessitant une ventilation mécanique dans les USIPU américaines. Ped Crit Care Med. 2020 mars 11;21(7):620-4.
- Putra SR. Comparaison de la précision entre quatre méthodes d'estimation du diamètre du tube endotrachéal pour les patients pédiatriques : une étude observationnelle et transversale.
- Zhou M, et al. La laryngoscopie vidéo améliore le succès de l'intubation trachéale néonatale pour les novices mais pas pour le personnel médical expérimenté. Frontières en pédiatrie. 2020 août 6;8:445.
- Volsko TA, et al. Développement et validation interne d'une équation utilisant des mesures anthropométriques pour prédire la profondeur d'insertion correcte du tube endotrachéal. Can J Resp Ther. 2022;58:9.
- Andrews D, et al. Sécurisation des sondes endotrachéales pédiatriques : scotchez-les comme vous l'entendez ! Australasian Emerg Nurs J. 2007 Mar 1;10(1):30-3.
- Atkins DL, et al. 2022 Conseils provisoires aux prestataires de soins de santé pour les soins de base et l'ACLS chez les adultes, les enfants et les nouveau-nés suspectés ou confirmés de COVID-19. Circulation : qualité et résultats cardiovasculaires. 2022 avril;15(4):e008900.
Lire aussi
Quelle est la fréquence des lésions cérébrales à la naissance ?
Traumatismes crâniens et lésions cérébrales chez l'enfant : un aperçu général
Aspiration endotrachéale néonatale/pédiatrique : caractéristiques générales de la procédure
Guide étape par étape de l'intubation
Qu'est-ce que l'amnioinfusion ?
Gestion du ventilateur : Ventiler le patient
Aspiration endotrachéale néonatale/pédiatrique : caractéristiques générales de la procédure
Trois pratiques quotidiennes pour assurer la sécurité de vos patients sous respirateur
Ambulance : qu'est-ce qu'un aspirateur d'urgence et quand doit-il être utilisé ?
Le but de l'aspiration des patients pendant la sédation
Oxygène Supplémentaire : Bouteilles Et Supports De Ventilation Aux États-Unis
Évaluation de base des voies respiratoires : un aperçu
Détresse respiratoire : quels sont les signes de détresse respiratoire chez les nouveau-nés ?
EDU: Cathéter d'aspiration à embout directionnel
Unité d'aspiration pour les soins d'urgence, la solution en un mot : Spencer JET
Gestion des voies respiratoires après un accident de la route : un aperçu
Qu'est-ce que la tachypnée transitoire du nouveau-né ou du syndrome du poumon humide néonatal?
Asphyxie : symptômes, traitement et délai de mort
Étouffement (suffocation ou asphyxie) : définition, causes, symptômes, décès
Premiers soins en cas d'échaudure : comment traiter les brûlures causées par l'eau chaude
Guide étape par étape de l'intubation
Brûlure électrique : premiers soins et conseils de prévention
Interventions d'urgence : les 4 étapes précédant la mort par noyade
Réanimation en cas de noyade pour les surfeurs
ERC 2018 – Nefeli sauve des vies en Grèce
Premiers soins en cas de noyade d'enfants, nouvelle suggestion de modalités d'intervention
Chiens de sauvetage aquatique: comment sont-ils formés?
Prévention des noyades et sauvetage aquatique : le courant d'arrachement
Sauvetage aquatique : premiers soins en cas de noyade, blessures en plongée
Qu'est-ce que la déshydratation?
Premiers secours : traitement initial et hospitalier des victimes de noyade
Enfants à risque de maladies liées à la chaleur par temps chaud : voici ce qu'il faut faire
Chaleur estivale et thrombose : risques et prévention
Noyade sèche et secondaire : signification, symptômes et prévention
Noyade dans l'eau salée ou la piscine : traitement et premiers secours
Sauvetage aquatique : un drone sauve un garçon de 14 ans de la noyade à Valence, en Espagne
Mort par suffocation : signes, symptômes, étapes et moment