Czym jest hiperkapnia i jak wpływa na interwencję pacjenta?
Hiperkapnia to nagromadzenie dwutlenku węgla we krwi. Dotyczy osób z przewlekłą obturacyjną chorobą płuc (POChP)
Chorzy na POChP nie mogą oddychać tak łatwo jak inni ludzie
Zapalone drogi oddechowe i uszkodzona tkanka płuc utrudniają wdychanie niezbędnego tlenu i wydychanie dwutlenku węgla, którego organizm chce się pozbyć.
Hiperkapnia nie jest problemem dla każdego chorego na POChP i może nie wystąpić
Twój lekarz prawdopodobnie zalecił leki ułatwiające oddychanie.
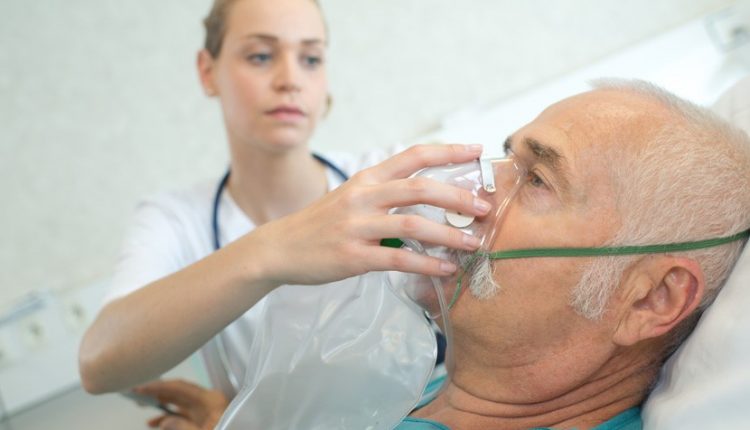
Możesz także użyć dodatkowego tlenu.
Tlen jest wdychany przez maskę lub zatyczkę do nosa połączoną rurkami z urządzeniem zwanym koncentratorem, które działa jak pompa filtrująca i zapewnia czysty, stały przepływ powietrza.
Co się dzieje w przypadku hiperkapnii?
Hiperkapnia zmienia równowagę pH krwi, czyniąc ją zbyt kwaśną.
Zjawisko to może zachodzić powoli lub nagle.
Jeśli dzieje się to powoli, organizm może nadążyć, zmuszając nerki do cięższej pracy.
Nerki uwalniają i ponownie wchłaniają wodorowęglany, formę dwutlenku węgla, która pomaga utrzymać równowagę pH organizmu.
Nagły wzrost poziomu dwutlenku węgla, zwany ostrą hiperkapnią, jest bardziej niebezpieczny, ponieważ nerki nie są w stanie poradzić sobie ze skokiem.
Jest to bardziej prawdopodobne, jeśli pacjent cierpi na ciężką postać POChP lub ma zaostrzenie.
W każdym razie możliwe jest, że oddychanie jest zbyt wolne, co oznacza, że powietrze nie jest zasysane, a dwutlenek węgla nie jest wydalany w zdrowym tempie.
Ostra hiperkapnia może również wystąpić, jeśli po urazie lub operacji zacznie się przyjmować lek wywołujący senność, taki jak narkotyczny środek przeciwbólowy.
Leki te, znane jako środki uspokajające, mogą spowolnić częstość oddechów.
Ostra hiperkapnia to stan zagrażający życiu.
Jeśli nie zostanie szybko leczona, może dojść do zatrzymania oddechu, wystąpienia drgawek lub zapadnięcia w śpiączkę.
Objawy hiperkapnii
Objawy na ogół zależą od nasilenia hiperkapnii.
Łagodna do umiarkowanej hiperkapnia, która rozwija się powoli, zwykle powoduje:
- Poczucie niepokoju
- Duszność
- Osłabienie w ciągu dnia
- Bóle głowy
- Senność w ciągu dnia, nawet jeśli ktoś dużo spał w nocy (lekarz może to nazwać nadmierną sennością)
Może powodować ostra hiperkapnia
- Delirium
- paranoja
- Depresja
- zamieszanie
Nieleczona może prowadzić do śpiączki.
Ciężka hiperkapnia może prowadzić do
- Drżenie rąk (asterixis)
- nagłe, krótkie skurcze mięśni (mioklonie)
- napady padaczkowe
Ciśnienie w mózgu (papilledema), które powoduje powiększenie nerwu wzrokowego i może prowadzić do
- bóle głowy
- nudności
- Problemy ze wzrokiem
Żylaki (lekarz może je nazwać rozszerzonymi żyłami powierzchownymi).
Jeśli zauważysz którykolwiek z tych objawów, natychmiast skontaktuj się z lekarzem. Może być konieczne pójście do szpitala.
Przyczyny hiperkapnii
Może ich być wiele, w tym:
- Choroby pnia mózgu
- Zapalenie mózgu
- Hipotermia
- Zaburzenia metaboliczne, w tym niedoczynność i nadczynność tarczycy
- Zaburzenia układu nerwowego, takie jak wrodzona centralna hipowentylacja pęcherzyków płucnych
- Otyłość
- Przedawkowanie środka uspokajającego
- Bezdech senny
- Rdzeniowy urazy lub zaburzenia rdzenia kręgowego, takie jak zespół Guillain-Barré, myasthenia gravis i dystrofia mięśniowa
- Głód
- Uderzenie
- Zaburzenia klatki piersiowej, takie jak cepy klatki piersiowej i zesztywniające zapalenie stawów kręgosłupa
- Toksyny, zatrucia i leki, takie jak zatrucie jadem kiełbasianym i tężec
- Zaburzenia górnych dróg oddechowych
- Rozpoznanie hiperkapnii
Doktor
- weź historię medyczną i zbadaj ciało pod kątem przyczyn.
- On lub ona sprawdzi twój oddech. Jeśli potrzebujesz pomocy, możesz otrzymać dodatkowy tlen. Lub możesz potrzebować rurki, która wchodzi do dróg oddechowych i łączy się z maszyną, która pomaga ci oddychać (wentylacja).
Badania krwi zlecisz:
- Gazometria krwi tętniczej: Ten test mierzy poziom tlenu i dwutlenku węgla we krwi. Lekarz pobiera krew z tętnicy, zwykle z nadgarstka. Próbka jest wysyłana do laboratorium, w którym mierzone są poziomy tlenu i dwutlenku węgla.
- Analiza chemiczna: Sprawdza poziom soli (elektrolitów i wodorowęglanów), które powstają, gdy organizm przetwarza dwutlenek węgla.
- Pełna morfologia krwi: Niski poziom tlenu we krwi z powodu choroby płuc może być związany z podwyższoną liczbą czerwonych krwinek. Te inne testy można wykonać w celu wyszukania przyczyn:
- Test toksykologiczny
- Test funkcji tarczycy
- Test fosfokinazy kreatynowej
- Diagnostyczne testy obrazowe w celu sprawdzenia, czy nie ma fizycznego problemu w płucach, mózgu lub rdzeniu kręgowym.
Leczenie
Nie próbuj samodzielnie leczyć hiperkapnii.
Musisz otrzymać instrukcje od swojego lekarza.
Jeśli zwykle używasz dodatkowego tlenu, przyjmowanie większej ilości może pogorszyć problem.
W przypadku POChP nadmierna ilość tlenu może spowodować utratę zdolności oddychania.
Jeśli wystąpi hiperkapnia, ale nie jest zbyt ciężka, lekarz może ją leczyć, prosząc o noszenie maski, która wdmuchuje powietrze do płuc.
Być może będziesz musiał udać się do szpitala, aby przejść to leczenie, ale twój lekarz może zezwolić ci na zrobienie tego w domu za pomocą tego samego typu urządzenia, które jest używane do bezdechu sennego, urządzenia CPAP lub BiPAP.
Jeśli hiperkapnia jest ciężka i tracisz przytomność, konieczny jest respirator.
Jak zmniejszyć ryzyko hiperkapnii
Nie zawsze możliwe jest zapobieganie hiperkapnii, ale można zmniejszyć jej prawdopodobieństwo, przestrzegając zaleceń lekarza dotyczących leczenia POChP.
Zawsze przyjmuj sugerowane leki i stosuj dodatkowy tlen zgodnie z zaleceniami lekarza.
Ponadto nie należy zbyt często stosować leków, które pomagają się zrelaksować lub zasnąć (lekarz nazwie je środkami uspokajającymi).
Należą do nich narkotyki do łagodzenia bólu i benzodiazepiny, takie jak Xanax i Valium, do niepokoju lub bezsenności.
Jeśli potrzebujesz jednego z tych leków, skonsultuj dawkę z lekarzem i uważaj na skutki uboczne.
Jeśli przyjmujesz dodatkowy tlen, a lekarz stwierdzi, że jesteś w grupie wysokiego ryzyka hiperkapnii, wskazane jest trzymanie w domu urządzenia zwanego pulsoksymetrem palcowym.
Za pomocą tego urządzenia możesz sprawdzić, czy Twój poziom tlenu nie jest zbyt wysoki, co zwiększa prawdopodobieństwo wystąpienia hiperkapnii.
Zwróć uwagę na znaki ostrzegawcze hiperkapnii.
Jeśli odczuwasz nietypową duszność, jesteś bardzo senny lub łatwo zdezorientowany, natychmiast skontaktuj się z lekarzem.
Czytaj także
Emergency Live jeszcze bardziej…Live: Pobierz nową darmową aplikację swojej gazety na iOS i Androida
Niewydolność oddechowa (hiperkapnia): przyczyny, objawy, diagnoza, leczenie
Co to jest przewlekła obturacyjna choroba płuc (POChP)?
Przewodnik po przewlekłej obturacyjnej chorobie płuc POChP
Intubacja: co to jest, kiedy jest praktykowana i jakie są zagrożenia związane z procedurą
Obturacyjny bezdech senny: co to jest i jak go leczyć
Obturacyjny bezdech senny: objawy i leczenie obturacyjnego bezdechu sennego
Nasz układ oddechowy: wirtualna wycieczka po naszym ciele
Przegląd kliniczny: Zespół ostrej niewydolności oddechowej
Stres i stres podczas ciąży: jak chronić zarówno matkę, jak i dziecko
Zaburzenia oddechowe: jakie są oznaki zaburzeń oddechowych u noworodków?
Zespół niewydolności oddechowej (ARDS): terapia, wentylacja mechaniczna, monitorowanie
Intubacja tchawicy: kiedy, jak i dlaczego stworzyć sztuczne drogi oddechowe dla pacjenta?
Co to jest przejściowy tachypnoe u noworodka lub zespół mokrych płuc noworodka?
Pourazowa odma opłucnowa: objawy, diagnoza i leczenie
Diagnoza napięciowej odmy opłucnowej w polu: ssanie czy dmuchanie?
Odma opłucnowa i odma śródpiersia: ratowanie pacjenta z urazem ciśnieniowym płuc
ABC, ABCD i ABCDE Reguła w medycynie ratunkowej: co musi zrobić ratownik
Złamanie wielu żeber, klatka piersiowa cepa (żeberka) i odma opłucnowa: przegląd
Krwotok wewnętrzny: definicja, przyczyny, objawy, diagnoza, nasilenie, leczenie
Różnica między balonem AMBU a piłką oddechową: zalety i wady dwóch podstawowych urządzeń
Kołnierz szyjny u pacjentów po urazach w medycynie ratunkowej: kiedy go używać, dlaczego jest ważny
Urządzenie do ekstrakcji KED do ekstrakcji urazów: co to jest i jak z niego korzystać
Jak przeprowadza się segregację na oddziale ratunkowym? Metody START i CESIRA
Uraz klatki piersiowej: aspekty kliniczne, terapia, pomoc w zakresie dróg oddechowych i wentylacji



