Isquemia coronaria, una visión general de la cardiopatía isquémica
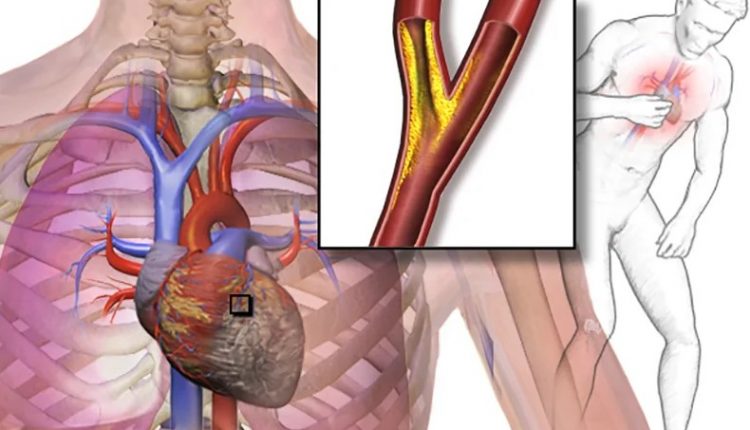
La isquemia coronaria, patología también conocida con el término médico de “cardiopatía isquémica”, implica un importante estado de sufrimiento del músculo cardíaco provocado –como el propio término sugiere– por un reducido aporte de sangre oxigenada inducido, en la mayoría de los casos, por una oclusión de las arterias coronarias
Las arterias coronarias son el sistema principal a través del cual se irriga el músculo cardíaco.
Gracias a estos vasos, la sangre, oxigenada por el paso en la circulación pulmonar, llega al corazón.
Estas arterias, por causas que investigaremos más adelante, pueden sufrir una oclusión, lo que genera una isquemia: una disminución o incluso una interrupción del suministro de sangre a una región específica del cuerpo, el corazón, en este caso.
El tejido afectado por la isquemia se encontrará ante un aporte reducido de oxígeno, un aporte reducido de nutrientes y la imposibilidad de eliminar las sustancias de desecho, como sucede fisiológicamente.
Esta situación provocará un sufrimiento severo a los tejidos afectados, los cuales, si se someten a isquemia durante mucho tiempo, también pueden verse profundamente comprometidas en su funcionalidad.
¿Cuáles son las causas y los factores de riesgo de la isquemia coronaria?
Pasando a investigar las causas de la isquemia coronaria, nos centraremos en las que son responsables de la oclusión de las arterias coronarias.
Esta oclusión –conocida, más generalmente, por el término enfermedad arterial coronaria– reconoce su principal causa en la aterosclerosis.
Con aterosclerosis, indicamos la patología degenerativa que afecta la pared del vaso que conduce a una acumulación de colesterol y otras sustancias en este sitio.
Los vasos afectados ven disminuir progresivamente su luz y la elasticidad de sus paredes
La sangre, al tener que pasar por un canal más estrecho y rígido de lo normal, aumenta su presión, comprometiendo la integridad de la propia arteria que, si se lesiona, podría favorecer la formación de trombos.
Los trombos son una masa de sangre coagulada que, viajando por el interior de los vasos sanguíneos, puede alcanzar las arterias coronarias ocluyéndolas parcial o totalmente.
Como ya se ha explicado, la oclusión es la principal causa de isquemia coronaria
Entre los factores de riesgo que pueden llevar al desarrollo de isquemia coronaria se encuentran la hipertensión (presión arterial alta), la hipercolesterolemia, los triglicéridos elevados, la edad avanzada, el humo del tabaco, la diabetes mellitus, la obesidad y algunas enfermedades inflamatorias.
Isquemia coronaria: reconocer los síntomas
Reconocer los síntomas relacionados con la isquemia coronaria puede no ser simple e inmediato.
Los síntomas son, de hecho, poco específicos y muy similares a otras condiciones que pueden afectar al músculo cardíaco.
En cualquier caso, uno de los primeros síntomas que siente el paciente es el malestar o dolor en el pecho.
De hecho, la isquemia coronaria comienza a manifestarse con un dolor agudo en el pecho que aparece de forma repentina, generalmente acompañado de una sensación de opresión en la misma zona del cuerpo.
Los síntomas secundarios de la isquemia coronaria pueden ser dificultad para respirar, sudoración excesiva, dolor repentino en el hombro y/o brazo izquierdo, sensación de cansancio, desmayo, disnea, náuseas, ansiedad repentina y vómitos.
La gravedad y la duración de la isquemia coronaria determinan si el daño que sufre el tejido por falta de oxígeno es o no reversible.
Se estima que el músculo cardíaco -o una parte de él- puede soportar una reducción de oxígeno y nutrientes por un tiempo que oscila entre 20 y 360 minutos, dependiendo de la cantidad de sangre que el músculo sea capaz de recibir por otras vías.
Después de este período de tiempo, el tejido cardíaco entra en necrosis, perdiendo su función fisiológica.
Las células en necrosis deben considerarse completamente irrecuperables y, en su lugar, se forma tejido cicatricial fibroso e inerte.
Diagnosticar isquemia coronaria
Cuando se presentan los síntomas descritos anteriormente y existe la sospecha de isquemia coronaria en curso, es necesario acudir de inmediato al sala de emergencias para ser examinado por un especialista.
Aquí, después de la triaje, un cardiólogo examinará el caso, comenzando por tomar un historial completo del paciente. Investigar su estilo de vida, hábitos e historial médico personal y familiar ayudará al profesional a formular un diagnóstico correcto.
A la historia clínica le seguirá la solicitud -por parte del cardiólogo- de realizar una serie de pruebas diagnósticas, entre ellas el electrocardiograma, el ecocardiograma, los análisis de sangre y, posiblemente, el angioTAC coronario.
El electrocardiograma es una prueba que detecta y registra la actividad eléctrica del corazón y que le permite ver cualquier anormalidad en el latido atribuible a una isquemia coronaria en curso.
El ecocardiograma es una ecografía del corazón útil para mostrar alteraciones debidas a isquemia y oclusión coronaria.
Los análisis de sangre, durante una isquemia coronaria, son fundamentales para detectar la presencia de determinadas sustancias que son liberadas específicamente por el músculo cardíaco cuando se produce una necrosis de sus células.
El angioTAC coronario es un examen con medio de contraste que permite estudiar la circulación sanguínea en el interior de las arterias coronarias, para poder identificar las obstrucciones presentes.
Isquemia coronaria: la terapia más adecuada
Cuanto mayor sea el tiempo transcurrido desde el inicio de la isquemia coronaria, más concreta será la posibilidad de que el músculo sufra un deterioro progresivo, hasta llegar a la necrosis.
La intervención oportuna es la mejor manera de tratar de restaurar la funcionalidad del músculo cardíaco y esto solo será posible restableciendo el flujo sanguíneo correcto en las arterias coronarias, para volver a rociar el tejido con oxígeno y nutrientes.
La terapia con medicamentos implica el uso de medicamentos anticoagulantes como la heparina o agentes antiplaquetarios como la aspirina para inhibir la coagulación de la sangre y diluirla, lo que la hace menos propensa a formar más coágulos.
También se pueden administrar trombolíticos para disolver el trombo que bloquea el flujo de sangre en las arterias coronarias hacia el corazón.
Si corresponde, también se pueden administrar bloqueadores beta, inhibidores de la ECA y bloqueadores de los receptores de angiotensina II para tratar de reducir la presión arterial.
Sin embargo, la terapia con medicamentos puede no ser suficiente para resolver la isquemia coronaria en curso.
Dependiendo de la condición clínica, el paciente puede someterse a una cirugía.
Se realizará una angioplastia coronaria con colocación de stent coronario para ensanchar las arterias coronarias bloqueadas, de modo que la sangre pueda fluir de regreso al corazón.
Este procedimiento se realiza mediante la inserción de un catéter con un globo en la punta que se infla en la obstrucción para dilatar la arteria coronaria y restaurar el flujo.
Posteriormente, con la ayuda de una guía, se introduce y posiciona el stent que, una vez desinflado el balón, permanecerá en su posición impidiendo que la arteria se vuelva a cerrar.
Alternativamente, se puede realizar una cirugía de derivación coronaria, que es útil para crear un nuevo paso para la sangre, una alternativa a la que está ocluida.
Lee también
La fibrilación ventricular es una de las arritmias cardíacas más graves: averigüémoslo
Foramen Oval Permeable: Definición, Síntomas, Diagnóstico Y Consecuencias
Taquicardia sinusal: qué es y cómo tratarla
Inflamaciones del corazón: miocarditis, endocarditis infecciosa y pericarditis
Cirugía de aorta: qué es, cuándo es imprescindible
Aneurisma Aórtico Abdominal: Síntomas, Evaluación Y Tratamiento
Disección espontánea de la arteria coronaria, con la que se asocia la enfermedad cardíaca
Cirugía de derivación de la arteria coronaria: qué es y cuándo usarla
¿Tienes que enfrentarte a una cirugía? Complicaciones posquirúrgicas
¿Qué es la regurgitación aórtica? Una visión general
Enfermedades De Las Válvulas Del Corazón: Estenosis Aórtica
Defecto del tabique interventricular: qué es, causas, síntomas, diagnóstico y tratamiento
Enfermedad cardíaca: el defecto del tabique auricular
Defecto Interventricular: Clasificación, Síntomas, Diagnóstico Y Tratamiento
Arritmias: Las Alteraciones Del Corazón
Identificar las taquicardias: qué es, qué provoca y cómo intervenir en una taquicardia
Emergencias por alteración del ritmo cardíaco: la experiencia de los rescatistas estadounidenses
Miocardiopatías: Definición, Causas, Síntomas, Diagnóstico Y Tratamiento
Cómo usar un DEA en un niño y un bebé: el desfibrilador pediátrico
Cirugía de válvula aórtica: una descripción general
Manifestaciones cutáneas de la endocarditis bacteriana: nódulos de Osler y lesiones de Janeway
Endocarditis bacteriana: profilaxis en niños y adultos
Endocarditis Infecciosa: Definición, Síntomas, Diagnóstico Y Tratamiento
Flutter Auricular: Definición, Causas, Síntomas, Diagnóstico Y Tratamiento



