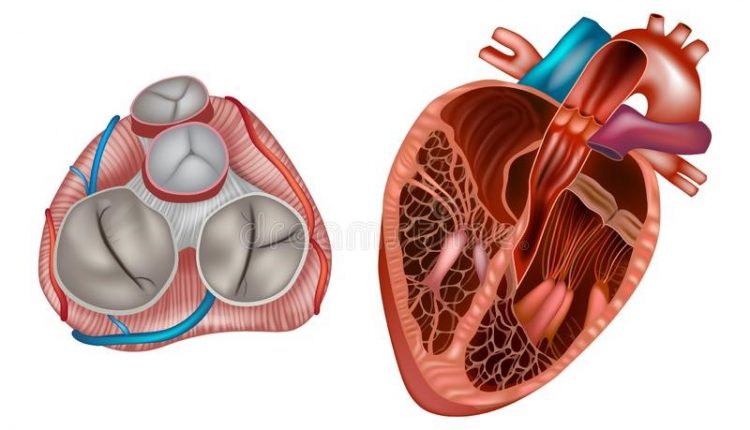
Valvulopathies: بررسی مشکلات دریچه قلب
بیایید در مورد دریچهها صحبت کنیم: دریچههای قلب ساختارهایی هستند که اتاقهای قلب (دهلیز و بطن) را از یکدیگر و از عروق بزرگ (آئورت و شریان ریوی) جدا میکنند.
چهار دریچه قلب (تریکوسپید، ریوی، میترال و آئورت) وجود دارد که قادر به باز و بسته شدن در هماهنگی با ضربان قلب هستند، به طوری که خون تنها در یک جهت می تواند عبور کند.
بیماریهای دریچههای قلب دریچههای قلب نامیده میشوند و میتوانند دو نوع باشند: تنگی (باز شدن ناقص، عبور خون از دهانهای کوچکتر از حد طبیعی) و نارسایی (بستن ناقص؛ بخشی از خون از طریق دریچه که باید بسته شود به عقب برمیگردد).
با این حال، اغلب اوقات تنگی و نارسایی به درجات مختلف در یک دریچه با هم وجود دارند که منجر به آن چیزی می شود که به نام تنگی ناکافی شناخته می شود.
والولوپاتی ها می توانند مادرزادی باشند، یعنی از بدو تولد وجود داشته باشند، یا اکتسابی (در طول زندگی ظاهر شوند)
مورد دوم می تواند منشأ دژنراتیو (در افراد مسن، اغلب مبتلا به فشار خون بالا، اساساً به دلیل ساییدگی و پارگی ساختار دریچه)، عفونی (اندوکاردیت)، ایسکمیک (در طول انفارکتوس حاد میوکارد)، تروماتیک (بسیار به ندرت) یا ثانویه باشد. به اتساع آشکار بطن و/یا عروق بزرگ.
سیر دریچهدریچهها در اغلب موارد به آرامی پیشروی میکند، با یک فاز حتی بسیار طولانی (سالها) بدون علامت کامل.
با این حال، اگر دریچه ای به طور حاد روی دریچه ای که تا به حال طبیعی بوده است (به دنبال تروما، انفارکتوس میوکارد، اندوکاردیت همراه با سوراخ شدن برگچه های دریچه) ایجاد شود، تظاهرات بالینی می تواند چشمگیر باشد.
بیماری های دریچه های بخش راست قلب (تریکوسپید و ریوی) که در آن رژیم فشار کمتری اعمال می شود، نادر و معمولاً به دلیل مشکلات مادرزادی است.
از طرف دیگر بیماری های میترال و آئورت بسیار شایع تر هستند.
علل دریچه پاتی
دریچههای مادرزادی به دلیل تغییرات در رشد جنینی ساختارهای قلبی هستند و اغلب با سایر ناهنجاریهای مادرزادی همراه هستند که منجر به سندرمهای بسیار پیچیده میشوند.
دریچه های اکتسابی ممکن است به دلیل عفونت، التهاب، انحطاط بافت دریچه، تروما، ایسکمی میوکارد یا آسیب شناسی عضله قلب یا آئورت صعودی باشد.
در دهه های گذشته، یکی از علل اصلی دریچه، بیماری روماتیسمی دریچه بود که به عنوان عارضه فارنژیت یا التهاب لوزه ناشی از یک باکتری خاص ایجاد می شود.
دریچه های قلب چند هفته پس از عفونت لوزه تحت تاثیر قرار می گیرند.
آنها آسیب دیده و به تدریج تغییر شکل می دهند.
امروزه با بهبود شرایط زندگی، عفونتهای کمتر و طول عمر بیشتر، شایعترین علت دریچهپاتی دژنراتیو است، یعنی به دلیل آسیب پیشرونده به ساختار دریچه که با افزایش سن ایجاد میشود.
عواقب بیماری دریچه
عواقب بیماری دریچه به نوع ناهنجاری (تنگی یا نارسایی) و شدت آن بستگی دارد.
پیامد شدید هر دریچه ای نارسایی قلبی است.
اگرچه تعمیم آن دشوار است، اما می توان گفت که هر دریچه ای دو مرحله را طی می کند: مرحله اول جبران، که طی آن قلب یک سری مکانیسم ها را برای مقابله با مشکل ایجاد می کند و مرحله دوم که به سمت قلب تکامل می یابد. شکست، زمانی که مکانیسم های سازگاری دیگر برای حفظ برون ده قلبی کافی کافی نیست.
تنگی دریچه باعث افزایش فشار در بالادست دریچه بیمار می شود.
در مورد درگیری دریچه آئورت یا ریوی، بطنها دچار هیپرتروفی (افزایش ضخامت دیواره) میشوند که آنها را قادر میسازد فشار بیشتری را برای مدت زمان معینی ایجاد کنند، در حالی که در مورد درگیری دریچه میترال یا سه لتی، دهلیزها ضخامت دیوار بسیار کوچک است، تحت اتساع.
اتساع حفره های دهلیزی اغلب باعث شروع فیبریلاسیون دهلیزی می شود، آریتمی که عملکرد قلب را بیشتر بدتر می کند.
در یک نقطه خاص، بطن ها دیگر قادر به افزایش ضخامت خود نیستند و آنها نیز شروع به گشاد شدن بیش از حد می کنند.
تکامل در این مرحله به سمت نارسایی قلبی است
از سوی دیگر، در نارسایی دریچه، حفرههای قلب آسیبدیده به دلیل برگشت از طریق دریچه، مقدار زیادی خون دریافت میکنند که بهطور ناقص بسته میشود.
از آنجایی که آنها مجبور نیستند بر افزایش مقاومت غلبه کنند، نیازی به افزایش ضخامت دیواره خود ندارند و با اتساع به اضافه بار حجمی واکنش نشان می دهند.
هنگامی که اتساع بیش از حد مشخص باشد، قلب دیگر نمی تواند به درستی منقبض شود و تجمع خون در بستر عروق ریوی (ادم ریوی)، در کبد (هپاتومگالی، تورم شکم) و در اندام تحتانی (ادم یا تورم) رخ می دهد.
والولوپاتی: علائم
بیمار مبتلا به valvulopathy اغلب بدون علامت است یا حتی تا مرحله پیشرفته خیلی علامت ندارد.
به همین دلیل، خطر اصلی این است که تشخیص و درمان خیلی دیر انجام شود.
هنگامی که قلب بیش از حد گشاد شد، در واقع، حتی اگر دریچه بیمار تعویض شود، هیچ بهبودی در وضعیت بالینی حاصل نمی شود و بیمار به نارسایی قلبی پیشرونده می رود.
علائم بستگی به نوع دریچه ای دارد.
اولین علائم معمولاً ظاهر شدن خستگی آسان، تنگی نفس (مشکل تنفس) در حین فعالیت بدنی و بعداً در حالت استراحت است.
بیماران ممکن است به دلیل شروع آریتمی هایی مانند فیبریلاسیون دهلیزی تپش قلب را تجربه کنند.
گاهی اوقات اولین علامت بالینی ممکن است سکته مغزی باشد، به دلیل اینکه قسمتهایی از لختهها در حفرههای گشاد شده قلب تشکیل شده و وارد جریان خون میشوند.
اگر بطن راست درگیر باشد، احتقان کبد و ادم declivous (احتباس مایع در اندام تحتانی) ظاهر می شود.
در صورت وجود تنگی آئورت، بیمار ممکن است آنژین، سنکوپ (غش) یا حتی مرگ ناگهانی را تجربه کند.
برای اینکه بیمار مشکلات کمتری را تجربه کند، اغلب به طور ناخودآگاه فعالیت بدنی خود را کاهش می دهد.
به همین دلیل، درجه محدودیت عملکردی اغلب دست کم گرفته می شود.
همچنین بخوانید:
Emergency Live Even More… Live: دانلود برنامه رایگان جدید روزنامه شما برای IOS و Android
تفاوت بین پیس میکر و دفیبریلاتور زیر جلدی چیست؟
بیماری قلبی: کاردیومیوپاتی چیست؟
التهابات قلب: میوکاردیت ، اندوکاردیت عفونی و پریکاردیت
سوفل قلب: چیست و چه زمانی باید نگران بود
سندرم قلب شکسته در حال افزایش است: ما کاردیومیوپاتی تاکوتسوبو را می شناسیم
کاردیومیوپاتی ها: چه هستند و چه درمان هایی دارند
کاردیومیوپاتی بطن راست الکلی و آریتموژنیک
تفاوت بین کاردیوورژن خودبخودی، الکتریکی و دارویی
کاردیومیوپاتی تاکوتسوبو (سندرم قلب شکسته) چیست؟
کاردیومیوپاتی متسع: چیست، چه چیزی باعث آن می شود و چگونه درمان می شود
ضربان ساز قلب: چگونه کار می کند؟
روز جهانی قلب ۲۰۲۲: حرکت برای قلب سالم
حقایق و آمار بیماری قلبی: آنچه باید بدانید



