Capnografia en la pràctica ventilatòria: per què necessitem un capnògraf?
La ventilació s'ha de realitzar correctament, cal un seguiment suficient: el capnògraf hi juga un paper precís.
El capnògraf en la ventilació mecànica del pacient
Si cal, la ventilació mecànica en la fase prehospitalària s'ha de realitzar correctament i amb un seguiment integral.
És important no només portar el pacient a l'hospital, sinó també garantir una gran possibilitat de recuperació, o almenys no agreujar la gravetat de l'estat del pacient durant el transport i l'atenció.
Els dies dels ventiladors més senzills amb configuracions mínimes (freqüència-volum) són cosa del passat.
La majoria dels pacients que requereixen ventilació mecànica tenen una respiració espontània parcialment conservada (bradipnea i hipoventilació), que es troba a la meitat del "interval" entre l'apnea completa i la respiració espontània, on la inhalació d'oxigen és suficient.
L'ALV (ventilació pulmonar adaptativa) en general hauria de ser normoventilació: la hipoventilació i la hiperventilació són perjudicials.
L'efecte d'una ventilació inadequada en pacients amb patologia cerebral aguda (ictus, traumatisme cranial, etc.) és especialment perjudicial.
Enemic ocult: hipocàpnia i hipercàpnia
És ben sabut que la respiració (o ventilació mecànica) és necessària per subministrar al cos oxigen O2 i eliminar el diòxid de carboni CO2.
El dany de la manca d'oxigen és evident: hipòxia i dany cerebral.
L'excés d'O2 pot danyar l'epiteli de les vies respiratòries i els alvèols dels pulmons, però, quan s'utilitza una concentració d'oxigen (FiO2) del 50% o menys, no hi haurà danys significatius per la "hiperoxigenació": l'oxigen no assimilat simplement s'eliminarà. amb l'exhalació.
L'excreció de CO2 no depèn de la composició de la mescla subministrada i està determinada pel valor de ventilació minut MV (freqüència, fx volum tidal, Vt); com més gruixuda o profunda sigui la respiració, més CO2 s'excreta.
Amb una manca de ventilació ("hipoventilació") - bradipnea/respiració superficial en el propi pacient o la ventilació mecànica "manca" la hipercàpnia (excés de CO2) progressa en el cos, en la qual hi ha una expansió patològica dels vasos cerebrals, un augment de la intracranial pressió, edema cerebral i el seu dany secundari.
Però amb una ventilació excessiva (taquipnea en un pacient o paràmetres de ventilació excessius), s'observa hipocapnia al cos, en què hi ha un estrenyiment patològic dels vasos cerebrals amb isquèmia de les seves seccions, i per tant també dany cerebral secundari, i l'alcalosi respiratòria també s'agreuja. la gravetat de l'estat del pacient. Per tant, la ventilació mecànica no només hauria de ser "antihipòxica", sinó també "normocàpnica".
Hi ha mètodes per calcular teòricament els paràmetres de ventilació mecànica, com la fórmula de Darbinyan (o altres corresponents), però són orientatius i poden no tenir en compte l'estat real del pacient, per exemple.
Per què un pulsioxímetre no és suficient
Per descomptat, la pulsioximetria és important i constitueix la base de la monitorització de la ventilació, però la monitorització de la SpO2 no és suficient, hi ha una sèrie de problemes, limitacions o perills ocults, a saber: En les situacions descrites, l'ús d'un pulsioxímetre sovint es fa impossible. .
– Quan s'utilitzen concentracions d'oxigen superiors al 30% (normalment s'utilitza FiO2 = 50% o 100% amb ventilació), els paràmetres de ventilació reduïts (ritme i volum) poden ser suficients per mantenir la "normòxia" a mesura que augmenta la quantitat d'O2 lliurada per acte respiratori. Per tant, el pulsioxímetre no mostrarà hipoventilació oculta amb hipercàpnia.
– El pulsioxímetre no mostra hiperventilació nociva de cap manera, els valors constants de SpO2 del 99-100% tranquil·litzen falsament el metge.
– El pulsioxímetre i els indicadors de saturació són molt inerts, per l'aportació d'O2 a la sang circulant i l'espai mort fisiològic dels pulmons, així com per la mitjana de les lectures en un interval de temps en el pulsioxímetre protegit. pols de transport, en cas d'emergència (desconnexió del circuit, manca de paràmetres de ventilació, etc.) n.) la saturació no disminueix immediatament, mentre que cal una resposta més ràpida per part del metge.
– El pulsioxímetre dóna lectures incorrectes de SpO2 en cas d'intoxicació per monòxid de carboni (CO) a causa del fet que l'absorció de llum d'oxihemoglobina HbO2 i carboxihemoglobina HbCO és similar, la monitorització en aquest cas és limitada.
Ús del capnògraf: capnometria i capnografia
Opcions de monitorització addicionals que salven la vida del pacient.
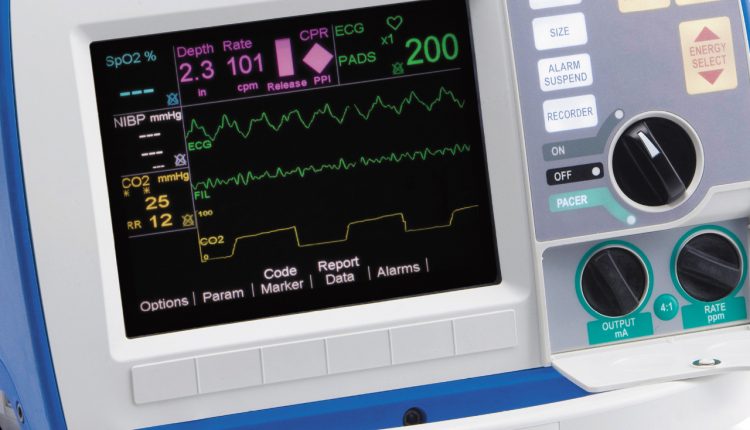
Un afegit valuós i important per al control de l'adequació de la ventilació mecànica és la mesura constant de la concentració de CO2 (EtCO2) a l'aire expirat (capnometria) i una representació gràfica de la ciclicitat de l'excreció de CO2 (capnografia).
Els avantatges de la capnometria són:
– Indicadors clars en qualsevol estat hemodinàmic, fins i tot durant la RCP (a pressió arterial molt baixa, el control es fa a través de dos canals: ECG i EtCO2)
– Canvi instantani dels indicadors per a qualsevol esdeveniment i desviació, per exemple quan el circuit respiratori està desconnectat
– Valoració de l'estat respiratori inicial en un pacient intubat
– Visualització en temps real de la hipo i hiperventilació
Altres característiques de la capnografia són extenses: es mostra l'obstrucció de les vies respiratòries, els intents del pacient de respirar espontàniament amb la necessitat d'aprofundir l'anestèsia, oscil·lacions cardíaques en el gràfic amb taquiarítmia, un possible augment de la temperatura corporal amb un augment de l'EtCO2 i molt més.
Objectius principals de l'ús d'un capnògraf en la fase prehospitalària
Seguiment de l'èxit de la intubació traqueal, especialment en situacions de soroll i dificultat d'auscultació: el programa normal d'excreció cíclica de CO2 amb bona amplitud mai funcionarà si el tub s'introdueix a l'esòfag (no obstant això, l'auscultació és necessària per controlar la ventilació dels dos pulmons)
Monitorització de la restauració de la circulació espontània durant la RCP: el metabolisme i la producció de CO2 augmenten significativament en l'organisme 'ressuscitat', apareix un 'salt' al capnograma i la visualització no empitjora amb les compressions cardíaques (a diferència del senyal ECG)
Control general de la ventilació mecànica, especialment en pacients amb dany cerebral (ictus, lesions al cap, convulsions, etc.)
Mesura “al flux principal” (MAINSTREAM) i “al flux lateral” (SIDESTREAM).
Els capnògrafs són de dos tipus tècnics, quan es mesuren EtCO2 'al corrent principal' es col·loca un adaptador curt amb forats laterals entre el tub endotraqueal i el circuit, s'hi col·loca un sensor en forma d'U, s'escaneja el gas que passa i es determina el Es mesura EtCO2.
Quan es mesura "en un flux lateral", una petita porció de gas s'agafa del circuit a través d'un forat especial del circuit pel compressor d'aspiració, s'introdueix a través d'un tub prim al cos del capnògraf, on es mesura l'EtCO2.
Diversos factors influeixen en la precisió de la mesura, com ara la concentració d'O2 i la humitat de la mescla i la temperatura de mesura. El sensor s'ha de preescalfar i calibrar.
En aquest sentit, la mesura lateral sembla ser més precisa, ja que redueix, però, la influència d'aquests factors distorsionants a la pràctica.
Portabilitat, 4 versions del capnògraf:
- com a part d'un monitor de nit
- com a part d'un multifuncional Desfibril · lador
- un mini-broquet al circuit ('el dispositiu està al sensor, sense cable')
- un dispositiu de butxaca portàtil ('cos + sensor al cable').
Habitualment, quan es fa referència a la capnografia, el canal de monitorització EtCO2 s'entén com a part d'un monitor multifuncional 'de llit'; a la UCI, es fixa permanentment a la equip prestatge.
Tot i que el suport del monitor és extraïble i el monitor capnògraf s'alimenta amb una bateria incorporada, encara és difícil utilitzar-lo quan es trasllada al pis o entre el vehicle de rescat i la unitat de cures intensives, a causa del pes i la mida del monitor. maleta del monitor i la impossibilitat de fixar-la a un pacient o a una llitera impermeable, sobre la qual es realitzava principalment el transport des del pis.
Es necessita un instrument molt més portàtil.
Dificultats similars es troben quan s'utilitza un capnògraf com a part d'un desfibril·lador multifuncional professional: malauradament, gairebé tots encara tenen una mida i un pes grans i, en realitat, no permeten, per exemple, que aquest dispositiu es col·loqui còmodament sobre un dispositiu impermeable. llitera al costat del pacient en baixar les escales des d'un pis alt; fins i tot durant el funcionament, sovint es produeix confusió amb un gran nombre de cables al dispositiu.
Llegir també
Què és la hipercàpnia i com afecta la intervenció del pacient?
Falla ventilatòria (hipercàpnia): causes, símptomes, diagnòstic, tractament
Com triar i utilitzar un oxímetre de pols?
Equip: Què és un oxímetre de saturació (oxímetre de pols) i per a què serveix?
Comprensió bàsica del polsímetre
Tres pràctiques diàries per mantenir els pacients amb ventilació segurs
Equip mèdic: com llegir un monitor de signes vitals
Ambulància: què és un aspirador d'emergència i quan s'ha d'utilitzar?
Tècniques i procediments de salvament: PALS VS ACLS, quines són les diferències significatives?
El propòsit d'aspirar pacients durant la sedació
Oxigen suplementari: cilindres i suports de ventilació als EUA
Avaluació bàsica de les vies aèries: una visió general
Gestió del ventilador: ventilació del pacient
Equip d'emergència: el full de transport d'emergència / VIDEOTUTORIAL
Manteniment del desfibril·lador: DEA i verificació funcional
Problemes respiratoris: quins són els signes de dificultat respiratòria en els nounats?
EDU: Catètter d'aspiració direccional
Unitat d'aspiració per a l'atenció d'urgències, la solució en poques paraules: Spencer JET
Gestió de les vies aèries després d'un accident de trànsit: una visió general
Intubació traqueal: quan, com i per què crear una via aèria artificial per al pacient
Què és la taquipnea transitòria del nounat o la síndrome del pulmó humit neonatal?
Pneumotòrax traumàtic: símptomes, diagnòstic i tractament
Diagnòstic del pneumotòrax de tensió al camp: succió o bufat?
Pneumotòrax i pneumomediastí: rescatar el pacient amb barotrauma pulmonar
Regla ABC, ABCD i ABCDE en medicina d'urgències: què ha de fer el rescatador
Fractura de costella múltiple, tòrax (costilla) i pneumotòrax: una visió general
Hemorràgia interna: definició, causes, símptomes, diagnòstic, gravetat, tractament
Avaluació de la ventilació, la respiració i l'oxigenació (respiració)
Oxigenoteràpia: per a quines patologies està indicada?
Diferència entre la ventilació mecànica i l'oxigenteràpia
Oxigen hiperbàric en el procés de cicatrització de ferides
Trombosi venosa: dels símptomes als nous fàrmacs
Què és la canulació intravenosa (IV)? Els 15 passos del procediment
Cànula nasal per a l'oxigenteràpia: què és, com es fa, quan utilitzar-la
Sonda nasal per a l'oxigenteràpia: què és, com es fa, quan utilitzar-la
Reductor d'oxigen: principi de funcionament, aplicació
Com triar un dispositiu d'aspiració mèdica?
Monitor Holter: com funciona i quan es necessita?
Què és la gestió de la pressió del pacient? Una visió general
Test d'inclinació cap amunt, com funciona la prova que investiga les causes del síncope vagal
Síncope cardíac: què és, com es diagnostica i a qui afecta
Holter cardíac, les característiques de l'electrocardiograma de 24 hores



