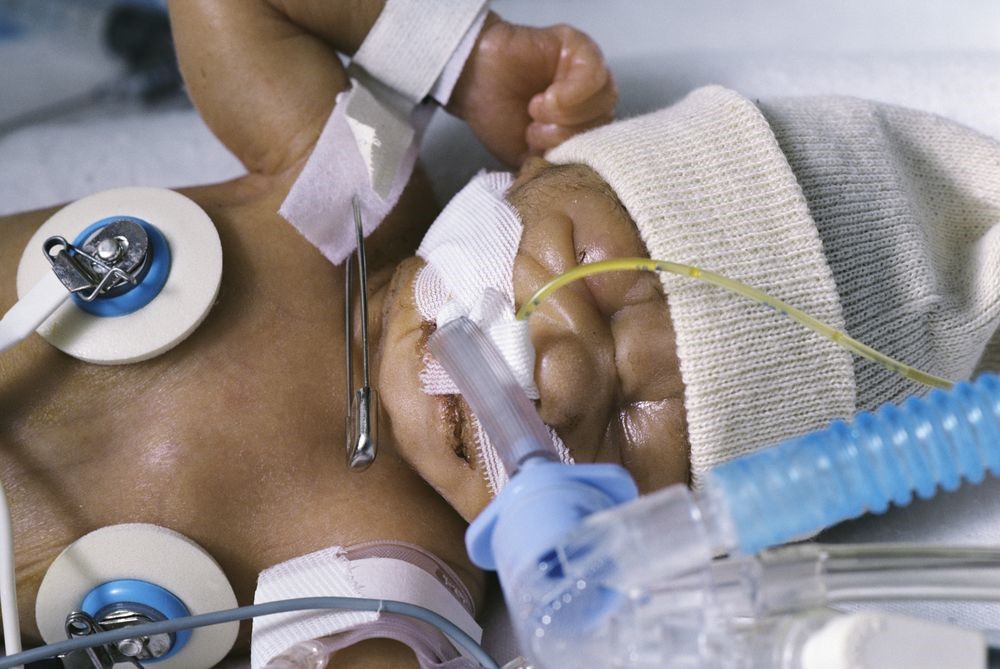
Pædiatrisk intubation: Opnå et godt resultat
Pædiatrisk intubation er en procedure, der skal forstås fuldt ud: for tidlig og umoden udvikling af lungesystemet, alvorlig sygdom, traumer, overdosering, aspiration og andre hjerte-lungetilstande kræver beskyttelse af luftvejene og etablering af et sikkert og sikkert middel til at ventilere
Spædbørn og børn gennemgår ændringer i anatomien, efterhånden som de vokser, med forskellene mest udtalte under 2 år
Mellem 2 og 8 år er luftvejene i overgang, og i en alder af 8 er anatomien sammenlignelig med en lille voksen.1
Børn har flere forskelle i luftvejenes anatomi, herunder en større tunge, en større og floppy epiglottis, en smal cricoid ring og en højere og mere anterior glottisk åbning.
Ved spædbarnsalderen er glottis placeret ved C1, bevæger sig nedad til C3-C5 omkring 7 års alderen og når endelig C4-C6.1
Luftrøret er kortere, mere smalt og mere medgørligt.2
Fra fødslen til omkring 2 år er der mindre kontrol med respirationen, ineffektiv brug af ventilationsmusklerne, forskellig luftvejs- og lungemekanik og en højere basal metabolisk hastighed (øger risikoen for hurtig desaturation under intubation).
Disse faktorer resulterer i højere risiko for kardiorespiratorisk svigt, som er endnu mere udtalt under en intubationsprocedure hos neonatale og pædiatriske patienter.
Den totale lungekapacitet (TLC) og funktionel residualkapacitet (FRC) er lavere, og thorax er mere medgørlig, mens lungerne er mindre eftergivende.
Disse problemer medfører øget tendens til airtrapping og tidlig lukning af de terminale luftveje.2
Forberedelse til pædiatrisk intubation
Træning til neonatal/pædiatrisk intubation kan udføres ved hjælp af simulering for at give mulighed for en kontrolleret, sikker indstilling, give teamet tid til at forbedre kommunikationen, øve sig i at bruge forskellige hjælpemidler til intubation og arbejde gennem forskellige scenarier for at forberede sig på skiftende forhold eller særlige omstændigheder.
At have en tjekliste til intubation har vist sig at være meget nyttig for at være sikker på alt udstyr er tilgængelig og fungerer, passende medicin og respektive doseringer er blevet gennemgået og forberedt, og intubationsteamet er klaret og klar til proceduren.
Prøvetjeklister er let tilgængelige, og om nødvendigt kan teamet tilpasse disse, så de passer til deres institutions detaljer.2-3
Vurdering af patienten før intubation er nødvendig for at evaluere anatomien og kontrollere hæmodynamisk og pulmonal status.
På grund af de ovenfor nævnte anatomiske forskelle kan en skulderrulle eller et foldet håndklæde være nyttigt til at placere hovedet og hals så stemmebånd og glottis kan visualiseres.
Historisk set har uncuffed ETT været mest almindeligt anvendt hos neonatale patienter, men brugen af cuffed rør er stigende, da undersøgelser har vist, at de kan være et bedre valg.4
Orotracheal intubation er også den mest anvendte vej, men nasotracheal intubation er en tilgængelig mulighed og kan være en overvejelse, da flere undersøgelser bliver offentliggjort, der viser gunstige resultater.5
ETT-størrelser for nyfødte bestemmes ofte af patientens vægt (2.5 mm rør hvis <1,000 gram, 3.0 rør hvis 1,000-2,000 gram, 3.5 mm rør hvis 2,000-3,000 gram, 3.5 eller 4.0 mm rør hvis >3,000 gram).
At vælge den rigtige størrelse ETT har været en udfordring, med flere foreslåede størrelsesforudsigelsesmodeller tilgængelige.
En artikel offentliggjort i 2022 sammenlignede fire metoder til at estimere den korrekte størrelse rør til pædiatriske patienter og konkluderede, at ultralydsevaluering af cricoid brusk og luftrør var den bedste tilgang, og at bruge lillefingerens diameter til at være den bedste af de konventionelle metoder. 6
BARNESUNDHED: LÆR MERE OM LÆGEMIDLERNE VED AT BESØGE STOVEN PÅ NØDUDSTILLING
Pædiatrisk intubationsprocedure
For at intubere skal patienten være korrekt placeret og præoxygeneret.
Hvis det er muligt, kan medicin (beroligende og paralytisk) være nyttig for at lette intubationen.
Ilt- og posemaskeventilation bør fortsættes under hele proceduren for at undgå desaturation og fjerne udåndet CO2.
Sedation opnås ofte med Fentanyl (4 mcg/kg) efterfulgt af saltvandsskyl givet først, og overvej derefter at give Atropin (20 mcg/kg) efterfulgt af saltvandsskylning for at reducere problemer med refleksbradykardi og tørre sekretioner.
Suxamethonium (2 mg/kg) efterfulgt af saltvandsskyl gives for at lamme, og intubationen bør følge med det samme.
Proceduren bør stoppe, hvis intubationen ikke er afsluttet inden for 30 sekunder fra tidspunktet for indsættelse af laryngoskop, hvis der på noget tidspunkt forekommer bradykardi <70 slag/minut, eller hvis iltmætning falder <70%.
Brug posemaske-ventilation med ilt for at genvinde en god baseline, før du genstarter proceduren.3 Et bougiekateter kan bruges til at etablere vejen gennem glottis og tillade ETT at passere over kateteret ind i de nedre luftveje.
Video laryngoskopi kan være nyttig, hvis glottis ikke kan visualiseres.6
Korrekt position i luftvejene er udfordrende hos nyfødte og yngre pædiatriske patienter på grund af den korte længde af luftrøret.
Forudsigelsesmodeller er blevet brugt til at give vejledning for ETT-dybde, men der har været flere undersøgelser, der viser problemer med de mange af retningslinjerne. Der arbejdes fortsat på at forsøge at forbedre disse modeller.2,8
Bekræftelse af ETT-placering omfatter fysisk undersøgelse, auskultation af thorax og epigastrum, kapnografi, thorax radiografi, brug af lys-/lydtransmitterende anordninger og ultralyd.2
Bevægelse af hovedet (ved nakkefleksion eller nakkeforlængelse eller drejning af hovedet fra side til side) flytter ETT op eller ned i luftrøret.
Dette kan fejlplacere ETT, så der skal udvises ekstra forsigtighed for at sikre, at slangen er på det rigtige sted og ikke er forkert placeret, når procedurer eller flytning af patienten (dvs. transport, fastholdelse, genplacering i sengen) forekommer.2
Sikring af luftvejen
Når en ETT er blevet indsat og kontrolleret for korrekt position, skal den sikres. ETT kan fastgøres med tape eller med en rørholder.
Ved begge fremgangsmåder skal der udvises ekstra forsigtighed for at undgå hudirritation, hudnedbrydning og tryksår.
Hvis du bruger tape, hjælper brug af "pre-taping" med en gennemsigtig bandage, såsom 3M's Tegaderm, Convatec's Duoderm OpSite eller 3M's No Sting barrierefilm, med at øge tapevedhæftningen og beskytte huden.
Adskillige tape er tilgængelige til brug, herunder produkter som Beiersdorf Inc's Leukoplast eller Elastoplast eller Kendall Healthcare Products' WetPruf.
Det anbefales, at benzoinforbindelser ikke anvendes til at hjælpe med tape vedhæftning til huden for at sikre spædbørns ETT'er, da der kan opstå skader på huden, når tapen fjernes.9
Det er vanskeligt at bruge tape til at sikre ETT hos nyfødte og pædiatriske patienter på grund af den store mængde orale sekreter
Mange steder bruger ETT-holdeanordninger, der fungerer effektivt til at sikre luftvejene. Der er en række enheder tilgængelige på markedet, herunder AnchorFast ET Tube Holder, Cooper Surgical Neo-fit, Smiths Medical Portex ETTube Holder, Neotech Neo Bar, Ambu ETT Holder, og Laerdal Thomas Tube Holder.9
Pædiatrisk intubation, konklusion
Intubation hos neonatale og pædiatriske patienter er intens og kan være stressende.
Det kræver dygtighed, viden, øvelse og det rigtige team, det rigtige udstyr, god kommunikation og god timing for at få succes.
Disse patienter kan ikke passes som "små voksne", men kræver særlig pleje på grund af deres størrelse og skrøbelige natur.
Der er mindre spillerum, mindre slingreplads til at have alt korrekt; Det er vanskeligere at placere røret i den rigtige størrelse i den rigtige position.
Referencer
- Fra Anesthesia Key-webstedet: Intubation af den pædiatriske patient | Anesthesia Key (aneskey.com).
- Volsko TA. Kittredge Lecture: Airway Safety in Neonatal and Pediatrics. Åndedrætspleje. 2022 1. juni;67(6):756-68.
- Abdelhadi AA, et al. Ikke-emergent endotracheal intubation af den nyfødte: praktisk behandling. 2022 marts.
- Chen L, et al. Cuffed versus uncuffed endotracheal rør i pædiatri: en meta-analyse. Åben medicin. 2018. januar 1;13(1):366-73.
- Christian CE, et al. Brug og resultater af nasotracheal intubation blandt patienter, der har behov for mekanisk ventilation på tværs af amerikanske PICU'er. Ped Crit Care Med. 2020 Mar 11;21(7):620-4.
- Putra SR. Nøjagtighedssammenligning mellem fire metoder til estimering af endotracheal rørdiameter for pædiatriske patienter: en observationel, tværsnitsundersøgelse.
- Zhou M, et al. Videolaryngoskopi forbedrer succesen med neonatal tracheal intubation for nybegyndere, men ikke for erfarent medicinsk personale. Grænser i pædiatrien. 2020. august 6; 8:445.
- Volsko TA, et al. Udvikling og intern validering af en ligning ved hjælp af antropometriske målinger til at forudsige korrekt endotracheal tubes indsættelsesdybde. Kan J Resp Ther. 2022;58:9.
- Andrews D, et al. Sikring af pædiatriske endotracheale rør: Tape det, som du mener det! Australasian Emerg Nurs J. 2007 Mar 1;10(1):30-3.
- Atkins DL, et al. 2022 Midlertidig vejledning til sundhedsudbydere for grundlæggende og ACLS hos voksne, børn og nyfødte med mistænkt eller bekræftet COVID-19. Cirkulation: Kardiovaskulær kvalitet og resultater. 2022 Apr;15(4):e008900.
Læs også
Emergency Live endnu mere...Live: Download den nye gratis app til din avis til IOS og Android
Hvor almindelig er hjerneskade ved fødslen?
Hovedtraumer og hjerneskader i barndommen: Et generelt overblik
Neonatal/pædiatrisk endotracheal sugning: generelle karakteristika for proceduren
Trin-for-trin guide til intubation
Kvælning med obstruktion fra mad, væsker, spyt hos børn og voksne: hvad skal man gøre?
Ventilatorstyring: Ventilation af patienten
Neonatal/pædiatrisk endotracheal sugning: generelle karakteristika for proceduren
Tre daglige praksisser til at holde dine ventilatorpatienter sikre
Ambulance: Hvad er en nødaspirator, og hvornår skal den bruges?
Formålet med at suge patienter under sedation
Supplerende ilt: Cylindre og ventilationsstøtter i USA
Grundlæggende luftvejsvurdering: et overblik
Åndedrætsbesvær: Hvad er tegnene på åndedrætsbesvær hos nyfødte?
EDU: Directional Tip Sugekateter
Sugeenhed til nødhjælp, løsningen i en nøddeskal: Spencer JET
Luftvejsstyring efter et trafikuheld: et overblik
Trakealintubation: Hvornår, hvordan og hvorfor man opretter en kunstig luftvej til patienten
Hvad er forbigående takypnø hos nyfødte eller neonatalt våd lungesyndrom?
Asfyksi: Symptomer, behandling og hvor hurtigt du dør
Kvælning (kvælning eller asfyksi): Definition, årsager, symptomer, død
Førstehjælp til skoldning: Sådan behandles varmtvandsforbrændingsskader
Trin-for-trin guide til intubation
Elektrisk forbrænding: Førstehjælpsbehandling og forebyggelsestips
Nødindgreb: De 4 stadier forud for død ved drukning
Genoplivning af drukning for surfere
ERC 2018 – Nefeli redder liv i Grækenland
Førstehjælp til at drukne børn, forslag til nyt interventionsmodalitet
Vandredningshunde: Hvordan trænes de?
Forebyggelse af drukning og vandredning: Ripstrømmen
Vandredning: Førstehjælp ved drukning, dykkerskader
Sommer og høje temperaturer: Dehydrering hos paramedicinere og førstehjælpere
Førstehjælp: Indledende og hospitalsbehandling af drukneofre
Børn med risiko for varmerelaterede sygdomme i varmt vejr: Her er hvad de skal gøre
Sommervarme og trombose: risici og forebyggelse
Tør og sekundær drukning: betydning, symptomer og forebyggelse
Drukning i saltvand eller swimmingpool: behandling og førstehjælp
Vandredning: Drone redder 14-årig dreng fra at drukne i Valencia, Spanien
Død ved kvælning: tegn, symptomer, stadier og timing