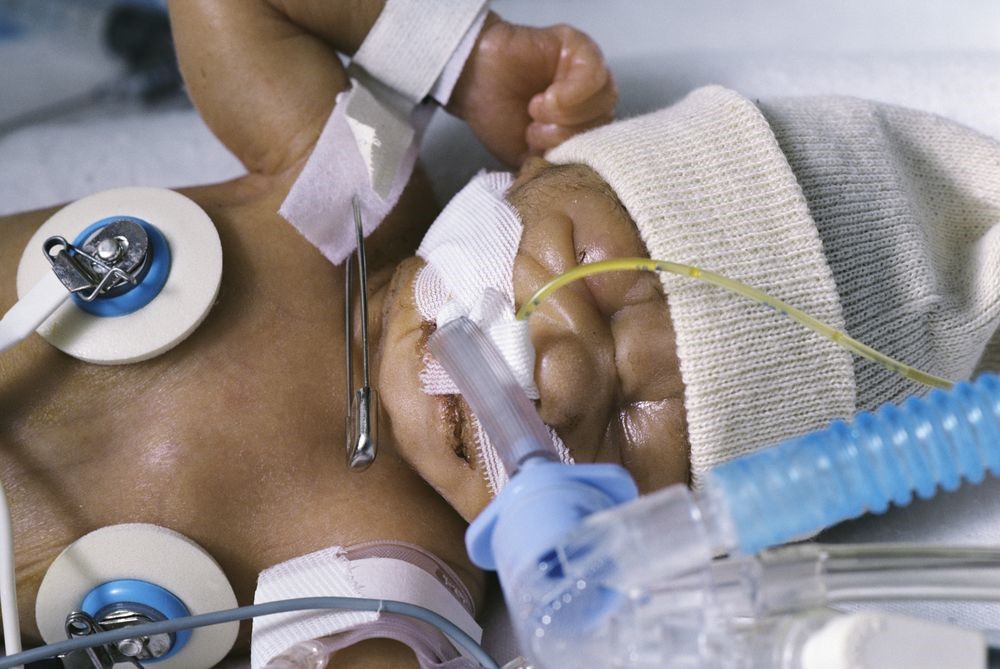
Intubația pediatrică: obținerea unui rezultat bun
Intubația pediatrică este o procedură care trebuie înțeleasă pe deplin: prematuritatea și dezvoltarea imatură a sistemului pulmonar, boli severe, traumatisme, supradozaj, aspirație și alte afecțiuni cardiopulmonare necesită protecția căilor respiratorii și stabilirea unui mijloc sigur și sigur de ventilație.
Sugarii și copiii suferă modificări anatomice pe măsură ce cresc, diferențele fiind cele mai pronunțate sub vârsta de 2 ani
Între 2 și 8 ani căile respiratorii sunt în tranziție, iar până la 8 ani anatomia este comparabilă cu cea a unui adult mic.1
Copiii au mai multe distincții în anatomia căilor respiratorii, inclusiv o limbă mai mare, o epiglotă mai mare și flexibilă, un inel cricoid îngust și o deschidere glotică mai înaltă și mai anterioară.
În copilărie, glota este situată la C1, deplasându-se în jos către C3-C5 în jurul vârstei de 7 ani și, în final, ajungând la C4-C6.1.
Traheea este mai scurtă, mai îngustă și mai flexibilă.2
De la naștere până la aproximativ 2 ani există un control mai mic al respirației, utilizarea ineficientă a mușchilor de ventilație, mecanică diferită a căilor respiratorii și pulmonare și o rată metabolică bazală mai mare (creșterea riscului de desaturare rapidă în timpul intubării).
Acești factori au ca rezultat un risc mai mare de insuficiență cardiorespiratorie, care este și mai pronunțat în timpul unei proceduri de intubare la pacienții neonatali și copii.
Capacitatea pulmonară totală (TLC) și capacitatea reziduală funcțională (FRC) sunt mai mici, iar toracele este mai compliant, în timp ce plămânii sunt mai puțin complianți.
Aceste probleme determină o tendință crescută de captare a aerului și închiderea timpurie a căilor aeriene terminale.2
Pregătirea pentru intubația pediatrică
Antrenamentul pentru intubația neonatală/pediatrică se poate face folosind simulare pentru a permite un cadru controlat și sigur, pentru a oferi timp echipei pentru a îmbunătăți comunicarea, pentru a practica utilizarea diferitelor ajutoare pentru intubare și pentru a lucra prin diferite scenarii pentru a se pregăti pentru condiții în schimbare sau circumstanțe speciale.
A avea o listă de verificare a intubației s-a dovedit a fi foarte utilă pentru a fi siguri că toate echipament este disponibil și funcționează, medicamentele adecvate și dozele respective au fost revizuite și pregătite, iar echipa de intubație este pregătită și pregătită pentru procedură.
Exemple de liste de verificare sunt disponibile cu ușurință și, dacă este necesar, echipa le poate personaliza pentru a se potrivi cu detaliile instituției lor.2-3
Evaluarea pacientului înainte de intubare este necesară pentru a evalua anatomia și a verifica starea hemodinamică și pulmonară.
Datorită diferențelor anatomice menționate mai sus, un rol de umăr sau un prosop pliat poate fi util pentru a poziționa capul și gât astfel încât să poată fi vizualizate corzile vocale și glota.
Din punct de vedere istoric, ETT fără manșetă a fost utilizat cel mai frecvent la pacienții nou-născuți, dar utilizarea tuburilor cu manșetă este în creștere, deoarece studiile au arătat că acestea pot fi o alegere mai bună.4
Intubația orotraheală este, de asemenea, cea mai utilizată cale, dar intubația nazotraheală este o opțiune disponibilă și poate fi luată în considerare, deoarece sunt publicate mai multe studii care arată rezultate favorabile.5
Dimensiunile ETT pentru nou-născuți sunt adesea determinate de greutatea pacientului (tub de 2.5 mm dacă este <1,000 grame, tub de 3.0 dacă este de 1,000-2,000 de grame, tub de 3.5 mm dacă este de 2,000-3,000 de grame, tub de 3.5 sau 4.0 mm dacă >3,000 de grame).3
Selectarea ETT a mărimii potrivite a fost o provocare, fiind disponibile mai multe modele de predicție a mărimii propuse.
Un articol publicat în 2022 a comparat patru metode de estimare a dimensiunii corecte a tubului pentru pacienții pediatrici și a concluzionat că evaluarea cu ultrasunete a cartilajului cricoid și a traheei a fost cea mai bună abordare, iar utilizarea diametrului degetului mic pentru a fi cea mai bună dintre abordările convenționale. 6
SĂNĂTATEA COPILULUI: AFLAȚI MAI MULTE DESPRE MEDICHILD Vizitând standul la EXPO DE URGENȚĂ
Procedura de intubare pediatrică
Pentru intubare, pacientul trebuie poziționat corespunzător și preoxigenat.
Dacă este posibil, medicamentele (sedative și paralitice) pot fi utile pentru a facilita intubația.
Ventilația cu oxigen și pungă-mască trebuie continuată pe tot parcursul procedurii pentru a evita desaturarea și CO2 expirat clar.
Sedarea este adesea realizată cu fentanil (4 mcg/kg) urmat de spălare cu soluție salină administrată mai întâi, apoi luați în considerare administrarea de Atropină (20 mcg/kg) urmată de spălare cu soluție salină pentru a reduce problemele cu bradicardia reflexă și secrețiile uscate.
Se administrează suxametoniu (2 mg/kg) urmat de spălare cu soluție salină pentru a paraliza, iar intubația trebuie să urmeze imediat.
Procedura ar trebui să se oprească dacă intubația nu este finalizată în 30 de secunde de la introducerea laringoscopului, dacă în orice moment apare bradicardie <70 bătăi/minut sau dacă saturația de oxigen scade <70%.
Folosiți ventilație pungă-mască cu oxigen pentru a recăpăta o linie de bază bună înainte de a relua procedura.3 Se poate utiliza un cateter bougie pentru a stabili calea prin glotă și a permite trecerea ETT peste cateter în căile respiratorii inferioare.
Videolaringoscopia poate fi de ajutor dacă glota nu poate fi vizualizată.6
Poziția corectă în căile respiratorii este o provocare la nou-născuți și la pacienții pediatrici mai tineri din cauza lungimii scurte a traheei.
Modelele de predicție au fost folosite pentru a oferi îndrumări pentru adâncimea ETT, dar au existat mai multe studii care arată probleme cu multe dintre liniile directoare. Se lucrează în continuare pentru a încerca și a îmbunătăți aceste modele.2,8
Confirmarea plasării ETT include examenul fizic, auscultarea toracelui și a epigastrului, capnografia, radiografia toracică, utilizarea dispozitivelor de transmitere a luminii/sunetului și ecografie.2
Mișcarea capului (prin flexia gâtului sau extensia gâtului sau rotirea capului dintr-o parte în alta) mută ETT în sus sau în jos în trahee.
Acest lucru poate poziționa defectuos ETT, așa că trebuie acordată o atenție suplimentară pentru a vă asigura că tubul este în locul corect și nu este defectuos atunci când au loc proceduri sau mutarea pacientului (adică transportul, ținerea, repoziționarea în pat).2
Securizarea căilor aeriene
Odată ce un ETT a fost introdus și verificat pentru poziția corectă, acesta trebuie asigurat. ETT poate fi asigurat prin bandă sau printr-un dispozitiv de fixare a tubului.
Cu oricare abordare, trebuie luată o atenție suplimentară pentru a evita iritarea pielii, deteriorarea pielii și răni de presiune.
Dacă folosiți bandă, folosiți „pre-taping” cu un pansament transparent, cum ar fi Tegaderm de la 3M, Duoderm OpSite de la Convatec sau filmul de barieră 3M fără usturime, ajută la creșterea aderenței benzii și la protejarea pielii.
Mai multe benzi sunt disponibile pentru utilizare, inclusiv produse precum Leukoplast sau Elastoplast de la Beiersdorf Inc sau WetPruf de la Kendall Healthcare Products.
Se recomandă ca compușii de benzoin să nu fie utilizați pentru a ajuta la aderarea benzii pe piele pentru asigurarea ETT pentru sugari, deoarece poate apărea deteriorarea pielii la îndepărtarea benzii.9
Utilizarea benzii de fixare a ETT este dificilă la nou-născuți și la copii și adolescenți din cauza cantității mari de secreții orale
Multe site-uri folosesc dispozitive de reținere ETT care funcționează eficient în securizarea căilor respiratorii. Există o serie de dispozitive disponibile pe piață, inclusiv AnchorFast ET Tube Holder, Cooper Surgical Neo-fit, Smiths Medical Portex ETTube Holder, Neotech Neo Bar, Ambu Suportul ETT și suportul pentru tub Laerdal Thomas.9
Intubație pediatrică, concluzie
Intubația la pacienții neonatali și copii este intensă și poate fi stresantă.
Este nevoie de abilități, cunoștințe, practică și echipa potrivită, echipament potrivit, comunicare bună și timp bun pentru a avea succes.
Acești pacienți nu pot fi îngrijiți ca „adulți mici”, dar necesită îngrijire specială datorită dimensiunii și naturii lor fragile.
Există mai puțină marjă, mai puțin spațiu pentru a avea totul corect; plasarea tubului de dimensiunea potrivită în poziția corectă este mai dificilă.
Referinte
- De pe site-ul web Anesthesia Key: Intubarea pacientului pediatric | Cheia anesteziei (aneskey.com).
- Volsko TA. Kittredge Lectură: Siguranța căilor respiratorii în neonatal și pediatrie. Îngrijirea căilor respiratorii. 2022 iunie 1;67(6):756-68.
- Abdelhadi AA, și colab. Intubarea endotraheală non-emergentă a nou-născutului: management practic. 2022 martie.
- Chen L, şi colab. Tuburi endotraheale cu manșete versus necuffed în pediatrie: o meta-analiză. Medicina deschisa. 2018 ian 1;13(1):366-73.
- Christian CE, și colab. Utilizarea și rezultatele intubării nazotraheale în rândul pacienților care necesită ventilație mecanică în PICU din SUA. Ped Crit Care Med. 2020 Mar 11;21(7):620-4.
- Putra SR. Comparație de acuratețe între patru metode de estimare a diametrului tubului endotraheal pentru pacienții pediatrici: un studiu observațional, transversal.
- Zhou M, și colab. Videolaringoscopia îmbunătățește succesul intubării traheale neonatale pentru începători, dar nu pentru personalul medical cu experiență. Frontiere în pediatrie. 2020 august 6;8:445.
- Volsko TA, şi colab. Dezvoltarea și validarea internă a unei ecuații folosind măsuri antropometrice pentru a prezice adâncimea corectă de inserare a tubului endotraheal. Can J Resp Ther. 2022;58:9.
- Andrews D, și colab. Asigurarea tuburilor endotraheale pediatrice: lipiți-o ca și cum ați fi serios! Australasian Emerg Nurs J. 2007 Mar 1;10(1):30-3.
- Atkins DL, et al. 2022 Ghid intermediar pentru furnizorii de servicii medicale pentru adulți, copii și nou-născuți cu COVID-19 suspectat sau confirmat. Circulație: calitate cardiovasculară și rezultate. 2022 Apr;15(4):e008900.
Citiți de asemenea
Cât de frecvente sunt leziunile cerebrale la naștere?
Traumă la cap și leziuni cerebrale în copilărie: o privire generală
Aspirația endotraheală neonatală/pediatrică: caracteristicile generale ale procedurii
Ghid pas cu pas pentru intubare
Sufocarea cu obstrucție de la alimente, lichide, saliva la copii și adulți: ce să faceți?
Managementul ventilatorului: ventilarea pacientului
Aspirația endotraheală neonatală/pediatrică: caracteristicile generale ale procedurii
Trei practici zilnice pentru a vă menține în siguranță pacienții cu ventilator
Ambulanță: Ce este un aspirator de urgență și când ar trebui utilizat?
Scopul aspirarii pacienților în timpul sedării
Oxigen suplimentar: cilindri și suporturi de ventilație în SUA
Evaluarea de bază a căilor respiratorii: o prezentare generală
Detresă respiratorie: Care sunt semnele de detresă respiratorie la nou-născuți?
EDU: cateter de aspirație de direcție
Unitate de aspirație pentru îngrijire de urgență, soluția pe scurt: Spencer JET
Managementul căilor aeriene după un accident rutier: o privire de ansamblu
Intubația traheală: când, cum și de ce să creați o cale respiratorie artificială pentru pacient
Ce este tahipneea tranzitorie a nou-născutului sau sindromul pulmonar umed neonatal?
Asfixie: simptome, tratament și cât de curând mori
Sufocare (Sufocare sau Asfixie): Definiție, Cauze, Simptome, Moarte
Primul ajutor pentru opărire: cum să tratați arsurile cu apă caldă
Ghid pas cu pas pentru intubare
Arsuri electrice: tratament de prim ajutor și sfaturi de prevenire
Intervenții de urgență: cele 4 etape care preced moartea prin înec
Resuscitarea înecului pentru surferi
ERC 2018 – Nefeli salvează vieți în Grecia
Primii ajutoare în cazurile de îngroșare a copiilor, o nouă sugestie de modalitate de intervenție
Câini de salvare pe apă: cum sunt antrenați?
Prevenirea înecului și salvarea apei: curentul de rupere
Salvare pe apă: prim ajutor prin înec, leziuni în scufundări
Vară și temperaturi ridicate: deshidratare la paramedici și la cei care au intervenit
Primul ajutor: tratamentul inițial și spitalicesc al victimelor înecului
Copiii expui riscului de a se îmbolnăvi de căldură pe vreme caldă: iată ce trebuie făcut
Căldura de vară și tromboza: riscuri și prevenire
Înecare uscată și secundară: semnificație, simptome și prevenire
Înecarea în apă sărată sau în piscină: tratament și prim ajutor
Salvare pe apă: dronă salvează un băiat de 14 ani de la înec în Valencia, Spania
Moartea prin sufocare: semne, simptome, etape și momente