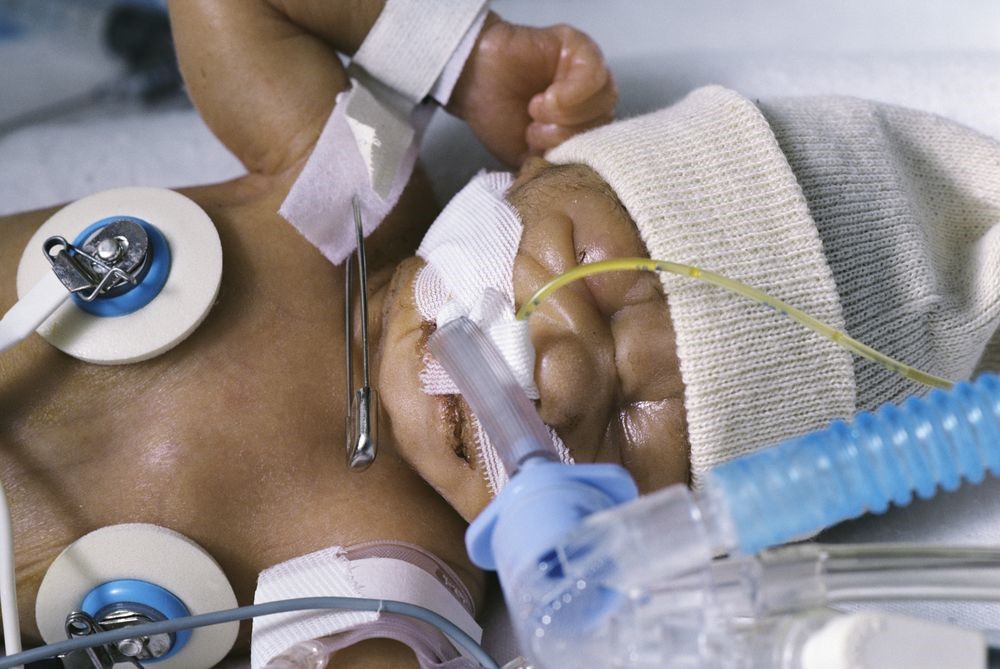
Педиатрична интубация: Постигане на добър резултат
Педиатричната интубация е процедура, която трябва да бъде напълно разбрана: преждевременно раждане и незряло развитие на белодробната система, тежко заболяване, травма, предозиране, аспирация и други сърдечно-белодробни състояния изискват защита на дихателните пътища и създаване на безопасно и сигурно средство за вентилация
Бебетата и децата претърпяват промени в анатомията, докато растат, като разликите са най-изразени под 2-годишна възраст
Между 2 и 8-годишна възраст дихателните пътища са в преход, а до 8-годишна възраст анатомията е сравнима с тази на малък възрастен.1
Децата имат няколко отличия в анатомията на дихателните пътища, включително по-голям език, по-голям и флопи епиглотис, тесен крикоиден пръстен и по-висок и по-преден глотичен отвор.
В ранна детска възраст глотисът е разположен на C1, придвижвайки се надолу към C3-C5 около 7-годишна възраст и накрая достига C4-C6.1
Трахеята е по-къса, по-тясна и по-податлива.2
От раждането до около 2-годишна възраст има по-слаб контрол на дишането, неефективно използване на мускулите за вентилация, различна механика на дихателните пътища и белите дробове и по-висока основна метаболитна скорост (увеличаване на риска от бърза десатурация по време на интубация).
Тези фактори водят до по-висок риск от кардиореспираторна недостатъчност, която е още по-изразена по време на процедура на интубация при неонатални и педиатрични пациенти.
Общият белодробен капацитет (TLC) и функционалният остатъчен капацитет (FRC) са по-ниски и гръдният кош е по-податлив, докато белите дробове са по-малко податливи.
Тези проблеми водят до повишена тенденция за захващане на въздуха и ранно затваряне на крайните дихателни пътища.2
Подготовка за педиатрична интубация
Обучението за неонатална/педиатрична интубация може да се извърши с помощта на симулация, за да се даде възможност за контролирана, безопасна настройка, да се осигури време на екипа да подобри комуникацията, да практикува използването на различни помощни средства за интубация и да работи по различни сценарии, за да се подготви за променящи се условия или специални обстоятелства.
Наличието на контролен списък за интубация се оказа много полезно, за да сте сигурни, че всички оборудване е наличен и функциониращ, прегледани и изготвени са подходящи медикаменти и съответните дозировки, а екипът за интубация е подготвен и готов за процедурата.
Примерни контролни списъци са лесно достъпни и ако е необходимо, екипът може да ги персонализира, за да отговарят на особеностите на тяхната институция.2-3
Необходима е оценка на пациента преди интубация, за да се оцени анатомията и да се провери хемодинамичният и белодробният статус.
Поради анатомичните разлики, споменати по-горе, ролка за рамо или сгъната кърпа може да бъде полезна за позициониране на главата и шия за да могат да се визуализират гласните струни и глотиса.
В исторически план ЕТТ без маншет е най-често използван при неонатални пациенти, но употребата на тръби с маншет се увеличава, тъй като проучванията показват, че те може да са по-добър избор.4
Оротрахеалната интубация също е най-използваният начин, но назотрахеалната интубация е налична опция и може да бъде обмислена, тъй като се публикуват повече проучвания, показващи благоприятни резултати.5
Размерите на ETT за новородени често се определят от теглото на пациента (2.5 mm тръба, ако <1,000 грама, 3.0 тръба, ако 1,000-2,000 грама, 3.5 mm тръба, ако 2,000-3,000 грама, 3.5 или 4.0 mm тръба, ако >3,000 грама).3
Изборът на правилния размер ETT беше предизвикателство, с няколко предлагани модела за прогнозиране на размера.
Статия, публикувана през 2022 г., сравнява четири метода за определяне на правилния размер на тръбата за педиатрични пациенти и заключава, че ултразвуковата оценка на крикоидния хрущял и трахеята е най-добрият подход, а използването на диаметъра на малкия пръст е най-добрият от конвенционалните подходи. 6
ЗДРАВЕ НА ДЕТЕТО: НАУЧЕТЕ ПОВЕЧЕ ЗА МЕДИЧИЛД, ПОСЕЩАВАЩИ КАТА НА АВАРИЙНОТО ЕКСПО
Процедура за педиатрична интубация
За интубация пациентът трябва да бъде правилно позициониран и преоксигениран.
Ако е възможно, лекарства (седативни и паралитични) могат да бъдат полезни за улесняване на интубацията.
Вентилацията с кислород и торбичка-маска трябва да продължи през цялата процедура, за да се избегне десатурация и да се изчисти издишаният CO2.
Седацията често се постига с фентанил (4 mcg/kg), последван от промиване с физиологичен разтвор, след което се обмисля даване на атропин (20 mcg/kg), последвано от промиване с физиологичен разтвор, за да се намалят проблемите с рефлексната брадикардия и сухите секрети.
Суксаметоний (2 mg/kg), последван от промиване с физиологичен разтвор, се прилага за парализиране и интубацията трябва да последва незабавно.
Процедурата трябва да спре, ако интубацията не е завършена в рамките на 30 секунди от момента на поставяне на ларингоскопа, ако се появи брадикардия <70 удара/минута по всяко време или ако кислородната сатурация спадне <70%.
Използвайте вентилация с торба-маска с кислород, за да си възвърнете добрата базова линия, преди да рестартирате процедурата.3 Може да се използва катетър с буги, за да се установи пътят през глотиса и да се позволи на ЕТТ да премине през катетъра в долните дихателни пътища.
Видеоларингоскопията може да бъде полезна, ако глотисът не може да бъде визуализиран.6
Правилното положение в дихателните пътища е предизвикателство при новородени и по-малки педиатрични пациенти поради късата дължина на трахеята.
Използвани са модели за прогнозиране, за да се дадат насоки за дълбочината на ETT, но има няколко проучвания, които показват проблеми с много от насоките. Работата продължава да се опитва и подобрява тези модели. 2,8
Потвърждаването на поставянето на ЕТТ включва физикален преглед, аускултация на гръдния кош и епигаструма, капнография, рентгенография на гръдния кош, използване на устройства за предаване на светлина/звук и ултразвук.2
Движението на главата (чрез флексия на врата или удължаване на врата или завъртане на главата от една страна на друга) премества ETT нагоре или надолу в трахеята.
Това може да постави неправилно ETT, така че трябва да се положат допълнителни грижи, за да се гарантира, че тръбата е на правилното място и не е неправилно позиционирана, когато се извършват процедури или преместване на пациента (т.е. транспортиране, задържане, повторно позициониране в леглото).2
Осигуряване на дихателните пътища
След като ETT бъде поставен и проверен за правилна позиция, той трябва да бъде закрепен. ETT може да се закрепи чрез залепване или чрез устройство за задържане на тръба.
И при двата подхода трябва да се внимава допълнително, за да се избегне дразнене на кожата, разрушаване на кожата и рани от налягане.
Ако използвате лента, използването на „предварително залепване“ с прозрачна превръзка, като Tegaderm на 3M, Duoderm OpSite на Convatec или бариерен филм No Sting на 3M, помага да се увеличи адхезията на лентата и да се защити кожата.
Предлагат се няколко ленти за използване, включително продукти като Leukoplast или Elastoplast на Beiersdorf Inc, или WetPruf на Kendall Healthcare Products.
Препоръчва се бензоиновите съединения да не се използват за подпомагане на прилепването на лентата към кожата за закрепване на ETT на бебета, тъй като може да настъпи увреждане на кожата при отстраняване на лентата.9
Използването на лента за закрепване на ETT е трудно при новородени и педиатрични пациенти поради голямото количество орални секрети
Много сайтове използват устройства за задържане на ETT, които работят ефективно за осигуряване на дихателните пътища. Има редица устройства, налични на пазара, включително AnchorFast ET Tube Holder, Cooper Surgical Neo-fit, Smiths Medical Portex ETTube Holder, Neotech Neo Bar, Ambu ETT държач и държач за тръба Laerdal Thomas.9
Педиатрична интубация, заключение
Интубацията при неонатални и педиатрични пациенти е интензивна и може да бъде стресираща.
Изисква умения, знания, практика и правилния екип, подходящо оборудване, добра комуникация и подходящо време, за да бъде успешен.
Тези пациенти не могат да бъдат обгрижвани като „малки възрастни“, но изискват специални грижи поради техния размер и крехка природа.
Има по-малко свобода на действие, по-малко място за мърдане, за да имате всичко правилно; поставянето на тръбата с правилния размер в правилната позиция е по-трудно.
Препратки
- От уебсайта на Anesthesia Key: Интубация на педиатричен пациент | Ключ за анестезия (aneskey.com).
- Волско Т.А. Лекция на Kittredge: Безопасност на дихателните пътища в неонатологията и педиатрията. Респираторни грижи. 2022 юни 1 г.;67(6):756-68.
- Abdelhadi AA, et al. Неспешна ендотрахеална интубация на новороденото: практическо управление. март 2022 г.
- Chen L, et al. Ендотрахеални тръби с маншети и без маншети в педиатрията: мета-анализ. Отворена медицина. 2018 януари 1 г.; 13 (1): 366-73.
- Christian CE, et al. Използване и резултати от назотрахеална интубация сред пациенти, нуждаещи се от механична вентилация в PICU в САЩ. Ped Crit Care Med. 2020 март 11 г.; 21 (7): 620-4.
- Путра SR. Сравнение на точността между четири метода за оценка на диаметъра на ендотрахеалната тръба за педиатрични пациенти: Обсервационно, кръстосано проучване.
- Zhou M, et al. Видеоларингоскопията подобрява успеха на неонаталната трахеална интубация за начинаещи, но не и за опитен медицински персонал. Граници в педиатрията. 2020 август 6 г.; 8:445.
- Волско Т.А., и др. Разработване и вътрешно валидиране на уравнение, използващо антропометрични мерки за прогнозиране на правилната дълбочина на вмъкване на ендотрахеалната тръба. Can J Resp Ther. 2022;58:9.
- Andrews D, et al. Осигуряване на педиатрични ендотрахеални тръби: Залепете го, сякаш го мислите! Australasian Emerg Nurs J. 2007 Mar 1;10(1):30-3.
- Atkins DL, et al. Временни насоки за 2022 г. към доставчиците на здравни услуги за основни и ACLS при възрастни, деца и новородени със съмнение или потвърден COVID-19. Кръвообращение: сърдечно-съдово качество и резултати. 2022 април;15(4):e008900.
Прочетете също
Колко често е мозъчното увреждане при раждане?
Травма на главата и мозъчни наранявания в детството: общ преглед
Неонатална/педиатрична ендотрахеална сукция: Общи характеристики на процедурата
Ръководство стъпка по стъпка за интубация
Какво представлява амниоинфузията?
Задавяне със запушване от храна, течности, слюнка при деца и възрастни: какво да правя?
Управление на вентилатора: вентилиране на пациента
Неонатална/педиатрична ендотрахеална сукция: Общи характеристики на процедурата
Три ежедневни практики за безопасност на вашите пациенти с вентилатор
Линейка: Какво представлява аспираторът за спешна помощ и кога трябва да се използва?
Целта на изсмукване на пациенти по време на седация
Допълнителен кислород: цилиндри и вентилационни опори в САЩ
Основна оценка на дихателните пътища: Общ преглед
Респираторен дистрес: Какви са признаците на респираторен дистрес при новородени?
EDU: Катетър с капково засмукване
Смукателен модул за спешна помощ, решението накратко: Spencer JET
Управление на дихателните пътища след пътен инцидент: преглед
Интубация на трахеята: кога, как и защо да се създаде изкуствен дихателен път за пациента
Какво е преходна тахипнея на новороденото или синдром на влажни бели дробове при новородени?
Асфиксия: Симптоми, лечение и колко скоро ще умрете
Задушаване (задушаване или асфиксия): Определение, причини, симптоми, смърт
Първа помощ при изгаряне: Как да се лекува нараняване от изгаряне с гореща вода
Ръководство стъпка по стъпка за интубация
Електрическо изгаряне: Съвети за лечение и превенция на първа помощ
Спешна намеса: 4-те етапа, предшестващи смъртта от удавяне
Реанимация при удавяне за сърфисти
ERC 2018 – Нефели спасява животи в Гърция
Първа помощ при удавяне на деца, предложение за нова способност за намеса
Водни спасителни кучета: Как се обучават?
Предотвратяване на удавяне и водно спасяване: Разкъсаното течение
Водно спасяване: първа помощ при удавяне, наранявания при гмуркане
Лято и високи температури: дехидратация при парамедици и първа помощ
Първа помощ: Първоначално и болнично лечение на удавящи се жертви
Деца, изложени на риск от заболявания, свързани с горещината, в горещо време: Ето какво да правите
Лятна жега и тромбоза: рискове и превенция
Сухо и вторично удавяне: значение, симптоми и превенция
Удавяне в солена вода или плувен басейн: лечение и първа помощ
Водно спасяване: Дрон спаси 14-годишно момче от удавяне във Валенсия, Испания
Смърт от задушаване: признаци, симптоми, етапи и време