Koronare Ischämie, ein Überblick über ischämische Herzerkrankungen
Koronare Ischämie, eine Pathologie, die auch unter dem medizinischen Begriff „ischämische Herzkrankheit“ bekannt ist, umfasst einen erheblichen Leidenszustand des Herzmuskels, der – wie der Begriff selbst schon sagt – durch eine verminderte Versorgung mit sauerstoffreichem Blut verursacht wird, die in den meisten Fällen durch … verursacht wird ein Verschluss der Herzkranzgefäße
Die Herzkranzgefäße sind das Hauptversorgungssystem des Herzmuskels.
Dank dieser Gefäße gelangt das durch den Lungenkreislauf mit Sauerstoff angereicherte Blut zum Herzen.
Diese Arterien können aufgrund von Ursachen, die wir später untersuchen werden, einen Verschluss erleiden, der eine Ischämie erzeugt: eine Verringerung oder sogar eine Unterbrechung der Blutversorgung eines bestimmten Körperbereichs, in diesem Fall des Herzens.
Das von der Ischämie betroffene Gewebe ist mit einer verminderten Sauerstoffversorgung, einer verminderten Nährstoffversorgung und der Unmöglichkeit, Abfallstoffe auszuscheiden, wie es physiologisch geschieht, konfrontiert.
Diese Situation verursacht schwere Leiden für das betroffene Gewebe, das – wenn es über einen längeren Zeitraum einer Ischämie ausgesetzt ist – auch in seiner Funktionalität stark beeinträchtigt sein kann.
Was sind die Ursachen und Risikofaktoren einer koronaren Ischämie?
Bei der Untersuchung der Ursachen der Koronarischämie konzentrieren wir uns auf diejenigen, die für den Verschluss der Koronararterien verantwortlich sind.
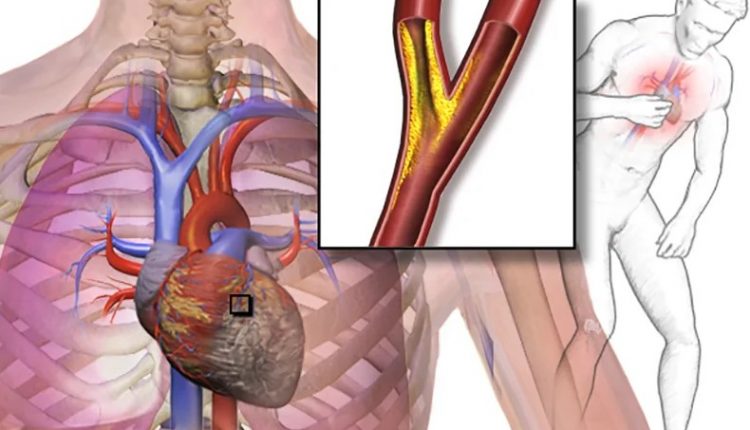
Dieser Verschluss – allgemeiner unter dem Begriff koronare Herzkrankheit bekannt – erkennt seine Hauptursache in der Arteriosklerose.
Unter Arteriosklerose verstehen wir eine degenerative Erkrankung der Gefäßwand, die zu einer Ansammlung von Cholesterin und anderen Substanzen an dieser Stelle führt.
Das Lumen der betroffenen Gefäße und die Elastizität ihrer Wände nehmen zunehmend ab
Das Blut, das durch einen engeren und steiferen Kanal als normal fließen muss, erhöht seinen Druck und gefährdet die Integrität der Arterie selbst, was bei einer Verletzung die Bildung von Thromben begünstigen könnte.
Thromben sind geronnene Blutmassen, die in den Blutgefäßen die Herzkranzgefäße erreichen und diese teilweise oder vollständig verschließen können.
Wie bereits erläutert, ist der Verschluss die Hauptursache einer Koronarischämie
Zu den Risikofaktoren, die zur Entstehung einer Koronarischämie führen können, zählen Hypertonie (Bluthochdruck), Hypercholesterinämie, erhöhte Triglyceride, fortgeschrittenes Alter, Tabakrauch, Diabetes mellitus, Fettleibigkeit und einige entzündliche Erkrankungen.
Koronare Ischämie: Erkennen Sie die Symptome
Das Erkennen der mit einer koronaren Ischämie verbundenen Symptome ist möglicherweise nicht einfach und sofort möglich.
Tatsächlich sind die Symptome nicht sehr spezifisch und ähneln stark denen anderer Erkrankungen, die den Herzmuskel betreffen können.
In jedem Fall sind Beschwerden oder Schmerzen in der Brust eines der ersten Symptome, die der Patient verspürt.
Tatsächlich beginnt sich die koronare Ischämie durch einen stechenden Schmerz in der Brust zu manifestieren, der plötzlich auftritt und normalerweise von einem Gefühl der Beklemmung in derselben Körperregion begleitet wird.
Sekundäre Symptome einer koronaren Ischämie können Kurzatmigkeit, übermäßiges Schwitzen, plötzliche Schmerzen in der linken Schulter und/oder im Arm, Müdigkeit, Ohnmacht, Atemnot, Übelkeit, plötzliche Angstzustände usw. sein Erbrechen.
Der Schweregrad und die Dauer der Koronarischämie bestimmen, ob die Schädigung des Gewebes aufgrund von Sauerstoffmangel reversibel ist oder nicht.
Es wird geschätzt, dass der Herzmuskel – oder ein Teil davon – einem Sauerstoff- und Nährstoffmangel für einen Zeitraum von 20 bis 360 Minuten standhalten kann, abhängig von der Blutmenge, die der Muskel auf anderen Wegen aufnehmen kann.
Nach dieser Zeit kommt es zu einer Nekrose des Herzgewebes, wodurch seine physiologische Funktion verloren geht.
Die Zellen in der Nekrose gelten als völlig unheilbar und an ihrer Stelle bildet sich faseriges und träges Narbengewebe.
Koronarischämie diagnostizieren
Wenn die oben beschriebenen Symptome auftreten und der Verdacht auf eine bestehende koronare Ischämie besteht, ist es notwendig, umgehend einen Arzt aufzusuchen Unfallstation von einem Spezialisten untersuchen zu lassen.
Hier, nach dem Triage, wird ein Kardiologe den Fall untersuchen und zunächst eine ausführliche Anamnese erheben. Die Untersuchung Ihres Lebensstils, Ihrer Gewohnheiten sowie Ihrer persönlichen und familiären Krankengeschichte wird dem Fachmann helfen, eine korrekte Diagnose zu formulieren.
Im Anschluss an die Anamnese wird der Kardiologe aufgefordert, eine Reihe diagnostischer Tests durchzuführen, darunter das Elektrokardiogramm, das Echokardiogramm, die Blutuntersuchungen und möglicherweise die koronare AngioTAC.
Das Elektrokardiogramm ist ein Test, der die elektrische Aktivität des Herzens erkennt und aufzeichnet und es Ihnen ermöglicht, etwaige Anomalien im Herzschlag zu erkennen, die auf eine anhaltende Koronarischämie zurückzuführen sind.
Das Echokardiogramm ist eine Ultraschalluntersuchung des Herzens, die dazu dient, Veränderungen aufgrund von Ischämie und Koronarverschluss aufzuzeigen.
Während einer Koronarischämie sind Blutuntersuchungen unerlässlich, um das Vorhandensein bestimmter Substanzen festzustellen, die der Herzmuskel gezielt freisetzt, wenn es zu einer Nekrose seiner Zellen kommt.
Bei der KoronarangioTAC handelt es sich um eine Kontrastmitteluntersuchung, mit der die Blutzirkulation in den Herzkranzgefäßen untersucht werden kann, um eventuell vorhandene Verstopfungen erkennen zu können.
Koronare Ischämie: die am besten geeignete Therapie
Je mehr Zeit seit Beginn der Koronarischämie vergangen ist, desto konkreter ist die Möglichkeit eines fortschreitenden Muskelabbaus bis hin zur Nekrose.
Der beste Weg, um die Funktionsfähigkeit des Herzmuskels wiederherzustellen, ist ein schnelles Eingreifen. Dies ist nur möglich, wenn der korrekte Blutfluss in den Herzkranzgefäßen wiederhergestellt wird, um das Gewebe wieder mit Sauerstoff und Nährstoffen zu versorgen.
Bei der medikamentösen Therapie werden gerinnungshemmende Medikamente wie Heparin oder Thrombozytenaggregationshemmer wie Aspirin eingesetzt, um die Blutgerinnung zu hemmen und das Blut zu verdünnen, wodurch es weniger anfällig für die Bildung weiterer Blutgerinnsel wird.
Anschließend können auch Thrombolytika verabreicht werden, um den Thrombus aufzulösen, der den Blutfluss in den Herzkranzgefäßen zum Herzen blockiert.
Gegebenenfalls können auch Betablocker, ACE-Hemmer und Angiotensin-II-Rezeptorblocker gegeben werden, um zu versuchen, den Blutdruck zu senken.
Eine medikamentöse Therapie reicht jedoch möglicherweise nicht aus, um die bestehende koronare Ischämie zu beheben.
Abhängig vom klinischen Zustand kann sich der Patient einer Operation unterziehen.
Eine Koronarangioplastie mit Koronarstent wird durchgeführt, um die verstopften Herzkranzgefäße zu erweitern, damit das Blut zum Herzen zurückfließen kann.
Bei diesem Verfahren wird ein Katheter mit einer Ballonspitze eingeführt, der an der Verstopfung aufgeblasen wird, um die Koronararterie zu erweitern und den Blutfluss wiederherzustellen.
Anschließend wird mit Hilfe eines Führungsdrahtes der Stent eingeführt und positioniert, der nach der Entleerung des Ballons in seiner Position verbleibt und ein erneutes Verschließen der Arterie verhindert.
Alternativ kann eine Koronarbypass-Operation durchgeführt werden, die nützlich ist, um einen neuen Durchgang für das Blut zu schaffen, eine Alternative zu dem, der verschlossen ist.
Lesen Sie auch
Kammerflimmern ist eine der schwerwiegendsten Herzrhythmusstörungen: Finden wir es heraus
Offenes Foramen Ovale: Definition, Symptome, Diagnose und Folgen
Sinustachykardie: Was es ist und wie man es behandelt
Entzündungen des Herzens: Myokarditis, infektiöse Endokarditis und Perikarditis
Aortenchirurgie: Was es ist, wenn es wichtig ist
Bauchaortenaneurysma: Symptome, Bewertung und Behandlung
Spontane Dissektion der Koronararterien, mit der eine Herzerkrankung verbunden ist
Koronararterien-Bypass-Operation: Was es ist und wann es angewendet wird
Müssen Sie sich einer Operation stellen? Postoperative Komplikationen
Was ist Aorteninsuffizienz? Ein Überblick
Erkrankungen der Herzklappen: Aortenstenose
Interventrikulärer Septumdefekt: Was es ist, Ursachen, Symptome, Diagnose und Behandlung
Herzkrankheit: Der Vorhofseptumdefekt
Interventrikulärer Defekt: Klassifizierung, Symptome, Diagnose und Behandlung
Arrhythmien: Die Veränderungen des Herzens
Notfälle bei Herzrhythmusstörungen: Die Erfahrung von US-Rettern
Kardiomyopathien: Definition, Ursachen, Symptome, Diagnose und Behandlung
So verwenden Sie einen AED bei einem Kind und einem Säugling: Der pädiatrische Defibrillator
Aortenklappenchirurgie: Ein Überblick
Kutane Manifestationen einer bakteriellen Endokarditis: Osler-Knoten und Janeway-Läsionen
Bakterielle Endokarditis: Prophylaxe bei Kindern und Erwachsenen
Infektiöse Endokarditis: Definition, Symptome, Diagnose und Behandlung
Vorhofflattern: Definition, Ursachen, Symptome, Diagnose und Behandlung



