Saturation en oxygène : valeurs normales et pathologiques chez les personnes âgées et les enfants
La saturation en oxygène (plus correctement «saturation artérielle en hémoglobine») en médecine fait référence à la saturation en hémoglobine dans le sang artériel
Physiologie
Les tissus du corps humain ont constamment besoin d'une quantité adéquate d'oxygène pour survivre.
Les globules rouges transportent l'oxygène dont le corps a besoin des poumons vers le corps via les artères.
Le niveau de saturation n'est rien de plus qu'un indice représentant le pourcentage d'hémoglobine saturée en oxygène, par rapport à la quantité totale d'hémoglobine dans le sang.
Une charge réduite en oxygène transportée par les érythrocytes (saturation) peut être due à certaines maladies : une saturation trop faible pourrait être le signe de problèmes respiratoires ou circulatoires.
La saturation en oxygène, comment est-elle mesurée ?
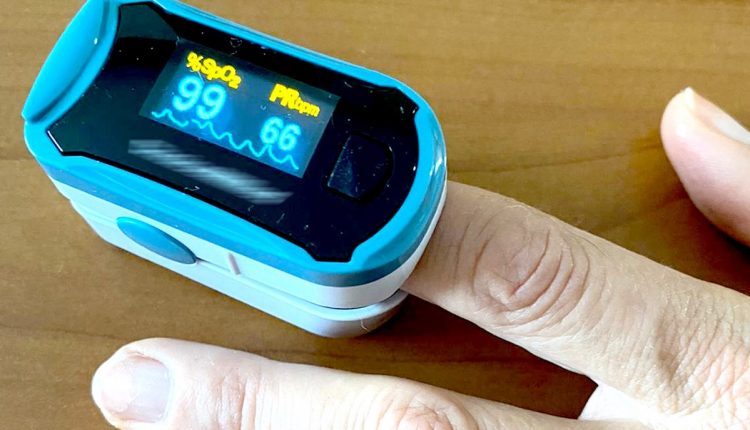
La saturation est normalement mesurée par un médecin ou une infirmière avec un oxymètre de pouls ou un oxymètre ou un satumètre, un instrument portable qui est placé sur un doigt ou une oreille sans douleur.
Les saturimètres portables, qu'ils soient adultes ou pédiatriques, c'est-à-dire pour enfants, fonctionnent tous sur le même principe : ils mesurent l'hémoglobine présente dans le sang, et à partir de là ils estiment la quantité d'oxygène présente dans le sang.
En plus de cette fonction (principale), les compteurs de saturation sont généralement également équipés d'un détecteur de fréquence cardiaque.
Et d'ailleurs, prendre une mesure avec un satumètre est très simple.
Placez simplement les capteurs de l'instrument
- au bout d'un doigt de la main ou du pied ;
- au lobe de l'oreille.
L'afficheur de l'appareil renvoie alors automatiquement les valeurs.
Que faire si le saturimètre ne fonctionne pas ?
Si l'instrument ne parvient pas à détecter les données, il peut être utile d'essayer de changer la position du doigt ou de changer complètement le doigt.
La détection peut ne pas se produire correctement ou pas du tout :
- si le saturimètre est en panne ou a une pile déchargée ;
- si le saturimètre est retiré trop rapidement du doigt ;
- si le doigt est froid (dans ce cas il est utile de réchauffer le doigt en le frottant avec l'autre main ou en abaissant la main vers le sol pour que la force de gravité provoque une accumulation de sang sur le doigt) ;
- s'il y a un gant sur la main;
- s'il y a du vernis à ongles et/ou des faux ongles sur le doigt.
Saturation en oxygène, valeurs normales
Une mesure physiologique de la saturation « en air ambiant », c'est-à-dire sans ventilation artificielle, rapportée en « SpO² », se situe entre 95 % et 99 %, généralement autour de 97 %, tant chez l'adulte que chez l'enfant.
Des valeurs légèrement différentes n'indiquent pas nécessairement une pathologie : par exemple chez les personnes âgées, la valeur peut être normale même si elle est légèrement inférieure aux valeurs physiologiques, par exemple autour de 93 %.
Parfois même des valeurs autour de 90%, donc apparemment pathologiques, peuvent en réalité être normales chez certains patients : c'est le cas des personnes atteintes de bronchopneumopathie chronique obstructive (BPCO).
Des valeurs comprises entre 99 % et 100 % peuvent être normales dans le cas d'une administration artificielle d'oxygène, par exemple en oxygénothérapie.
Saturation en oxygène, valeurs basses et hypoxie
Des valeurs de SpO² comprises entre 90 et 95 % indiquent une absence partielle d'oxygène (hypoxie légère, potentiellement révélatrice d'une pathologie), tandis que des valeurs inférieures à 90 % ne sont pas physiologiques et indiquent un déficit sévère en oxygène (hypoxie sévère) nécessitant une oxygénothérapie et une assistance ventilatoire urgente pour les enfants et adultes.
Valeurs élevées et hyperventilation
Une valeur de 100 mesurée « dans l'air ambiant » peut être un symptôme d'hyperventilation, qui peut être due, par exemple, à des crises de panique.
Saturation en oxygène altérée : est-ce grave ?
Une saturation inférieure à 90 est potentiellement grave et est généralement un indice de pathologie respiratoire ou hématologique provoquant une hypoxie.
La gravité d'une saturation altérée dépend de nombreux facteurs :
- sa durée (la condition peut être aiguë ou chronique);
- la présence éventuelle d'autres pathologies ou affections (par exemple, maladie de la paroi des vaisseaux sanguins, maladie de la coagulation, tumeurs, diabète, hypertension artérielle, traumatisme, malnutrition, malabsorption, grossesse) ;
- l'âge du patient.
Chaque cas d'altération de la saturation artérielle en hémoglobine est hautement subjectif et sa gravité ne doit pas être surestimée, mais elle ne doit pas non plus être sous-estimée.
Lorsque l'altération est légère, voire transitoire, non récurrente et en l'absence d'autres symptômes tels que dyspnée, vertiges, malaise général, elle n'est généralement pas préoccupante et souvent aucun traitement n'est même nécessaire.
Une altération élevée de la saturation qui perdure dans le temps et entraîne des symptômes nécessite sans aucun doute des investigations médicales supplémentaires rapides, en plus de l'administration artificielle d'oxygène, car elle pourrait être causée par des pathologies même graves nécessitant un traitement rapide.
Lire aussi
Oxymètre de pouls ou saturimètre : quelques informations pour le citoyen
Équipement : qu'est-ce qu'un oxymètre à saturation (oxymètre de pouls) et à quoi sert-il ?
Comment choisir et utiliser un oxymètre de pouls ?
Compréhension de base de l'oxymètre de pouls
Capnographie en pratique ventilatoire : pourquoi avons-nous besoin d'un capnographe ?
Examen clinique : syndrome de détresse respiratoire aiguë
Qu'est-ce que l'hypercapnie et comment affecte-t-elle l'intervention du patient ?
Insuffisance ventilatoire (hypercapnie) : causes, symptômes, diagnostic, traitement
Comment choisir et utiliser un oxymètre de pouls ?
Équipement : qu'est-ce qu'un oxymètre à saturation (oxymètre de pouls) et à quoi sert-il ?
Compréhension de base de l'oxymètre de pouls
Trois pratiques quotidiennes pour assurer la sécurité de vos patients sous respirateur
Matériel médical : comment lire un moniteur de signes vitaux
Ambulance : qu'est-ce qu'un aspirateur d'urgence et quand doit-il être utilisé ?
Techniques et procédures de sauvetage : PALS VS ACLS, quelles sont les différences significatives ?
Le but de l'aspiration des patients pendant la sédation
Oxygène Supplémentaire : Bouteilles Et Supports De Ventilation Aux États-Unis
Évaluation de base des voies respiratoires : un aperçu
Gestion du ventilateur : Ventiler le patient
Équipement d'urgence : la feuille de transport d'urgence / TUTORIEL VIDÉO
Maintenance du défibrillateur : DEA et vérification fonctionnelle
Détresse respiratoire : quels sont les signes de détresse respiratoire chez les nouveau-nés ?
EDU: Cathéter d'aspiration à embout directionnel
Unité d'aspiration pour les soins d'urgence, la solution en un mot : Spencer JET
Gestion des voies respiratoires après un accident de la route : un aperçu
Qu'est-ce que la tachypnée transitoire du nouveau-né ou du syndrome du poumon humide néonatal?
Pneumothorax traumatique : symptômes, diagnostic et traitement
Diagnostic du pneumothorax sous tension sur le terrain : aspiration ou soufflage ?
Pneumothorax et pneumomédiastin : sauver le patient atteint d'un barotraumatisme pulmonaire
Règle ABC, ABCD et ABCDE en médecine d'urgence : ce que le secouriste doit faire
Fracture multiple des côtes, fléau thoracique (volette costale) et pneumothorax : un aperçu
Hémorragie interne : définition, causes, symptômes, diagnostic, gravité, traitement
Évaluation de la ventilation, de la respiration et de l'oxygénation (respiration)
Oxygénothérapie-Ozone : pour quelles pathologies est-elle indiquée ?
Différence entre la ventilation mécanique et l'oxygénothérapie
Oxygène hyperbare dans le processus de cicatrisation
Thrombose veineuse : des symptômes aux nouveaux médicaments
Qu'est-ce que la canulation intraveineuse (IV) ? Les 15 étapes de la procédure
Réducteur d'oxygène : principe de fonctionnement, application
Comment choisir un dispositif d'aspiration médicale ?
Moniteur Holter : comment fonctionne-t-il et quand est-il nécessaire ?
Qu'est-ce que la gestion de la pression des patients ? Un aperçu
Syncope cardiaque : qu'est-ce que c'est, comment est-elle diagnostiquée et qui elle affecte
Cardiac Holter, les caractéristiques de l'électrocardiogramme de 24 heures
Stress et détresse pendant la grossesse : comment protéger la mère et l'enfant
Détresse respiratoire : quels sont les signes de détresse respiratoire chez les nouveau-nés ?
Sepsis, pourquoi une infection est un danger et une menace pour le cœur
Syndrome de Détresse Respiratoire (SDRA): Thérapie, Ventilation Mécanique, Surveillance
Évaluation respiratoire chez les patients âgés : facteurs pour éviter les urgences respiratoires
Altérations de l'équilibre acido-basique : acidose et alcalose respiratoires et métaboliques
Prise en charge du patient atteint d'insuffisance respiratoire aiguë et chronique : un aperçu
Apnée obstructive du sommeil : qu'est-ce que c'est et comment la traiter
Pneumologie : différence entre les insuffisances respiratoires de type 1 et de type 2



